Kasuistiken Dreimal Thoraxschmerz
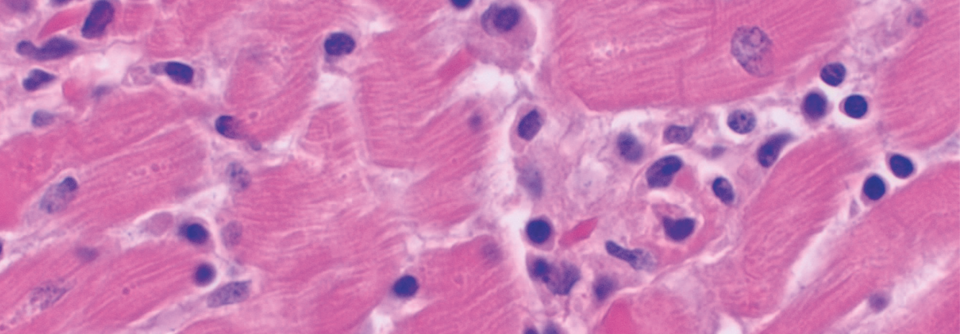
 Die nicht-bakterielle thrombotische Endokarditis ist häufig mit einer Tumorerkrankung assoziiert.
© Science Photo Library/WEBPATHOLOGY
Die nicht-bakterielle thrombotische Endokarditis ist häufig mit einer Tumorerkrankung assoziiert.
© Science Photo Library/WEBPATHOLOGY
1. Verändertes T im EKG
Die Einweisung seiner Hausärztin führte einen 53-Jährigen Patienten in die Notaufnahme. Als Grunderkrankung begleitete ihn eine arterielle Hypertonie. Seit zwei Wochen litt der Mann nun unter belastungsabhängigen Angina-Beschwerden, zum Zeitpunkt der Vorstellung bestanden aber keine Symptome. Ein erstes Labor ergab einen Troponin-T-Wert von 311 pg/ml, wie Prof. Dr. Ulrich Laufs von der Klinik und Poliklinik für Kardiologie am Universitätsklinikum Leipzig berichtete.
Entscheidend für das weitere Vorgehen war das EKG. Dort sah man biphasische T-Wellen in V2 bis V5 und keine präkordiale Q-Zacken, was einem Wellens-Syndrom Typ A entspricht. Dieses Syndrom beschreibt die EKG-Zeichen im beschwerdefreien Intervall einer kritischen Stenose der proximalen LAD*. Für den Patienten bedeutete der Befund eine sofortige Herzkatheterintervention, bei der die Engstelle erfolgreich mit einem Stent versorgt wurde.
Möglicherweise entsteht das pathologische EKG durch eine Reperfusion oder ein intramurales Ödem, erklärte Prof. Laufs. Als weitere charakteristische Auffälligkeit der kritischen LAD-Stenose nannte er das De-Winter-Zeichen, das ebenfalls morphologisch veränderte T-Wellen umfasst. Bei derartigen Befunden und nicht extrem erhöhtem Troponin müsse man an eine hochkritische Stenose denken, so der Kollege.
2. Strukturen im Echo
Eine 56-jährige Patientin wurde den Kardiologen nach einem Schlaganfall samt Thrombektomie und Hemikraniektomie konsiliarisch vorgestellt. In der transösophagealen Echokardiografie (TEE) fanden sich flottierende Strukturen an der Mitralklappe, die den Verdacht auf eine Endokarditis weckten. Das CRP lag bei 53 mg/l und die Leukozyten im Normbereich. Da kein Erregernachweis gelang, erfolgte eine empirische i.v. Antibiotikatherapie.
Im Verlauf stabilisierte sich die Patientin, ohne Fieber zu entwickeln. Gemäß der Endokarditis-Leitlinie der ESC** sollte man in dieser Situation – nach erneuter TEE – die Umstellung auf eine orale Antibiotikagabe erwägen. In der Echokontrolle hatte die Vegetation jedoch an Größe zugenommen, sagte Prof. Laufs. Was also tun? Laut Leitlinie empfiehlt sich eine umfangreichere Diagnostik, u.a. mittles CT. Und diese offenbarte ein Adenokarzinom der Lunge. Somit lag nahe, dass es sich bei der Klappenwucherung um eine nicht-bakterielle thrombotische Endokarditis handelte.
In einer Auswertung von mehr als 600.000 transthorakalen und knapp 90.000 transösophagealen Echos betraf eine solche Klappenentzündung gerade einmal 42 Patienten. Am häufigsten steckte ein Malignom dahinter, gefolgt von Antiphospholipid-Syndrom und Lupus. Zudem trat sie in 60 % der Fälle in Form einer zerebralen Embolie zum Vorschein, betonte der Kollege. Typisch sei, dass man trotz suffizienter Suche keinen Erreger findet und die Endokarditis unter Antibiotika fortschreitet.
Neben der Therapie der Grunderkrankung steht die Antikoagulation mit Heparin im Vordergrund. Mehrere Fallberichte deuten darauf hin, dass sich NOAK weniger gut eignen. „Möglicherweise ist das eine der ganz seltenen Konstellationen, wo ein niedermolekulares Heparin einem oralen Antikoagulans überlegen ist“, kommentierte Prof. Laufs.
3. „Rundherd“ im Röntgen
Im Rahmen der Abklärung ihrer Brustschmerzen erhielt eine Patientin ein Röntgen-Thorax. Zwei Dinge fielen dem Referenten zufolge auf: Zum einen zeigte die p.a. Aufnahme ein eher mitral konfiguriertes Herz, zum anderen stellte sich im Seitbild eine runde Raumforderung in Projektion auf das mittlere Mediastinum dar. Ein Tumor? Das sollte die weitere Bildgebung klären. In der CT entpuppte sich der vermeintliche Rundherd dann als schwere posteriore Mitralringverkalkung.
CT und Echo sicherten die „unspektakuläre“ Diagnose
Diese war auch in der Echokardiografie erkennbar und führte zu einer hochgradigen Mitralklappeninsuffizienz. Prof. Laufs gab zu, dass die Kasuistik weniger durch die finale Diagnose beeindruckt, die „nicht so spektakulär ist“. Erstaunlich war vielmehr das Erscheinungsbild einer thorakalen Raumforderung.
* left anterior descending
** European Society of Cardiology
Quelle: 19. DGK-Kardiologie-Update-Seminar