Ursache axSpA? Rückenschmerz plus Uveitis oder Psoriasis
 Von den Psoriasiserkrankten litten 46,7 % aus SASPIC-1 bzw. 23,5 % aus SASPIC-2 an einer axSpA.
© New Africa - stock.adobe.com
Von den Psoriasiserkrankten litten 46,7 % aus SASPIC-1 bzw. 23,5 % aus SASPIC-2 an einer axSpA.
© New Africa - stock.adobe.com
Oft vergehen vom Beginn der Rückenschmerzen bis zur Diagnose einer axialen Spondyloarthritis (axSpA) etliche Jahre. Daran ändern auch axSpA-typische extraartikuläre Manifestationen nichts, wie die Daten zweier kanadischer Multicenter-Kohorten (SASPIC-1- und SASPIC-2-Studie) zeigen.
Eingeschlossen in die beiden Untersuchungen waren insgesamt 363 Patientinnen und Patienten mit Psoriasis, akuter anteriorer Uveitis oder chronisch-entzündlicher Darmerkrankung (CED), die an chronischen Rücken- oder Kreuzschmerzen litten. Alle wurden zur Abklärung der Schmerzen zu einer Rheumatologin oder einem Rheumatologen mit Expertise für axSpA geschickt. Je nach Kohorte unterzogen sie sich zudem einer MRT-Untersuchung: In SASPIC-1 erfolgte sie bei Bedarf, in SASPIC-2 bei allen Betroffenen.
Von den Psoriasiserkrankten litten 46,7 % aus SASPIC-1 bzw. 23,5 % aus SASPIC-2 an einer axSpA. Bei denjenigen mit Uveitis steckte in 61,6 % bzw. 57,9 % der Fälle eine axSpA hinter den chronischen Rückenschmerzen, bei CED-Betroffenen in 46,8 % bzw. 23,3 % der Fälle. Bei positivem HLA-B27-Status war die Trefferquote in beiden Kohorten höher (70,0 %/71,4 %, 74,5 %/87,8 %, 66,7 %/55,6 %).
Das Autorenteam um Prof. Dr. Walter Maksymowych von der University of Alberta in Edmonton, Kanada, untersuchte auch, welche Maßnahmen oder Befunde am besten zwischen axSpA und Nicht-axSpA zu unterscheiden halfen. Vergleichsweise wenig brachte offenbar die klinische Untersuchung. Weder Enthesitiden noch periphere Arthritiden oder eine Hüftbeteiligung fanden sich bei den Betroffenen mit axSpA häufiger. Im Gegenteil, Sehnenansatzschmerzen lagen bei Personen ohne axSpA sogar öfter vor als bei denjenigen mit axSpA.Interessanterweise nützte weder die Familienanamnese noch das Ansprechen des Rückenschmerzes auf NSAR bei der Diskriminierung zwischen axSpA und Nicht-axSpA.
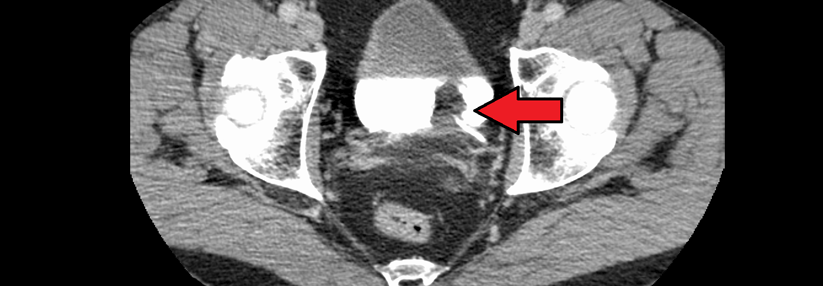
Ein gutes diagnostisches Instrument stellte die MRT dar. Beim Erkennen axSpA-typischer Läsionen war sie doppelt so sensitiv wie die Röntgenuntersuchung. Auch beim Ausschluss einer axSpA nach klinischer (Fehl-)Diagnose konnte die MRT punkten: In beiden Kohorten reduzierte sich die Anzahl klinisch gestellter axSpA-Diagnosen nach erfolgter MRT.
Von den Patientinnen und Patienten mit chronischen Rücken- oder Kreuzschmerzen, die unter Psoriasis oder CED litten, wiesen etwa 25 % eine axSpA auf. Von denen mit Uveitis waren es sogar 60 %. Trotz dieser typischen extraartikulären Manifestationen wurde bei vielen die Diagnose verschleppt: In beiden Kohorten betrug die mittlere Zeitdauer vom Beginn der Beschwerden bis zur Diagnose etwa sechs bis neun Jahre.
Die Daten stützen die jüngsten Empfehlungen, die eine Überweisung von Patientinnen und Patienten mit chronischen Rückenschmerzen und axSpA-typischen extraartikulären Merkmalen an eine rheumatologische Fachpraxis befürworten. Sie zeigen aber auch, wie wichtig die MRT ist, da sich klinische Befunde beim Identifizieren einer axSpA als wenig hilfreich erwiesen haben, resümieren Dr. Maksymowych et al. Ihrer Meinung nach trägt vor allem die MRT aller Patientinnen und Patienten zur Genauigkeit der Diagnosen bei.
Quelle: Maksymowych WP et al. Arthritis & Rheumatol 2024; DOI: 10.1002/art.42967