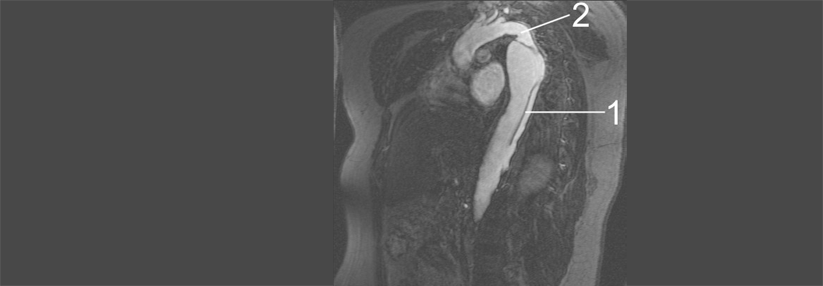
Aortendissektion Hin- und hergerissen
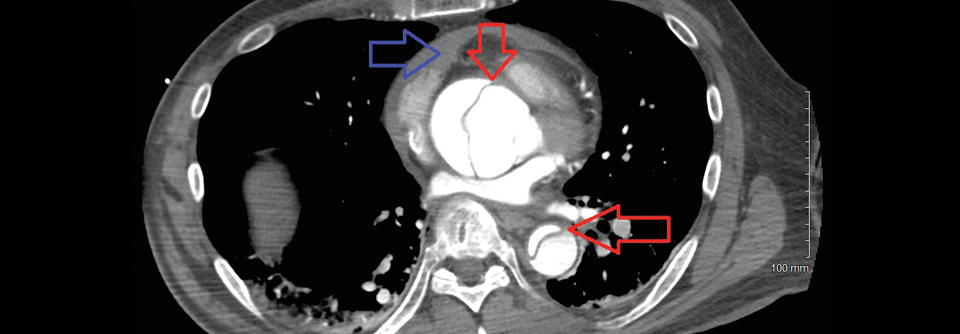
 Eine lebenslange Überwachung mit jährlichen CT-Untersuchungen ist bei einer Aortendissketion unabdingbar.
© Science Photo Library/CNRI
Eine lebenslange Überwachung mit jährlichen CT-Untersuchungen ist bei einer Aortendissketion unabdingbar.
© Science Photo Library/CNRI
Bei einer unkomplizierten distalen Dissektion der Aorta (Typ B) wird primär eine konservative medikamentöse Therapie einschließlich Betablockade empfohlen. Eine lebenslange Überwachung mit jährlichen CT-Untersuchungen ist aber unabdingbar, betonte Prof. Dr. Dittmar Böckler von der Klinik für Gefäßchirurgie und Endovaskuläre Chirurgie am Universitätsklinikum Heidelberg. Denn im Verlauf drohen Komplikationen.
Am höchsten ist das Risiko in den ersten drei Jahren nach der Diagnose: 27 % der Betroffenen werden nach einem und 36 % nach drei Jahren behandlungspflichtig. Risikofaktoren sind ein Aortendurchmesser > 45 mm, multiple „entries“ und eine größere Länge der Dissektion.
Zu schnell sollte man dann aber mit einem Eingriff nicht sein. Eine retrospektive Studie zeigte, dass eine endovaskuläre Intervention (TEVAR) in der Akutphase (0–14 Tage nach dem Erstereignis) mit einer deutlich höheren 30-Tage-Mortalität als in der subakuten Phase von > 14–90 Tagen (3,8 vs. 0,7 %) einhergeht. Auch das Risiko für Rupturen und Schlaganfälle steigt bei sofortigem Handeln. Die TEVAR sollte somit möglichst in die subakute Phase verschoben werden. Die Langzeitergebnisse sind dann wieder gleich.
Wandhämatome können Probleme bereiten
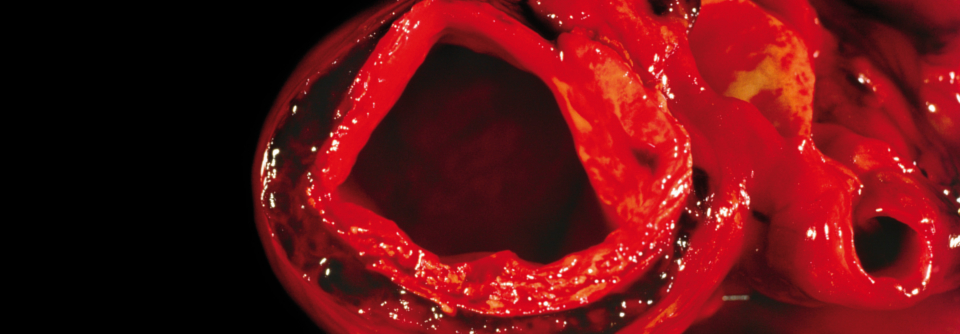
Nicht unterschätzen darf man intramurale Hämatome in der Aortenwand, aus denen sich häufig Dissektionen entwickeln. Eine besonders große Herausforderung stellen diejenigen dar, die vom Aortenbogen retrograd in die Aorta ascendens und descendens verlaufen. Sie sollten möglichst in ausgewiesenen Zentren mit angegliederter Kardiochirurgie behandelt werden. Auch für sie gilt – wenn möglich – TEVAR als erste Wahl. Wegen der relativ hohen Rate an notwendigen Reinterventionen ist auch nach dem Eingriff ein lebenslanges Follow-up mit ein- bis zweijährlichen CT-Angiographien erforderlich.
Quelle: 13. Interdisziplinäres Update Gefäßmedizin