Myositissyndrome Klinik anschauen, biopsieren, Antikörper bestimmen
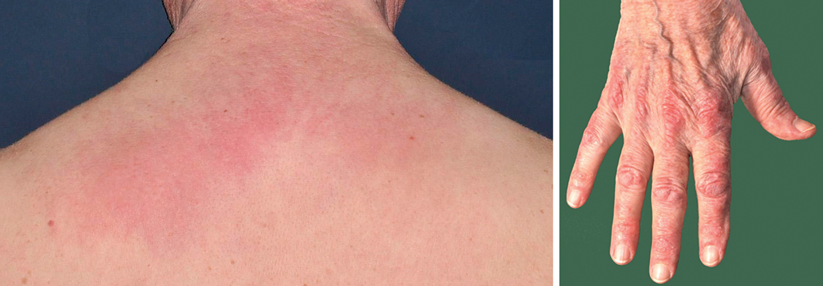
 Charakteristisch für Myositiden ist die Muskelschwäche bei ungestörter Sensibilität und erhaltenen Eigenreflexen.
© iStock/7activestudio
Charakteristisch für Myositiden ist die Muskelschwäche bei ungestörter Sensibilität und erhaltenen Eigenreflexen.
© iStock/7activestudio
Der Begriff Myositis bezeichnet eine Gruppe seltener, erworbener entzündlicher Muskelerkrankungen. Zu den idiopathischen Myositiden zählt man:
- die Polymyositis (PM)
- die immunvermittelte nekrotisierende Myopathie (IMNM)
- die Dermatomyositis (DM)
- die Overlap-Myositis
- das Anti-Synthetase-Syndrom (ASyS) und
- die Einschlusskörpermyositis (Inclusion Body Myositis, IBM)
In dieser Einteilung gibt es zwei Neuerungen: Zum einen ist die IMNM zu einer eigenen Entität geworden. Klinisch kann man sie zwar nicht von einer PM unterscheiden, schreibt das Leitlinienteam unter Federführung von Prof. Dr. Heinz Wiendl, Klinik für Allgemeine Neurologie am Universitätsklinikum Münster. Sie muss aber frühzeitig erfasst werden, da die Standard-Immunsuppression häufig nicht ausreicht, um die rasche Progression der Erkrankung zu bremsen.
Serologisch fallen bei der IMNM häufig eine stark erhöhte Kreatinkinase (CK) und Antikörper gegen Signal Recognition Particle (SRP) oder 3-Hydroxy-3-Methylglutaryl-CoA-Reduktase (HMGCR) auf. Diffus verteilte Muskelfasernekrosen, eine milde MHC-Klasse-I-Färbereaktion sowie ein gering bis mäßig dichtes, endomysial gelegenes lymphozytäres Infiltrat kennzeichnen das histologische Bild.
Die zweite Neuerung in der Klassifikation betrifft das ASyS, das aktuell noch der OM-Gruppe zugeordnet bzw. als DM-Unterform betrachtet wird. Die neue Leitlinie platziert das ASyS als eigenständige Form. Typisch für diese Myositisform: die Lungenbeteiligung, die sich häufig als therapierefraktär erweist und mit einer erhöhten Mortalität einhergeht. Lungenfunktionstestung und hochauflösendes CT müssen hier die Diagnostik ergänzen.
Charakteristisch für Myositiden ist die Muskelschwäche bei ungestörter Sensibilität und erhaltenen Eigenreflexen. Im längerem Verlauf droht eine Atrophie oder die Mitbeteiligung von Schluck-, Atem- sowie Nackenmuskulatur. Die Muskelschwäche der PM, IMNM und DM wird proximal-symmetrisch beobachtet, die IBM zeigt sich auch distal und asymmetrisch. Bei PM, IMNM, DM und ASyS können Herz und Lunge mitbetroffen sein. Neben der Muskelschwäche gehören Muskelschmerzen zu den häufigen Symptomen. Etwa 50 % der Patienten leiden daran.
Achtung Schluckstörung
Bei der klinischen Untersuchung von Patienten mit jeder Form von Myositis gilt es, auf das Symptom Dysphagie zu achten. Man muss aktiv nach Schlucksymptomen fragen, da die Patienten darüber kaum spontan berichten. Um das Problem zu quantifizieren, empfehlen die Leitlinienautoren, Schluckfragebogen zu verwenden.
Ergibt sich der klinische Verdacht auf eine Dysphagie, sollte dieser durch eine apparative Diagnostik geklärt werden. Eine sehr hohe Prävalenz hat das Symptom bei der IBM; etwa 60 % der Patienten leiden darunter und in dieser Gruppe kann die Schluckstörung besonders schwerwiegend sein.
Bei der DM kommen charakteristische Hautveränderungen hinzu, die der Myositis vorausgehen können. Dazu gehören periorbitale Ödeme, Erytheme bzw. flache Plaques vor allem in lichtexponierten Arealen und flache Papeln an Hand- und Fingergelenken.
Generell basiert die Diagnose einer Myositis auf einer detaillierten klinischen Untersuchung, Messung einer teils stark erhöhten CK und erhöhten Akutphase-Parametern (CRP). Dazu kommen eine Elektromyographie und eine Muskelbiopsie. Muskelkraft und myositisspezifische/-assoziierte Antikörper sollten ebenfalls gemessen werden.
Auf eine DM weisen z.B. Antikörper gegen Mi-2 hin. Ein großer Teil der Patienten mit IMNM weist Anti-SRP*- und Anti-HMGCR**-Antikörper auf. Bei 30 % der IBM-Patienten findet sich ein Antikörper gegen die zytosolische 5-Nukleotidase-1A. Bestimmte Myositisformen gehen mit einem erhöhten Malignomrisiko einher. Schon zum Zeitpunkt der Primärdiagnose sollte zur Malignomsuche ein FDG***-PET-CT erfolgen, wenn Antikörper gegen Transcription Intermediary Factor 1γ, Nuclear Matrix Protein-2 und HMGCR vorliegen.
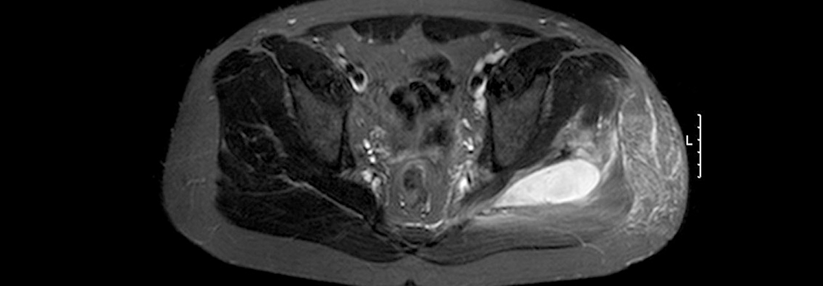
Wecken Symptome, CK und Elektromyographie den Verdacht auf eine Myositis, gilt die Muskelbiopsie als wichtigste Untersuchung. Sie erlaubt eine Differenzierung gegenüber anderen neuromuskulären Erkrankungen. Die Sonographie oder ein Muskel-MRT kann man erwägen, um die Diagnose zu unterstützen oder um eine geeignete Biopsiestelle aufzufinden. Bei DM mit dermalem Befall sollte auch eine Hautbiopsie durchgeführt werden.
*signal recognition particle
** 3-Hydroxy-3-Methylglutaryl-CoA Reductase
*** 18Fluordesoxyglucose
Quelle: S2k-Leitlinie „Myositissyndrome“, AWMF-Register-Nr. 030/054, www.awmf.org