Körperzusammensetzung ist aussagekräftiger als der BMI
 Unter anderem lässt sich der Körperfettanteil anhand des Taillenumfangs oder des Taille-Hüfte-Quotienten ermitteln. (Rechts: Dr. Dominik Pesta, Institut für Klinische Diabetologie Deutsches Diabetes Zentrum Düsseldorf, Partner im Deutschen Zentrum für Diabetesforschung)
© iStock.com/FredFroese; zVg
Unter anderem lässt sich der Körperfettanteil anhand des Taillenumfangs oder des Taille-Hüfte-Quotienten ermitteln. (Rechts: Dr. Dominik Pesta, Institut für Klinische Diabetologie Deutsches Diabetes Zentrum Düsseldorf, Partner im Deutschen Zentrum für Diabetesforschung)
© iStock.com/FredFroese; zVg
Mit der Leibesfülle wächst auch das Risiko für Typ-2-Diabetes und kardiovaskuläre Erkrankungen – das hat sich durch unzählige Studien immer wieder bestätigt. Und doch gibt es Ausnahmen: Übergewichtige Menschen, die trotz ihres Gewichts über eine hohe Insulinsensitivität verfügen und körperlich gesund erscheinen. Umgekehrt kennt jeder Arzt Patienten, die auch mit normalem oder nur leicht erhöhtem Gewicht Zeichen einer Insulinresistenz zeigen. Im Rahmen der Deutschen Diabetesstudie begegnet Dr. Dominik Pesta vom Deutschen Diabetes-Zentrum (DDZ) Düsseldorf immer wieder solchen Kandidaten, die nicht in das gängige Raster passen – entweder weil ihr BMI eigentlich zu hoch ist, um eine gesunde Insulinantwort zu zeigen, oder weil ihr Stoffwechsel trotz unverdächtigem Körpergewicht nicht mehr gut auf Insulin anspricht. „Viele Menschen wollen um jeden Preis abnehmen, verlieren dabei aber nicht nur Fett-, sondern auch Muskelmasse. Und das hat mit Gesundheit nichts zu tun“, warnt Dr. Pesta. Immerhin geht eine reduzierte Muskelmasse im Alter mit einer erhöhten Mortalität einher.
Der BMI unterscheidet nicht zwischen Muskel- und Fettmasse
All dies bildet der ausschließlich auf dem Körpergewicht basierende BMI nicht ab: „Der BMI unterscheidet nicht zwischen Muskel- und Fettmasse“, erklärt Dr. Pesta, „und auch die Verteilung des Fetts wird mit diesem Parameter nicht abgebildet.“ Deshalb lässt sich mit einer schlichten BMI-Berechnung auch keine Aussage über die Menge des stoffwechselaktiven viszeralen Fetts treffen, das großen Anteil an der Entwicklung einer Insulinresistenz hat. Wer ganz exakt wissen möchte, wie es um den Anteil von Fett und Muskelmasse im Körper bestellt ist, der muss z.B. auf bildgebende Verfahren zurückgreifen. Als Goldstandard gilt die Unterwasserwägung, welche die Gesamtkörperdichte einer Person nach dem archimedischen Prinzip der Verdrängung misst und dadurch angibt, wie Fett- und Muskelmasse im Körper verteilt sind. Doch das Verfahren ist teuer und aufwendig, es kommt für den breiten klinischen Einsatz nicht infrage.
Ist die bioelektrische Impedanz-Analyse (BIA) eine Alternative?
Weniger kostspielig ist die DEXA-Messung, wie sie auch in der Osteoporosediagnostik eingesetzt wird: „Knochen-, Muskel- und Fettmasse werden unterschiedlich gut von den eingesetzten niedrig dosierten Röntgenstrahlen durchdrungen“, sagt Dr. Pesta. Wer die Strahlenbelastung nicht scheut, stößt schnell an eine andere Grenze des Verfahrens: „Es eignet sich nur für Menschen bis zu 200 Kilogramm Körpergewicht, also eben nicht für schwer adipöse Patienten.“ Gefragt sind deshalb einfache Verfahren, mit denen sich die Körperzusammensetzung und insbesondere der Anteil des risikobehafteten viszeralen Fetts zuverlässig ermitteln lassen. Ein feldtaugliches und recht einfach einsetzbares Verfahren zur Bestimmung der Körperfettmasse ist die bioelektrische Impedanz-Analyse (BIA). Sie beruht auf dem Prinzip, dass Körperfettmasse und Muskulatur aufgrund ihres unterschiedlichen Wassergehalts bei Stromdurchfluss unterschiedliche Widerstände aufbauen. Aus den Widerstandsmessungen kann man die Körperfettmasse bestimmen.
„Man muss bei der BIA allerdings ein strenges Vortestprotokoll einhalten“, gibt Dr. Pesta zu bedenken. „Die Probanden sollten vor der Messung nüchtern sein, kurz vorher keinen Sport getrieben haben, ausreichend hydriert sein und ihre Blase entleert haben.“ Andernfalls könne es zu starken Abweichungen kommen. Werde das Protokoll eingehalten, sei die BIA allerdings eine sehr zuverlässige Methode – zumindest bei normalgewichtigen Menschen mit durchschnittlichem Körperfettanteil. „Wenn wir das Verfahren bei sehr athletischen oder auch sehr adipösen Patienten anwenden, weicht die BIA stärker ab“, so Dr. Pesta. Doch man kann der ungefähren Körperzusammensetzung auch mit weit simpleren Mitteln auf die Spur kommen. So hat sich für die Bestimmung der Muskelkraft die Messung der Handdruckkraft mit einem Dynamometer bewährt: „Die Handdruckkraft korreliert stark mit der Beinstreckkraft“, erklärt Dr. Pesta, „damit lässt sich also schon recht gut erkennen, ob jemand altersgemäß kräftig ist und ausreichend viel Muskelmasse hat.“
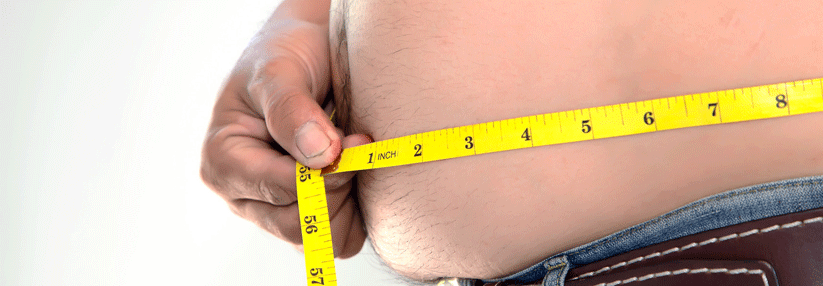
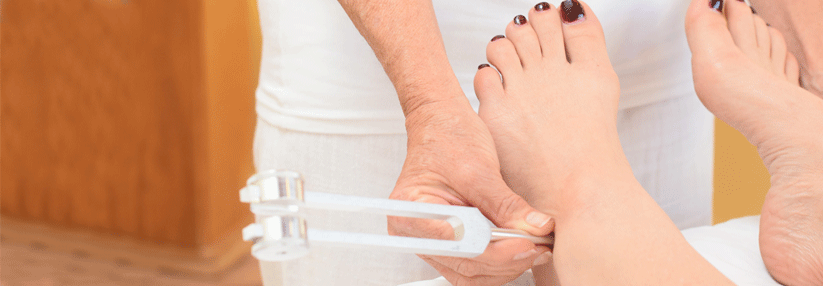
Auch für die Körperfettmessung gibt es Verfahren, die in der Praxis einfach umsetzbar, zuverlässig und zugleich kostengünstig sind – etwa die Hautfaltenmessung an exakt definierten Punkten mit einer Caliperzange. Aus der Dicke der Hautfalten lässt sich mithilfe von Formeln der prozentuale Körperfettanteil ermitteln. „Ein niedergelassener Arzt, der eine solche Messung immer selbst durchführt und genau darauf achtet, nicht von den vorgesehenen Messpunkten abzuweichen, kann mit dieser Methode durchaus zuverlässige Verläufe darstellen“, meint Dr. Pesta. Wer noch minimalistischer veranlagt ist, benötigt lediglich ein Maßband, um Zusatzinformationen zum BMI zu erheben. So spricht man bei Frauen ab 80 cm Taillenumfang und bei Männern ab 94 cm von erhöhten Werten. Ab 88 cm (Frauen) und ab 102 cm (Männer) gilt der Taillenumfang als deutlich erhöht. Ergänzend kann auch der Taille-Hüfte-Quotient (Waist-Hip-Ratio, WHR) erfasst werden: Normalwerte für die WHR liegen bei Frauen unter 0,85 und bei Männern unter 1,00. Je höher der Taillenumfang bzw. der Wert für die WHR, desto wahrscheinlicher ist es, dass der Patient viel viszerales Fett mit sich herumträgt und damit einem erhöhten kardiovaskulären Risiko ausgesetzt ist.
Und was bedeutet das für die Praxis?
Für den klinischen Alltag hält Dr. Pesta allerdings keine der zusätzlichen aufwendigen Methoden jenseits der BMI-Bestimmung für zwingend erforderlich. „Bei einem Patienten, der trotz Normalgewicht eine Insulinresistenz aufweist, sollte man in erster Linie eine Diabetesanamnese erheben und Blutdruck, Blutfette und den Bauchumfang bestimmen, weil dieser als Maß für das Viszeralfett dient und gleichzeitig ein unabhängiger Prädiktor eines erhöhten Risikos ist. Das sind in Bezug auf das kardiovaskuläre Risiko wichtigere klinische Parameter als die genaue Körperzusammensetzung.“ Und was ist mit den Dicken, die überraschend insulinsensitiv sind? „Wenn derjenige gute Blutfettwerte hat, würde ich ihn einfach in Ruhe lassen“, meint Dr. Pesta. Vermutlich gehöre dieser Patient dann zu den Menschen, die trotz Übergewicht viel in Bewegung sind: „Sie haben dann ein hohes kardiorespiratorisches Fitness-Level und müssen deshalb gar nicht unbedingt abnehmen.“