Mit Endoprothese bleiben Rheumapatienten länger mobil
 Dass sich die Prothese irgendwann lockert, ist ganz normal. Meist geschieht das rund 15–20 Jahre nach dem Einsetzen.
© Scienceo Photo Library/Marazzi, Dr. P.
Dass sich die Prothese irgendwann lockert, ist ganz normal. Meist geschieht das rund 15–20 Jahre nach dem Einsetzen.
© Scienceo Photo Library/Marazzi, Dr. P.
Die operativen Möglichkeiten bei rheumatischen Gelenkschäden reichen von der einfachen Schlittenprothese am Kniegelenk bis zum Ersatz des gesamten Femurs. Wenn möglich, sollte primär knochensparend operiert werden, zumal gerade im jüngeren Alter ein mehrfacher Wechsel einzukalkulieren ist. Auch Patienten mit entzündlich-rheumatischen Erkrankungen dürfen eine Hüftendoprothese mit kurzem Schaft erhalten.
Am Knie reicht mitunter eine Oberflächenendoprothese
Dies gilt vor allem für den häufigsten Destruktionstyp, die postarthritische Arthrose. Einbußen bei der Standzeit sind nicht zu befürchten, versicherte Dr. Ludwig Bause von der Klinik für Rheumaorthopädie am St. Josef-Stift in Sendenhorst. Bei ausgedehnten Nekrosen oder schwerer Osteoporose bevorzugt er die zementierte Implantation eines Gelenkersatzes mit längerem Schaft. Am Knie genügt bei rechtzeitiger Diagnose eine kleine knochensparende Oberflächenendoprothese. Nicht so, wenn der Gelenkschaden zu spät erkannt wurde und das Kollateralband seine Stabilität bereits verloren hat. In diesen Fällen braucht der Patient eine gekoppelte Endoprothese, die man mit Stielen verankert und die wesentlich mehr Knochensubstanz kostet.
Rheumakranke anfälliger für periprothetische Infektionen
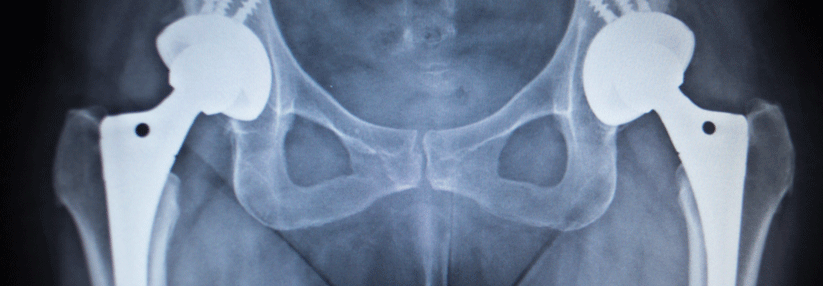
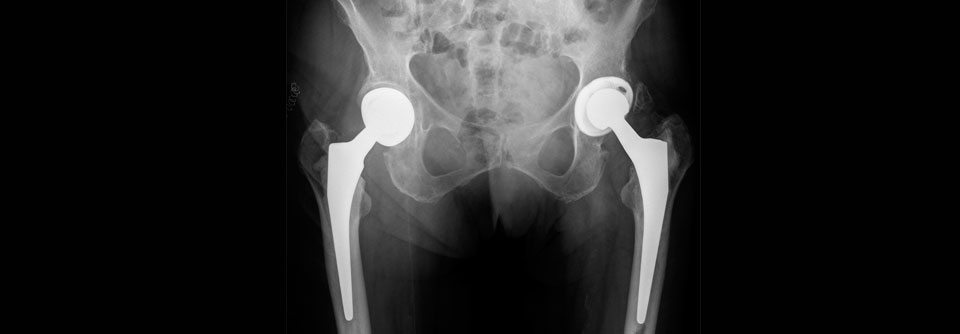
Häufigster Grund für einen Revisionseingriff ist die aseptische Lockerung, die etwa nach 15–20 Jahren eintritt. Ausgelöst wird sie durch mechanischen Verschleiß und eine entzündliche Reaktion auf Abriebpartikel im Gelenk. Das inflammatorische Gewebe wächst zwischen Endoprothese und Knochen. Mit regelmäßigen Röntgenkontrollen lässt sich die fehlende Festigkeit frühzeitig erkennen. Dann braucht es z.B. am Hüftgelenk nur ein neues Inlay, die Metallteile bleiben in Position. Am Kniegelenk kann sich das Femurschild unbemerkt in das Tibiaplateau einfräsen mit entsprechender Metallose, die einen Wechsel der gesamten Endoprothese erfordert.
Ab in die Biologikapause
1. Krüger K. Z Rheumatol 2017; 76: 767-775; DOI: 10.1007/s00393-017-0379-0
Infizierter Gelenkersatz wird in zwei Schritten ausgetauscht
Die Diagnose wird mikrobiologisch und histologisch anhand von Gelenkpunktionen gestellt. Um keinen Infekt zu übersehen, sollten diese im Zweifel großzügig wiederholt werden, forderte Dr. Bause. Außerdem gab er zu bedenken, dass auch akute Gelenkinfektionen unter einer TNF-α-Blockade oligo- oder asymptomatisch verlaufen können. Die Entzündungsparameter müssen dabei nicht erhöht sein. Infizierte Endoprothesen werden in der Regel zweizeitig gewechselt: Nach der Explantation erhält der Patient für sechs Wochen einen mit Antibiotika beladenen Zementplatzhalter. Zusätzlich erfolgt eine systemische Behandlung nach Resistogramm. Wenn der Erreger bekannt und einer Antibiotikatherapie gut zugänglich ist, kann im Einzelfall auch ein einzeitiger Austausch erfolgen.Gefährlicher Prothesenwechsel
Keramikscherben schädigen das Metall
Zu einem Materialversagen kommt es heute kaum noch, betonte Dr. Bause. Warnsignal für einen geplatzten Prothesenkopf ist der Nachweis von Keramikpartikeln im Röntgenbild. In solchen Fällen muss das Bein sofort entlastet und das betroffene Teil gewechselt werden, damit die harten Scherben nicht das Metall beschädigen. Eine weitere Quelle für ein Materialversagen sind Schwingungsfrakturen im Prothesenschaft, ausgelöst durch eine Lockerung im oberen Teil. Mangels Schmerzen entdeckt man den Spalt im Metall oft nur zufällig. Auch das Risiko für eine Prothesenluxation ist deutlich rückläufig. Es liegt nach Primärimplantation noch bei etwa 2 %, betonte Dr. Bause. Als Risikofaktoren gelten z.B. Muskelinsuffizienz, neurologische Begleiterkrankungen und die immer häufiger angelegten langstreckigen Spondylodesen der Lendenwirbelsäule.Quelle: 15. DGRh*-Kongress – virtuell
* Deutsche Gesellschaft für Rheumatologie