COPD-Emphysem Weniger Volumen, mehr Funktion
 Bei Überblähung kann eine Lungenvolumenreduktion (LVR) durchaus sinnvoll sein.
© mi_viri – stock.adobe.com
Bei Überblähung kann eine Lungenvolumenreduktion (LVR) durchaus sinnvoll sein.
© mi_viri – stock.adobe.com
Viele Patienten mit schwerer COPD leiden trotz optimaler medikamentöser Therapie an Atemnot, was ihre Belastbarkeit und Lebensqualität stark beeinträchtigt. Wenn die Überblähung die Hauptursache dieser Beschwerden ist, hat eine Lungenvolumenreduktion (LVR) auf chirurgischem oder bronchoskopischem Weg erstaunlich gute Effekte, schreiben Prof. Dr. Stephanie Everaerts vom Universitätsklinikum Leuven und Kollegen.
Die LVR zielt darauf ab, das Residualvolumen zu vermindern und damit die inspiratorische Kapazität, die elastische Rückstellkraft der Atemwege und den exspiratorischen Fluss zu verbessern. Dies wirkt sich auch positiv aus auf die Mechanik der Atemmuskulatur, insbesondere des Zwerchfells.
Eine Metaanalyse von Studien, in denen verschiedene LVR-Techniken zum Einsatz kamen, ergab eine durchschnittliche Zunahme der FEV1 um 16 %, eine Abnahme des Residualvolumens um 580 ml, eine Zunahme der Sechs-Minuten-Gehstrecke um 43 m und der Lebensqualität um neun Punkte im St. George’s Respiratory Questionnaire (SGRQ). Diese Effekte sind deutlich größer, als sie mit pharmakologischen Optionen zu erzielen sind. Zudem führte die LVR bei Patienten mit geringer Belastungskapazität auch zu einem signifikanten Überlebensvorteil.
Die chirurgische LVR bietet die Möglichkeit, gezielt emphysematös veränderte Parenchymteile zu resezieren und besser erhaltene zu schonen. Wenn beide Lungen betroffen sind, bringt eine bilaterale LVR bessere funktionelle Ergebnisse als eine unilaterale. Die postoperative Morbidität lässt sich verringern, indem man die Eingriffe nacheinander durchführt. Im Allgemeinen entfernt man bei einer LVR zwischen 20 % und 35 % einer Lunge.
Bei nicht-resezierenden chirurgischen Eingriffen werden die am meisten emphysematös veränderten Regionen gefaltet und aneinander geheftet. Erhaltenes Lungenparenchym bedeckt schließlich die manipulierten Areale. Hauptvorteil dieses Eingriffs ist, dass die Pleura nicht durchbrochen wird und somit keine Luftleckagen entstehen. Diese stellen die Hauptkomplikation der chirurgischen LVR dar. Etwa 90 % der Patienten sind innerhalb von 30 Tagen nach der Operation davon betroffen. Mehr als 3 % von ihnen benötigen deshalb eine chirurgische Reintervention. Die eingriffsassoziierte Mortalität liegt in erfahrenen Zentren < 0,5 % in 90 Tagen.
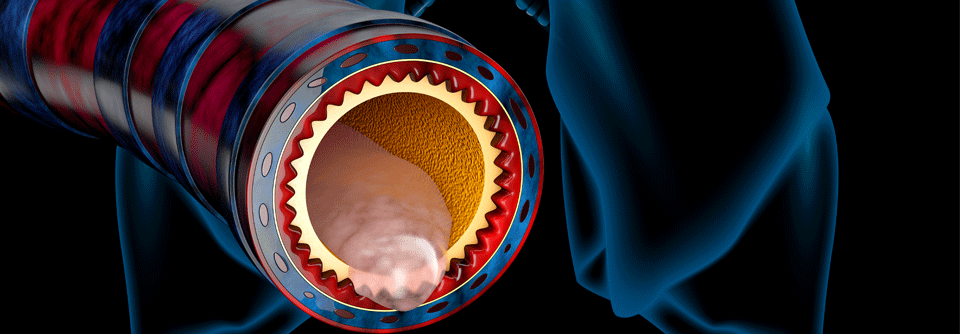
Weniger invasiv und mit einem kürzeren Krankenhausaufenthalt verbunden sind bronchoskopische Verfahren. Zur Deflation überblähter Lungenregionen hat man anfangs transbronchiale Stents eingesetzt. Sie brachten jedoch nur einen kurzfristigen Effekt. Am umfangreichsten untersucht sind endobronchiale Ventile. Sie reduzieren das Lungenvolumen und die Überblähung, indem sie den Zustrom von Luft in überblähte Areale blockieren und damit die Bildung von Atelektasen induzieren.
Als Zielstruktur wird der Lappen mit der höchsten Emphysemheterogenität und mindestens 30 % Gewebedestruktion gewählt. Die Langzeitsicherheit der Intervention ist gut. Bei bis zu einem Drittel der Patienten muss mit einem Pneumothorax gerechnet werden. Die LIBERATE-Studie ist die einzige multizentrische kontrollierte Studie, die den Langzeiteffekt transbronchialer Ventile nach zwölf Monaten untersucht hat. Sie belegt gegenüber der Standardtherapie eine signifikante Verbesserung von Lungenfunktion, Belastungskapazität und Lebensqualität.
Um Mortalität und Morbidität des bronchoskopischen oder chirurgischen Eingriffs gering zu halten und einen langfristigen Nutzen zu erzielen, kommt es entscheidend auf die Selektion geeigneter Patienten an. Jeder Fall muss einzeln von einem mehrköpfigen Expertenteam sorgfältig evaluiert werden. Als geeignet für eine LVR erscheinen Patienten mit schwerem Emphysem und starker Überblähung, die das Rauchen aufgegeben haben und unter optimaler medikamentöser und nicht-medikamentöser Behandlung stehen. Wichtig ist ein kardiologisches Assessment, um eine KHK, pulmonale Hypertonie oder rechtsventrikuläre Dysfunktion auszuschließen.
Als Kontraindikationen gelten unter anderem ein FEV1 < 20 % des Solls, eine Sechs-Minuten-Gehstrecke < 100 m, häufige Exazerbationen, pulmonale Hypertonie, eine linksventrikuläre Auswurffraktion < 40 %, eine aktive Krebserkrankung, eine verbleibende Lebenserwartung von < 3 Monaten, starkes Unter- oder Übergewicht (BMI < 18 oder > 35 kg/m2). Auch eine Behandlung mit Immunsuppressiva oder Prednisolon > 10 mg/d sowie eine therapeutische Antikoagulation, die nicht ausgesetzt werden kann, schließen eine LVR aus.
Quelle: Everaerts S et al. Eur Respir Rev 2023; 32: 230004; DOI: 10.1183/16000617.0004-2023