Bandscheibenvorfall Wurzelbehandlung im Lendenbereich
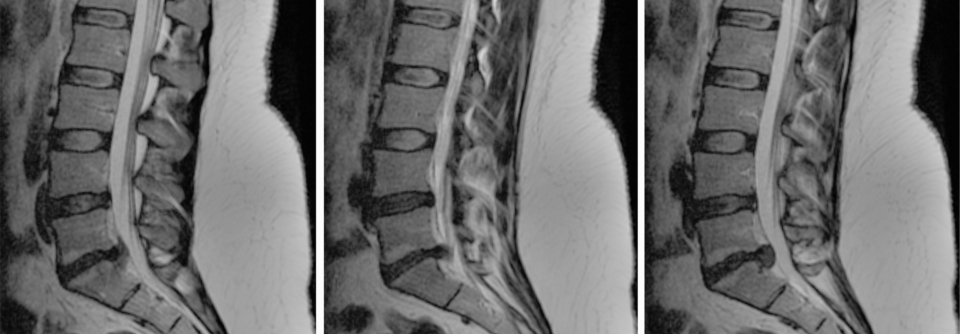 Bei dieser 29-jährigen Patientin konnte durch die MRT ein Caudaequina-Syndrom gesichert werden.
© Science Photo Library/Camazine, Scott
Bei dieser 29-jährigen Patientin konnte durch die MRT ein Caudaequina-Syndrom gesichert werden.
© Science Photo Library/Camazine, Scott
Bevor man bei Rückenschmerzen überhaupt an eine Operation denkt, muss genau nachgewiesen werden, welche Strukturveränderung die Beschwerden auslöst, betont Professor Dr. Stephan Klessinger von der Neurochirurgie Biberach. Bei dem sehr häufigen nicht spezifischen Rückenschmerz fehlt eine solche Ursache und eine Operation kommt selbst bei starken Schmerzen nicht infrage.
Anders ist die Situation z.B. beim Bandscheibenvorfall, der nicht nur Rückenschmerzen, sondern auch die typische radikuläre Symptomatik auslösen kann. Die mechanische Kompression der Nervenwurzel durch die Bandscheibe kann zu einem Funktionsdefizit mit Sensibilitätsstörungen und Paresen im Versorgungsgebiet führen – dann spricht man von einer Radikulopathie. In diesen Fällen ist am ehesten eine Operationsindikation gegeben. Wenn lediglich eine Schmerzausstrahlung in das entsprechende Dermatom vorliegt, kann auch eine entzündliche Reaktion auf das Bandscheibengewebe im Spinalkanal die Ursache sein.
Die genaue Anamnese gibt Auskunft, ob es sich überhaupt um eine radikuläre Symptomatik handelt. Typischerweise berichten die Patienten hier über einen bandförmigen, brennenden oder einschießenden Schmerz entlang eines Dermatoms. Dazu passende Sensibilitätsstörungen und ein subjektives Gefühl der Schwäche oder ein Nachweis von Paresen untermauern die Diagnose einer Radikulopathie – ebenso wie ein positives Lasègue-Zeichen. Bei medialen Bandscheibenvorfällen fehlen monoradikuläre Beschwerden oft und Lumbalgien oder Anzeichen einer Kaudakompression stehen im Vordergrund.
Absolute Indikation für eine Operation besteht nur selten
Generell kommt bei radikulären Beschwerden aufgrund eines Bandscheibenvorfalls sowohl eine konservative als auch eine operative Therapie infrage. Wichtige Voraussetzung für eine Operation ist ein MRT-Befund, der eindeutig mit den geschilderten Beschwerden übereinstimmt. Es muss also eine Kompression der Nervenwurzel darstellbar sein – Operationsziel ist dann die Dekompression.
Nur bei sehr wenigen Patienten besteht eine absolute Indikation für eine Operation. Dazu gehören:
- Kaudasyndrom mit Paraparese
- Blasen-/Mastdarmstörungen aufgrund einer Kaudakompression
- progrediente und akut aufgetretene funktionell relevante Paresen
- unerträgliche Schmerzen mit Mobilitätseinschränkung Liegt eine Kaudakompression vor, sollte innerhalb von 24 Stunden operiert werden. Auch Patienten mit hochgradigen Paresen profitieren von einer frühzeitigen OP.
Meist kommen aber im Prinzip beide Verfahren in Betracht. Für eine konservative Therapie mit Frühmobilisierung, NSAR und Physiotherapie sprechen folgende Faktoren:
- fehlender Nachweis einer konkreten Schmerzursache
- multiple Schmerzursachen
- isolierter oder führender Rückenschmerz ohne nennenswerte radikuläre Ausstrahlung
- keine klare Zuordnung zu einem Dermatom oder Myotom n Diskrepanz zwischen klinischer Symptomatik und MRT-Befund
In den anderen Fällen kann eine relative OP-Indikation bestehen. Aufgrund der starken Spontanheilungstendenz beginnt man zumeist mit einer konservativen Therapie. Wie lange diese fortgeführt wird, muss im Einzelfall individuell mit dem Patienten geklärt werden.
Durch eine suffiziente konservative Therapie – eventuell unterstützt von einer interventionellen Schmerztherapie mittels transforaminaler Injektionen an die Nervenwurzel – kann vielen Betroffenen der operative Eingriff erspart werden. Auf der anderen Seite möchte man den Patienten auch nicht zu lange unter den neuropathischen Schmerzen leiden lassen. Zudem erzielt die frühzeitige Operation bisweilen bessere Ergebnisse als ein Eingriff unter chronifizierten Schmerzen.
Quelle: Klessinger S. Schmerzmed 2021; 37: 26-30; DOI: 10.1007/s00940-021-3146-x