Akute Pankreatitis - Status quo der Therapie
Gallensteine und Alkohol bleiben zwar die wichtigsten Auslöser der akuten Pankreatitis. Aber selbst langjährige Steinträger oder Schluckspechte entwickeln nur zu 2–3 % eine Entzündung.
Rauchen als wichtigster Risikofaktor
Dafür weiß man heute, dass jahrelanges Rauchen das Risiko mehr als verdoppelt (RR 2,29), im Zusammenwirken mit heftigem Alkoholkonsum sogar vervierfacht. Außerdem können zahlreiche Medikamente eine Pankreatitis auslösen (s. Kasten), ebenso der Typ-2-Diabetes. Nicht zuletzt muss man nach ERCP, Ballonenteroskopie und Sphinkterotomie mit einer Pankreatitis rechnen, so Professor Dr. Paul Georg Lankisch von der Gastroenterologie am Städtischen Klinikum Lüneburg und Kollegen.
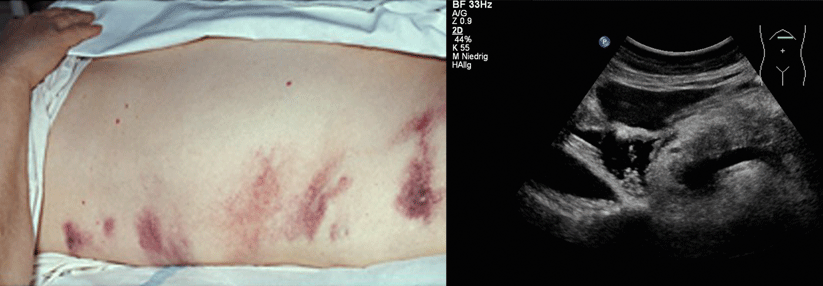
Die Diagnose kann gestellt werden, wenn der Patient mindestens zwei der folgenden drei Kriterien erfüllt:
- Schwerer epigastrischer Schmerz mit akutem Beginn, häufig in den Rücken ausstrahlend.
- Amylase oder Lipase mindestens dreifach über dem oberen Normwert
- Charakteristische Befunde in Kontrastmittel-CT, MRT oder Abdomen-Sonographie
Bei Patienten mit geringfügigem Enzymanstieg ist eine bildgebende Diagnostik unerlässlich, betonen die Gastroenterologen. Zudem sollte man wissen, dass die Enzymspiegel nicht mit dem Schweregrad korrelieren, selbst bei geringer Erhöhung (< 3-facher Normwert) sind tödliche Verläufe möglich.
„Harmless Acute Pankreatitis Score“ hilft bei der Diagnose
Leichte Fälle, die die Mehrzahl der akuten Pankreatitiden ausmachen, lassen sich mithilfe des „Harmless Acute Pankreatitis Score“ (HAPS) innerhalb von 30 Minuten identifizieren. Dieser Score stützt sich auf drei Parameter:
- Keine peritonealen Reizzeichen (z.B. Loslassschmerz, Abwehrspannung)
- Normaler Hämatokrit
- Normales Serum-Kreatinin
Ein positiver Test (drei Punkte treffen zu) sagt mit 98%iger Genauigkeit einen milden Verlauf voraus. Er kann somit auch in der hausärztlichen Praxis genutzt werden, um Patienten zu identifizieren, die keiner Intensivtherapie bedürfen, eventuell sogar ambulant behandelt werden können.
Analgesie, Flüssigkeitsersatz und Ernährungstherapie
Die Basistherapie ruht auf den drei Säulen Analgesie, Flüssigkeitsersatz und Ernährungstherapie. Patienten mit leichter Pankreatitis sollten möglichst früh, das heißt sobald sich Übelkeit, Erbrechen und Bauchschmerz zurückgebildet haben, wieder orale Nahrung zu sich nehmen. Auf eine Normalisierung der Lipase braucht man dabei nicht zu warten.
 In schwereren Fällen senkt eine frühe enterale Ernährung das Risiko für Multiorganversagen, Infekt-Komplikationen und Mortalität. Sie wird bis zu einer deutlichen klinischen Besserung (Schmerz- und Fieberfreiheit, normaler Bauchbefund) beibehalten.
In schwereren Fällen senkt eine frühe enterale Ernährung das Risiko für Multiorganversagen, Infekt-Komplikationen und Mortalität. Sie wird bis zu einer deutlichen klinischen Besserung (Schmerz- und Fieberfreiheit, normaler Bauchbefund) beibehalten.
Nekrosen versucht man heute möglichst konservativ (Antibiotika) zur Abheilung zu bringen. Im Bedarfsfall schneidet das transgastrale endoskopische Débridement besser ab als die Operation. Eingekapselte Nekrosen bedürfen nur bei Symptomen (Erbrechen, Anorexie etc.) der Behandlung.
Falls sich Pseudozysten nicht von selbst zurückbilden, empfehlen die Autoren eine Dekompression mittels endoskopischer Zystogastrostomie. Bei der häufigen Milzvenenthrombose (bis 20 %) verzichtet man angesichts des niedrigen Risikos für Varizenblutungen heute auf die Splenektomie, Pseudoaneurysmen werden wegen der Gefahr schwerer Komplikationen (4–10 %) mittels Embolisation ausgeschaltet.
Zur Chronifizierung kommt es fast nur bei Alkoholkranken
Im Rahmen der Nachsorge gilt es, bei unklarer Pankreatitis-Ursache neben biliären Konkrementen (inkl. Sludge) auch Tumoren auszuschließen (Endosonographie, MRT). Wegen möglicher Folgeschäden empfehlen die Autoren nach drei Monaten die Funktion der Bauchspeicheldrüse zu kontrollieren. Schwere Attacken erfordern eventuell eine vorübergehende Enzymsubstitution, nicht selten entwickelt sich zudem ein Diabetes.
Zur Chronifizierung kommt es fast nur bei Alkoholkranken – unabhängig vom Schweregrad der akuten Entzündung, auch der Verzicht auf Alkohol und Nikotin wirkt diesbezüglich nicht präventiv (kumulatives Risiko 13 % nach 10 Jahren, nach zwei akuten Episoden sogar 38 % in zwei Jahren). Wichtig für die Praxis: Duktale Vernarbungen signalisieren noch längst keine chronische Pankreatitis.
Zur Prävention erneuter Episoden setzt man bei leichter biliärer Pankreatitis auf die frühzeitige Cholezystektomie, bei nekrotisierender Erkrankung erfolgt der Eingriff erst nach Rückbildung der aktiven Entzündung. Bei inoperablen Patienten hilft ggf. die endoskopische Sphinkterotomie.
Zur Prävention einer ERCP-bedingten Pankreatitis wird heute die rektale Applikation von 100 mg Diclophenac oder Indomethacin empfohlen – unmittelbar vor oder nach der Untersuchung.
Quelle: Paul Georg Lankisch et al., Lancet 2015; http://dx.doi.org/10.1016/S0140-6736(14)60649-8
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).

