Hypertrophe obstruktive Kardiomyopathie: Lebensgefahr durch Unkenntnis
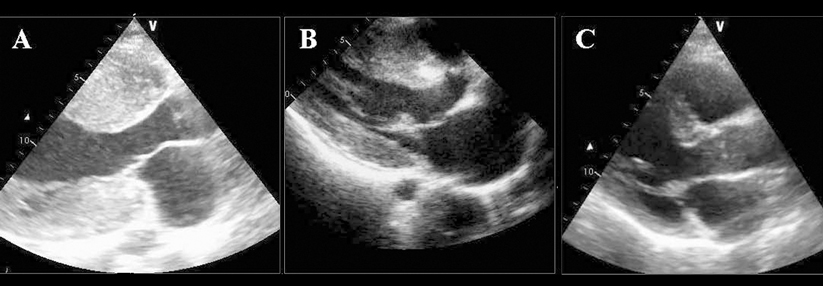
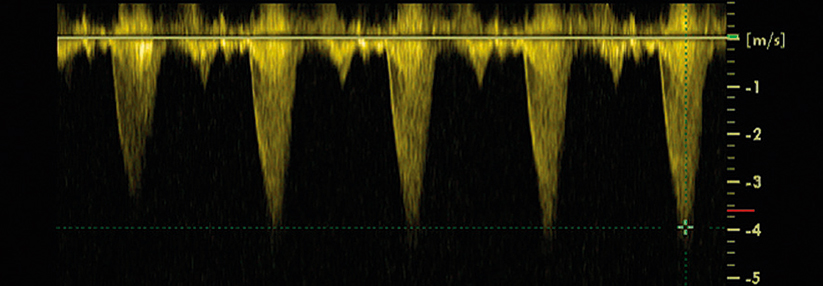 Die Doppler-Sonographie entlarvt die pathologischen Druckgradienten z.B. über dem linksventrikulären Ausflusstrakt.
© wikipedia.org/CardioNetworks, CC BY-SA 3.0
Die Doppler-Sonographie entlarvt die pathologischen Druckgradienten z.B. über dem linksventrikulären Ausflusstrakt.
© wikipedia.org/CardioNetworks, CC BY-SA 3.0
Charakteristisch für die hypertrophe Kardiomyopathie ist eine Verdickung des linken Ventrikels, für die es keine andere Erklärung wie z.B. Bluthochdruck oder Klappenfehler gibt. Rund zwei Drittel der Patienten weisen eine Obstruktion der linksventrikulären Ausstrombahn auf. Beträgt der maximale linksventrikuläre Druckgradient ≥30 mmHg in Ruhe oder unter Provokation, liegt eine hypertrophe obstruktive Kardiomyopathie (HOCM) vor.
Die Prävalenz der hypertrophen Kardiomyopathie wird auf einen Erkrankungsfall pro 500 Erwachsene geschätzt, schreiben Professor Dr. Josef Veselka von der Karls-Universität Prag und Kollegen. Ca. 35 bis 60 % der Betroffenen tragen eine Mutation in Genen, die für sarkomerische Proteine kodieren und einem autosomal-dominanten Vererbungsmodus folgen.
Diese Mutationen werden häufiger bei familiären Formen und bei ausgeprägter Myokardverdickung identifiziert. Darüber hinaus wurden nicht-sarkomerische genetische Ursachen der Erkrankung beschrieben. Die meisten Patienten mit hypertropher Kardiomyopathie bleiben ihr Leben lang asymptomatisch oder haben lediglich geringe Beschwerden, während andere über Dyspnoe, mangelnde körperliche Belastbarkeit, pektanginöse Beschwerden, Palpitationen, Präsynkopen oder Synkopen berichten. Im Extremfall kann es zum plötzlichen Herztod kommen – meist bei jungen, bis dahin völlig asymptomatischen Patienten.
Auffälliges EKG in neun von zehn Fällen
Klassischer Auskultationsbefund ist ein spätsystolisches Herzgeräusch mit Punctum maximum zwischen Herzspitze und linkem Sternalrand, das bei körperlicher Belastung oder Valsalva-Manöver zunimmt. Typischerweise geht die linksventrikuläre Obstruktion mit einem Geräusch der Mitralregurgitation über der Herzspitze und in der Axilla einher. Bei allen Patienten sollte ein EKG durchgeführt werden. Bei hypertropher Kardiomyopathie gilt es als sensitivster diagnostischer Routinetest. Nur 5 bis 10 % der Patienten weisen zum Zeitpunkt der Manifestation ein normales EKG auf. Das EKG bei hypertropher Kardiomyopathie zeigt häufig Auffälligkeiten der P-Welle und der Repolarisation sowie prominente septale Q-Wellen.
Spezifisch ist das EKG jedoch nicht. Daher sollte bei unauffälligem Befund eine weitere Diagnostik folgen, in der Regel mit einem bildgebenden Verfahren. Eine 2D-Echokardiographie gilt als erster Schritt in der Beurteilung einer Hypertrophie. Segmentale Wandauffälligkeiten können jedoch mithilfe eines kardialen MRT besser nachgewiesen werden. Darüber hinaus erlaubt das MRT eine Beurteilung des myo-kardialen Gewebes (z.B. Nachweis einer interstitiellen Fibrose). Der Verlauf der hypertrophen Kardiomyopathie und der HOCM kann durch verschiedene therapeutische Strategien beeinflusst werden (s. Kasten). Nicht-vasodilatative Betablocker oder Verapamil in der höchsten tolerierten Dosis werden eingesetzt, um die Herzfrequenz zu senken, die Diastole zu verlängern, die linksventrikuläre Obstruktion unter Belastung zu senken und um die myokardiale Sauerstoffversorgung zu verbessern.
Therapie der hypertrophen Kardiomyopathie
- symptomatische Maßnahmen: nicht-vasodilatative Betablocker (erste Wahl), Verapamil, Disopyramid, niedrig dosierte Schleifen- oder Thiazid-Diuretika (mit Vorsicht!)
- Septumreduktion: chirurgische Myektomie, Septumablation mit Alkohol
- Behandlung einer möglichen Herzinsuffizienz oder von Rhythmusstörungen
- Prävention des plötzlichen Herztodes: implantierbarer Kardioverter-Defibrillator
- Herztransplantation als Ultima ratio
Defi-Implantat einzige Option für Hochrisiko-Patienten
Die chirurgische Myektomie galt jahrzehntelang als Goldstandard für die meisten Patienten mit therapierefraktärer Symptomatik. Mitte der 1990er Jahre wurde alternativ die Septumablation mit Alkohol eingeführt. Beide Verfahren gelten als sicher und effektiv, wenn sie in Zentren mit entsprechender Expertise durchgeführt werden. Die hypertrophe Kardiomyopathie gehört bei Kindern und jungen Erwachsenen zu den häufigsten Ursachen für plötzlichen Herztod – bei jungen Sportlern ist sie sogar der häufigste Grund für einen plötzlichen Herztod. Hier kann eine ICD-Versorgung helfen. Bei Hochrisikopatienten für einen plötzlichen Herztod ist das Defi-Implantat die einzige Therapieoption mit solider Evidenz für lebensrettendes Potenzial. Eine ideale Methode, um diese relativ kleine Gruppe zu identifizieren, wurde allerdings noch nicht gefunden.Veselka J et al. Lancet 2016; online first
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).