Klarer abgesteckte Grenzen
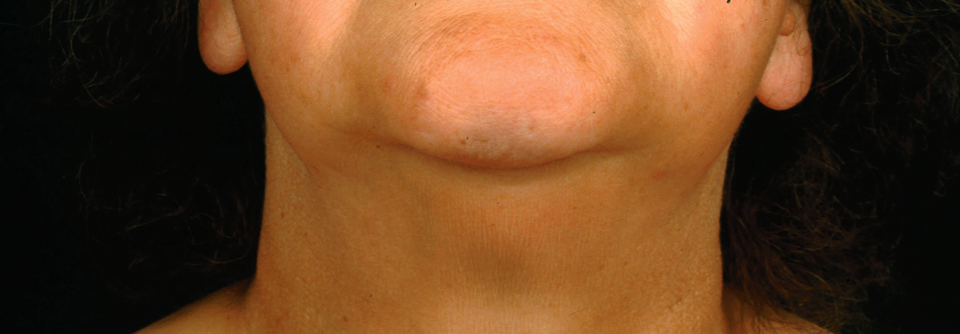 Bei manifester Hypothyreose soll immer eine Hormonsubstitution erfolgen.
© Science Photo Library / Clinical Photography
Bei manifester Hypothyreose soll immer eine Hormonsubstitution erfolgen.
© Science Photo Library / Clinical Photography
Die S2k-Leitlinie „Erhöhte TSH-Werte in der Hausarztpraxis“ macht die Einstufung des Laborbefunds zum thyreoideastimulierenden Hormon (TSH) im Wesentlichen vom Lebensalter des Patienten abhängig:
- Für 18- bis 70-Jährige gelten TSH-Werte über 4 mU/l als erhöht,
- zwischen dem 70. und 80. Lebensjahr sind Spiegel > 5 mU/l pathologisch,
- ab dem 80. Geburtstag gilt ein TSH-Wert > 6 mU/l als erhöht,
- Schwangere mit und ohne Hypothyreose sollten 4 mU/l nicht überschreiten.
Nach einem Krankenhausaufenthalt kann das TSH durch die vorübergehende Stoffwechselumstellung erhöht sein. Aus diesem Grund soll vier Wochen nach der Entlassung eine Kontrolluntersuchung erfolgen. Von einem generellen TSH-Screening asymptomatischer Erwachsener raten die Autoren ab. Auch bei Schwangeren und Frauen mit Kinderwunsch ohne bekannte Schilddrüsenerkrankung sollte der Wert nicht routinemäßig ermittelt werden, heißt es in der Leitlinie der DEGAM*.
Patienten mit erhöhten Serum-TSH-Spiegeln sind nach Faktoren zu befragen, die eine Hypothyreose begünstigen können (s. Kasten). Ein Erstbefund über dem altersentsprechenden Grenzwert, aber ≤ 10 mU/l sollte bei unauffälliger Anamnese zunächst verifiziert werden. Spiegel > 10 mU/l erfordern zusätzlich zur erneuten Kontrolle die weitergehende Diagnostik. Auch bei erstmalig erhöhtem TSH-Wert mit auffälliger Anamnese ist die weiterführende Diagnostik angezeigt, unabhängig vom Ausmaß der Erhöhung. An erster Stelle steht dann die Bestimmung des freien Thyroxins (fT4).
Risikofaktoren für eine Hypothyreose
-
bekannte Schilddrüsenerkrankung und/oder frühere Schilddrüsenoperation
-
autoimmune Schilddrüsenerkrankung oder Hypothyreose bei Verwandten 1. Grades
-
Kopf-Hals-Bestrahlung der Thyroidea, Radiojodtherapie wegen Hyperthyreose, externe Radiatio von Kopf-Hals-Tumoren
-
Demenz, Depression
-
Autoimmunerkrankungen wie Typ-1-Diabetes, M. Addison, Zöliakie, Vitiligo und perniziöse Anämie
-
andere somatische Erkrankungen wie unspezifische Anämie, KHK, Herzinsuffizienz, Hypercholesterinämie, Hyperlipidämie
-
Dauermedikation mit Amiodaron oder Lithium
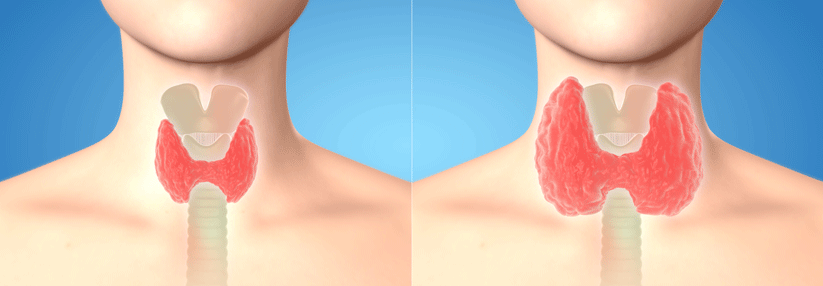
Latent oder manifest? Das freie Thyroxin entscheidet
Bei einem TSH oberhalb des altersspezifischen Normbereichs und einem fT4 unterhalb hat man es mit einer manifesten Hypothyreose zu tun. Bei erhöhtem TSH bei normalem fT4 wird die Diagnose latente Hypothyreose gestellt. Diese verursacht keine Symptome und wird oft bei Routineuntersuchungen festgestellt. Nur 2–5 % der Patienten mit latenter Funktionsstörung entwickeln innerhalb eines Jahres eine manifeste Hypothyreose.
Bei Patienten mit latenter Hypothyreose, die nicht behandelt wurden, ermöglicht eine TSH-Kontrolle nach sechs bis zwölf Monaten den Ausschluss vorübergehender Ursachen, etwa von akuten Erkrankungen. Bei einem TSH > 4 mU/l und initial erhöhtem fT4-Wert kann eine anderweitige sekundäre Ursache vorliegen. Dann ist die endokrinologische Abklärung indiziert.
Im Fall einer latenten Unterfunktion hilft die Bestimmung der Thyreoperoxidase-Antikörper (TPO-AK), den Verdacht auf eine Hashimoto-Thyreoiditis abzuklären. Diese Autoimmunkrankheit ist mit einem leicht erhöhten Risiko für eine manifeste Hypothyreose verbunden. In einem Sondervotum plädieren die Vertreter der DGE** dafür, bei fehlenden TPO-AK einmalig die Thyreoglobulin-Antikörper (TG-AK) zu bestimmen, da ein Teil der Patienten mit Autoimmunthyreoiditis nur diese Marker aufweist.
Thyreoperoxidase-Antikörper nicht bei jedem bestimmen
Von einer Verlaufskontrolle der TPO-AK wird abgeraten, da hieraus keine therapeutischen Konsequenzen folgen. Bei normwertigem TSH sollte der Nachweis von TPO-AK unterbleiben, auch bei Schwangeren. Ist bei Letzteren das Serum-TSH erhöht, kann man aber einmalig die TPO-AK bestimmen, sofern dies zuvor noch nie geschehen ist. Von einer routinemäßigen Sonografie bei erhöhtem TSH raten die Leitlinienautoren ab.
Bei manifester Hypothyreose soll immer eine Hormonsubstitution erfolgen. Bei latenter Unterfunktion trifft man die Entscheidung individuell:
- Patienten mit leicht erhöhten TSH-Werten (≤ 10 mU/l) sollten keine Therapie erhalten, unabhängig vom Alter.
- Für Patienten ≤ 75 Jahre ist bei einem TSH > 10 mU/l eine Hormonbehandlung indiziert.
- Je nach Beschwerden ist bei Werten < 20 mU/l ein Therapieverzicht unter Kontrolle des TSH möglich. Der Betroffene muss dann umfassend aufgeklärt werden.
- Bei Patienten mit latenter Hypothyreose (TSH < 20 mU/l), die älter als 75 Jahre sind, kann auf die Substitution verzichtet werden.
In der Schwangerschaft sollte man bei manifester Hypothyreose eine Hormontherapie einleiten bzw. fortführen. Zum Fall eines latenten Mangels bei Schwangeren liegen noch nicht genügend Daten für eine Empfehlung vor.
Das Mittel der Wahl für Patienten mit behandlungsbedürftiger Hypothyreose ist die Gabe von Levothyroxin als Monotherapie. Trijodthyronin (T3) allein oder in Kombination mit Thyroxin (T4) sowie natürliche Schildrüsenhormonpräparate sollten nicht verschrieben werden. Unter der Behandlung sind potenzielle Interaktionen mit anderen Medikamenten und Nahrungsergänzungsmitteln zu beachten. Für die Praxis empfehlen die Autoren die Einnahme auf nüchternen Magen, mindestens eine halbe Stunde vor einer Mahlzeit und vor der Einnahme anderer Arzneimittel.
Die initiale Hormondosis hängt vom Alter und dem Körpergewicht des Betroffenen ab sowie vom kardialen Befund und dem Schweregrad der Hypothyreose. Angestrebt wird ein TSH-Zielbereich zwischen 0,4 und 4 mU/l. Empfohlen werden folgende Initialdosen:
- Patienten < 60 Jahre mit manifester Unterfunktion, aber ohne Komorbidität sollten zum Start 1,6 µg/kgKG/d Levothyroxin erhalten.
- Für manifest Erkrankte im Alter ≥ 60 Jahre und/oder mit kardiovaskulären Erkrankungen sind 0,3–0,4 µg/kgKG/d angezeigt.
- Bei latenter Schilddrüsenschwäche gelingt der Einstieg am besten mit 25–50 µg/d.
Die individuelle Dosisanpassung richtet sich nach den Laborwerten und dem Befinden des Patienten sowie nach möglicherweise andauernden Beschwerden. Sie erfolgt stufenweise in Schritten von 25–50 µg im Abstand von vier bis sechs Wochen. Auch schwangere Frauen mit Unterfunktion sollten euthyreot auf TSH-Werte zwischen 0,4 und 4 mU/l eingestellt werden.
Aufgrund der Halbwertszeit von sieben Tagen kann es mehrere Wochen dauern, bis ein konstanter Serum-TSH-Spiegel erreicht ist. Die Autoren plädieren deshalb dafür, nach der Initiierung bzw. Modifikation einer Therapie die Schilddrüsenparameter frühestens nach acht Wochen zu überprüfen. Verlaufskontrollen erfolgen nach etablierter Dosis zunächst halbjährlich, später einmal pro Jahr. Bei Schwangeren unter Hormonersatz ist das TSH mindestens einmal pro Trimester sowie sechs Wochen postpartal zu ermitteln.
Bei einer Dauertherapie ohne klare Indikation sollte ein kontrollierter Absetzversuch erwogen werden. Falls die Symptome trotz Behandlung fortbestehen, muss man nach alternativen Ursachen für die Beschwerden suchen. Eine Überweisung zum Endokrinologen ist angezeigt, wenn der TSH-Spiegel trotz voller Levothyroxindosis nicht sinkt oder weiter ansteigt.
* Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin
** Deutsche Gesellschaft für Endokrinologie
Quelle: S2k-Leitlinie „Erhöhter TSH-Wert in der Hausarztpraxis“, AWMF-Register-Nr. 053-046, www.awmf.org
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).