Noch längst nicht ausgedient
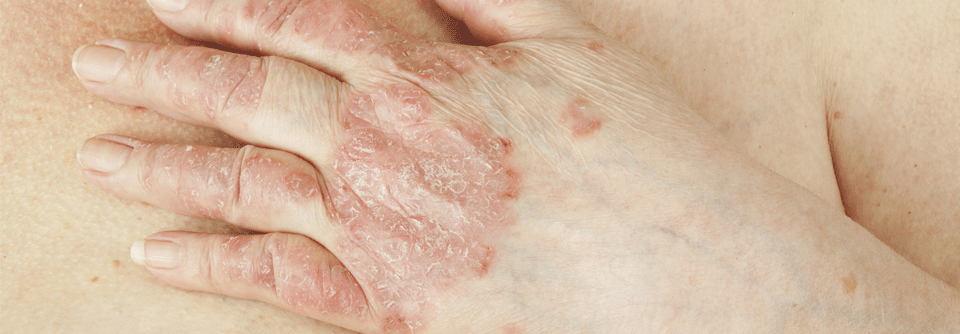
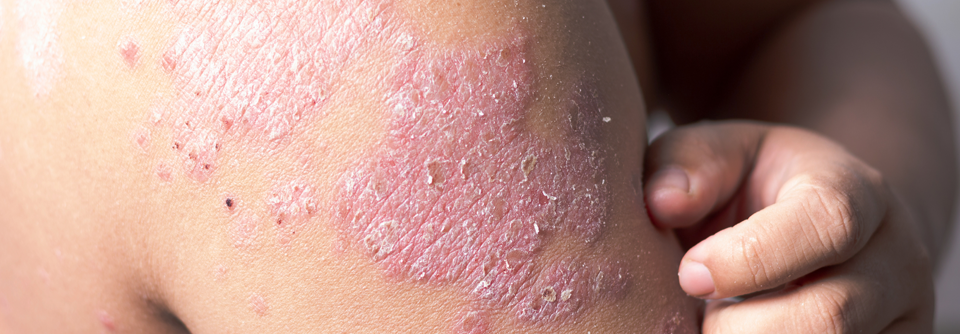
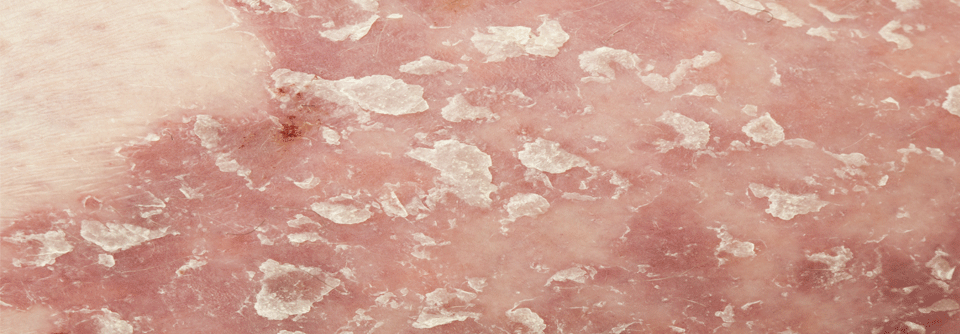 Eine Psoriasis lässt sich je nach Schweregrad auch konventionell systemisch gut behandeln.
© Milan Lipowski – stock.adobe.com
Eine Psoriasis lässt sich je nach Schweregrad auch konventionell systemisch gut behandeln.
© Milan Lipowski – stock.adobe.com
Die Hälfte der Patienten mit mittelschwerer bis schwerer Psoriasis erhält entgegen den Leitlinienempfehlungen immer noch keine systemische Therapie. Prof. Dr. JÖRG PRINZ von der Klinik und Poliklinik für Dermatologie und Allergologie der Universität München sieht den Grund dafür in den weiterhin bestehenden Vorbehalten gegenüber vielen Therapien. Diesen versuchte er durch praktische Hinweise zu begegnen.
Methotrexat (MTX)
Mit MTX assoziieren viele die onkologische Hochdosistherapie als Zytostatikum. Ähnlich wie bei der rheumatoiden Arthritis wird MTX bei Psoriasis aber in niedriger wöchentlicher Dosierung von 7,5–22,5 mg eingesetzt (plus 5 mg Folsäuresupplementierung am Folgetag) – Prof. Prinz bevorzugt die subkutane Injektion. Die Wirkung tritt nach zwei bis acht Wochen ein.
Die wichtigsten Nebenwirkungen sind Nieren- und Lebertoxizität, Alveolitis und Myelosuppression, zählte er auf. Die Hauptursache der MTX-Toxizität ist eine gestörte renale Elimination. Daher sollten sowohl Kreatinin als auch GFR vor und unter der Therapie bestimmt werden. Zudem sind Wechselwirkungen mit kompetitiver Hemmung zu beachten. „Viele Patienten haben Gelenkschmerzen und nehmen NSAR wie Diclofenac oder Ibuprofen ein, die sehr starke Inhibitoren der MTX-Elimination sind“, erklärte Prof. Prinz.
Wechselwirkungen mit dem Resultat einer reduzierten Elimination treten auch bei der Komedikation von Phenytoin, Sulfonamiden, Tranquilizern, Barbituraten, Penicillin, Insulin und Tetrazyklinen auf. Für Prof. Prinz ist das Hauptproblem der MTX-Toxizität die Myelosuppression mit einer möglichen Agranulozytose, Thrombopenie und dem Risiko einer lebensbedrohlichen Sepsis. Warnzeichen sind eine nekrotisierende Angina und Gingivitis, Schleimhaut- und Hauteinblutungen sowie monomorphe epidermale Nekrosen aller Psoriasisplaques. Entsprechend der AWMF-S3-Leitlinie erfolgen Laborkontrollen im Idealfall
- vor Therapie,
- drei Tage nach Therapiestart,
- danach wöchentlich über vier ¬Wochen,
- später alle zwei Wochen für weitere drei Monate und
- schließlich alle drei Monate.
Unter Beachtung der renalen Elimination ist laut Prof. Prinz die Langzeittherapie von Psoriasis und Psoriasisarthritis sicher. Da die kumulative Dosis für die Lebertoxizität eine Rolle spielt, startet er allerdings die systemische Therapie meist mit Fumarsäureestern.
Fumarsäureester
Dimethylfumarate haben kein mutagenes oder teratogenes Potenzial und weisen keine relevanten Medikamenteninteraktionen auf. Allerdings muss man für jeden Patienten die individuell wirksame und verträgliche Dosis etablieren, da es keine erkennbare Beziehung zwischen Dosis und Wirkung bzw. Nebenwirkungen gibt. Wird nach wöchentlicher Aufdosierung bis maximal 3 x 2 Tabletten (720 mg/d) ein stabiles Ansprechen erreicht, lässt sich eine schrittweise Dosisreduktion versuchen. Nimmt daraufhin die klinische Aktivität erneut zu, sollte wieder um eine Tablette erhöht und diese Dosis dann in der Erhaltungstherapie beibehalten werden.
Unter der Therapie kann eine Eosinophilie entstehen, die aber in der Regel unbedenklich ist. Lymphopenien treten typischerweise in den ersten drei Monaten der Behandlung auf. Die Lymphozyten sollten daher monatlich kontrolliert werden (Dosis reduzieren ab > 20 % Anteil der Leukozyten).
Gastrointestinale Symptome wie Bauchschmerzen, Krämpfe und Diarrhö oder ein häufiges Flushing erfordern in jedem Fall eine Dosisreduktion, meinte Prof. Prinz. Kommt es zu einer Unverträglichkeit, kann bis zur maximal tolerablen Dosis reduziert werden, um zu testen, ob diese Dosis noch den gewünschten Effekt erzielt oder ein Substanzwechsel erforderlich ist.
Hat man die individuell verträgliche und wirksame Dosis gefunden, sind Fumarsäureester laut Prof. Prinz eine gute Langzeitoption für die chronische Plaque-Psoriasis. Bei Lymphopenie, die doch oft lange anhalten kann, wechselt er allerdings die Therapie und nutzt diese Nebenwirkung auch als Argument gegenüber den Kostenträgern.
Ciclosporin
Das Immunsuppressivum wird bei Psoriasis nur zur Remissionsinduktion eingesetzt, nicht zur Dauertherapie, betonte Prof. Prinz. Die empfohlene Dosis von 2,5–5 mg/kgKG sollte seiner Meinung nach auf das Idealgewicht der individuellen Körpergröße bezogen und auf zwei Einzeldosen morgens und abends verteilt werden. Der Experte startet mit 3,5–4 mg/kg Idealgewicht, um ein rascheres Ansprechen zu erreichen, und reduziert die Dosis dann.
Wegen der möglichen Nephrotoxizität sollte die Therapie nach Möglichkeit auf drei bis sechs, maximal auf zwölf Monate begrenzt werden. Die Kombination von Ciclosporin mit einer UV-Therapie erhöht das Risiko für spinozelluläre Karzinome und sollte daher vermieden werden. Der Hauptgrund für unerwünschte Wirkungen sind Medikamenteninteraktionen, da Ciclosporin Cytochrom P450 3A4 hemmt. Dadurch kann beispielsweise die Plasmakonzentration von Azolen, Makrolidantibiotika, Kalziumantagonisten und oralen Kontrazeptiva ansteigen. Außerdem erhöht sich bei der gleichzeitigen Einnahme von Statinen die Gefahr einer Rhabdomyolyse.
Acitretin
Das Retinoid zeigt bei chronischer Plaque-Psoriasis erst in Kombination mit UVB und PUVA einen richtigen Effekt und sollte dann möglichst zwei bis drei Wochen vor Beginn der Lichttherapie begonnen werden. Unverzichtbar ist der Wirkstoff bei generalisierter pustulöser Psoriasis und Psoriasis pustulosa palmoplantaris, betonte Prof. Prinz.
Außerdem kann Acitretin in niedriger Dosierung (10–20 mg/d) zur Wirkungsverstärkung zusammen mit Biologika eingesetzt werden. Kontraindikationen sind:
- fehlende Kontrazeption bei Frauen im gebärfähigen Alter (Teratogenität), Kinderwunsch
- Diabetes
- Depression
- gleichzeitige MTX-Gabe
Als wichtigste Nebenwirkung gilt der Anstieg der Blutfette. Dieser stellt aber keine Kontraindikation dar, erklärte Prof. Prinz.
Kongressbericht: 28. Fortbildungswoche für praktische Dermatologie und Venerologie
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).