So stoppen Sie den degenerativen Teufelskreis in der Halswirbelsäule
 Bei zervikaler Spinalkanalstenose auf Warnsignale der Myelopathie achten!
© Raslan F, Martínez-Olivera R. Internistische Praxis 2016; 57: 73-84; © Oberfranken-Fachverlage GmbH & Co. KG, Kulmbach
Bei zervikaler Spinalkanalstenose auf Warnsignale der Myelopathie achten!
© Raslan F, Martínez-Olivera R. Internistische Praxis 2016; 57: 73-84; © Oberfranken-Fachverlage GmbH & Co. KG, Kulmbach
Durch die zunehmend älter werdende Bevölkerung werden auch degenerative Erkrankungen der Halswirbelsäule immer häufiger. Denn mit den Jahren verschleißen die Bandscheiben ebenso wie die Wirbelkörper, Muskeln und Bänder. Wölbt sich Bandscheibengewebe in den Spinalkanal, verknöchert oder verkalkt es dort, entsteht ein harter Bandscheibenvorfall. Zudem wird das Bewegungssegment zunehmend hypermobil. Als kompensatorische Gegenmaßnahmen bilden sich Spondylophyten und Wirbelgelenke hypertrophieren.
Kribbeln, unsicherer Gang, Inkontinenz, Lähmung
All diese Prozesse führen schließlich zur progredienten Verengung des Spinalkanals. Bei einem sagitalen Durchmesser von 10–12 mm spricht man von einer relativen, ab Werten < 10 mm von einer absoluten Stenose. Seltener als die zentrale Einengung ist die laterale Form, bei der die Nervenwurzeln im Bereich der Foramina betroffen sind, erklären die Neurochirurgen Dr. Furat Raslan, Universitätsklinikum Marburg, und Dr. Ramón Martínez-Olivera, Universitätsklinikum Bergmannsheil, Bochum.
Die neu entstandenen Strukturen führen zwar zu mehr Stabilität der Wirbelsäule, sie komprimieren jedoch zunehmend das Rückenmark bzw. die Nervenwurzeln und die versorgenden Blutgefäße. Da auch der venöse Abfluss gestört ist und entzündliche Veränderungen auftreten, resultiert letztlich ein Myelonödem. In der Folge kommt es allmählich zur Schädigung und Zerstörung von Nervenzellen, zur zervikalen Myelopathie.
Deren Symptome schreiten oft nur langsam und in Intervallen fort. Zunächst macht sich das geschädigte Rückenmark mit Kribbeln oder Taubheitsgefühlen bemerkbar. Kennzeichnend für die zervikale Myelopathie ist, dass diese Sensibilitätsstörungen diffus und ohne sichere Dermatomzuordnung sind. Im weiteren Verlauf verschlechtert sich die Feinmotorik, bis das Greifen Probleme bereitet. Vor allem in der Dunkelheit wird auch der Gang unsicher.
Wenn sich die Muskeleigenreflexe verstärken, reflexogene Zonen verbreitert sind und sich Spastik ausbildet, ist das Krankheitsstadium bereits fortgeschritten. Schließlich treten auch neurogene Blasenentleerungsstörungen auf. Beim Neigen des Kopfes nach vorn schildern viele Betroffene stromschlagartige Schmerzen in Armen und Rumpf (Lhermitte-Zeichen). Sind die motorischen Vorderhornzellen betroffen, kommt es zu einer schlaffen Lähmung.
Erhärten die detaillierte Anamnese und neurologische Untersuchungen den Verdacht auf eine zervikale Myelopathie, muss zunächst die Ursache gefunden werden. Hierzu gibt es verschiedene Möglichkeiten. Röntgenaufnahmen in zwei Ebenen geben einen ersten Eindruck über den Zustand der HWS und ermöglichen Differenzialdiagnosen wie Frakturen, Osteolyse, Osteophyten, Spondylolisthese oder pathologische Beweglichkeit.
| Der Japanese Orthopaedic Association (JOA) Score | |
|---|---|
| Punkte | |
| Obere Extremität | |
| Paralyse | 1 |
| Feinmotorik massiv gestört | 2 |
| Feinmotorik eingeschränkt | 3 |
| Leichter Kraftverlust in Händen und Armen | 4 |
| Normale Funktion | 5 |
| Untere Extremität | |
| Gehen nicht mehr möglich | 1 |
| Mit Stützen wenige Schritte gehfähig | 2 |
| Treppensteigen nur mit Abstützen | 3 |
| Unsicherer Gang | 4 |
| Normale Funktion | 5 |
| Sensibilität von Extremitäten und Rumpf | |
| Deutlicher sensorischer Verlust | 1 |
| Leichter sensorischer Verlust | 2 |
| Normale Funktion | 3 |
| Blasenfunktion | |
| Harnverhalt | 1 |
| Schwere Dysfunktion | 2 |
| Leichte Dysfunktion | 3 |
| Normale Funktion | 4 |
Ursachensuche mit allen Mitteln der Technik
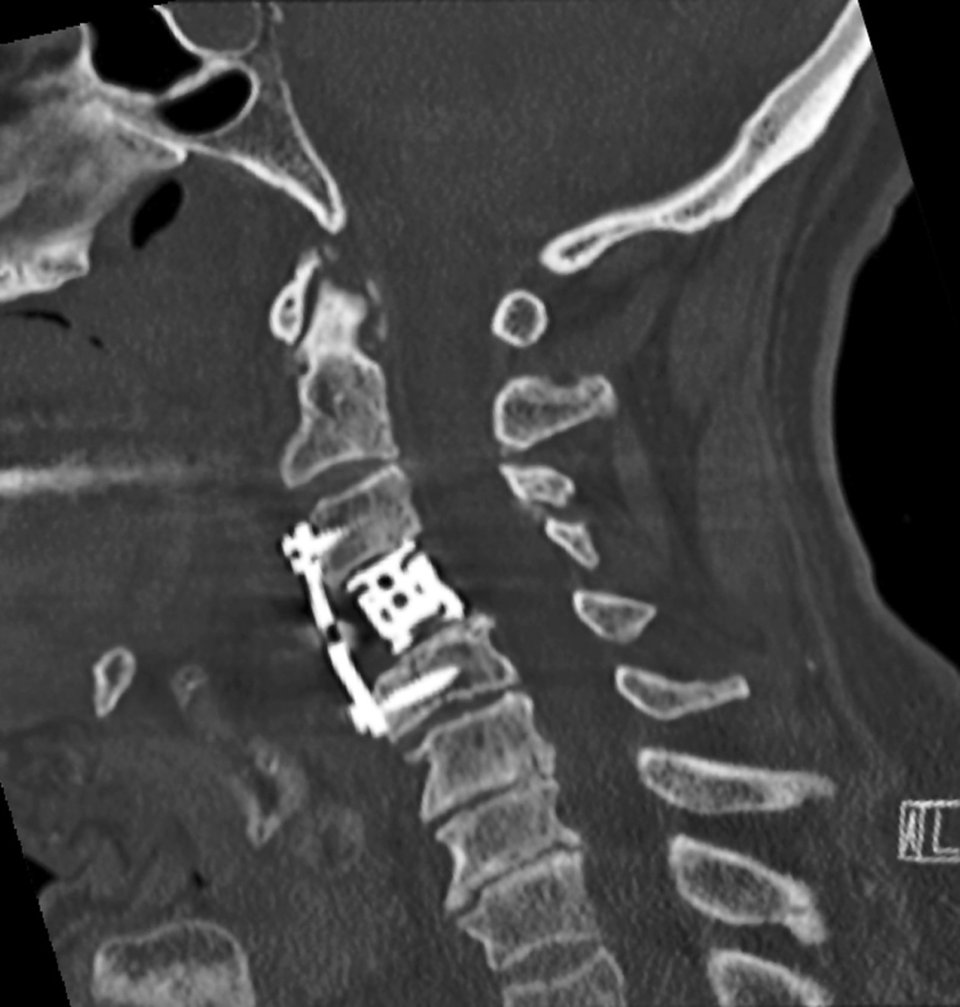
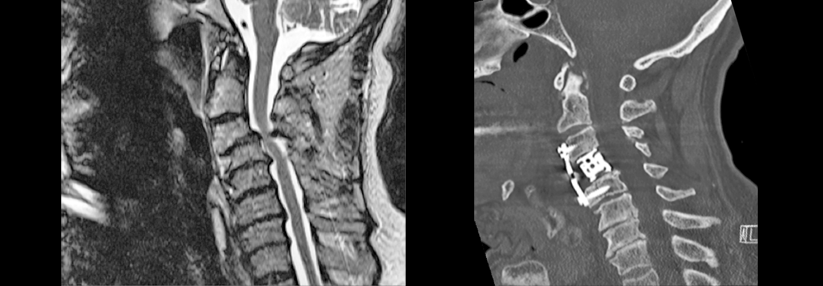
Um eine zervikale Myelopathie oder eine Spinalkanalstenose zu diagnostizieren, sollte ein MRT durchgeführt werden. Damit sind Schäden am Rückenmark gut zu erkennen. Die den Spinalkanal einengenden Veränderungen an den Wirbeln lassen sich besser mit einer CT darstellen. Diese ermöglicht die Differenzierung von osteophytären Anbauten, Gelenkhypertrophien, Neuroforamina und Verkalkungen des hinteren Längsbandes. Bei einer multisegmentalen Stenose können ergänzend eine Myelographie und eine Postmyelo-CT erforderlich sein. Diese Verfahren erlauben eine bessere Lokalisierung der kritischen Stenose sowie den Nachweis einer Instabilität.Differenzialdiagnosen der zervikalen Myelopathie
- Trauma
- Tumor
- entzündliche Erkrankungen
- spinale Ischämien
- Vitamin-B12-Mangeln
- subkortikale vaskuläre Enzephalopathie
- neurogenerative Erkrankungen
Konservativ vs. operativ: Experten streiten sich
Neben der Bildgebung helfen funktionelle neurophysiologische Untersuchungen wie die Elektromyographie beim Ausschluss von Differenzialdiagnosen (s. Kasten) und bei der Auswahl einer Therapieoption. Zur Behandlung der zervikalen Spinalkanalstenose kommen konservative und verschiedene operative Verfahren infrage. Allerdings sind diese bisher kaum systematisch untersucht worden. Welche Therapieform zu welchem Zeitpunkt erfolgen sollte – darüber sind sich die Experten uneins. Die einen berichteten, dass sich unter konservativer Therapie die Symptome einer Zervikobrachialgie signifikant bessern, Kribbelparästhesien und Motorikstörungen bei bis zu 70 % der Patienten gelindert werden können. Diese Option ist bei leichten, erstmalig auftretenden Schmerzen vertretbar oder wenn ein Patient im hohen Alter nur milde neurologische Störungen hat, schreiben Dr. Raslan und Dr. Martínez-Olivera. Die JOA*-Skala (s. Tabelle) könne die Therapieentscheidung erleichtern. Eine konservative Behandlung über vier bis sechs Wochen erscheine vertretbar, wenn die Summe der Punkte > 14 liege. Bettruhe und eine Ruhigstellung der HWS mittels einer Orthese verhindern, dass die Nerven weiter mechanisch gereizt werden. Kortikosteroide wirken abschwellend und verbessern so die Durchblutung. Bei akuten Schmerzen ermöglichen orale Analgetika, nicht steroidale Antiphlogistika und Muskelrelaxanzien sowie eine lokale Infiltration oft erst eine Physiotherapie.Eingriff schon bei leichten Symptomen? Andere Experten empfehlen dagegen, schon bei nicht ausgeprägten Symptomen einer Myelopathie zu operieren, da sich der klinische Zustand schnell irreversibel, z.B. nach einem Bagatelltrauma, verschlechtern könne. Voraussetzung für einen Eingriff ist, dass die radiologische Untersuchung einen kausalen Zusammenhang zu den klinischen Symptomen ergeben hat. Bei der Op. werden die den Spinalkanal einengenden Elemente entfernt und hypermobile Segmente stabilisiert. Der Druck auf das Rückenmark nimmt dadurch ab, die gestörte Mikrozirkulation wird verbessert. Wie zwei Arbeiten nahelegen, gehen nach erfolgreicher Dekompression die Symptome bei 80 bis 90 % der Patienten innerhalb von drei Monaten zurück.Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).