Osteoporose Angeknackste Wirbel im Auge behalten
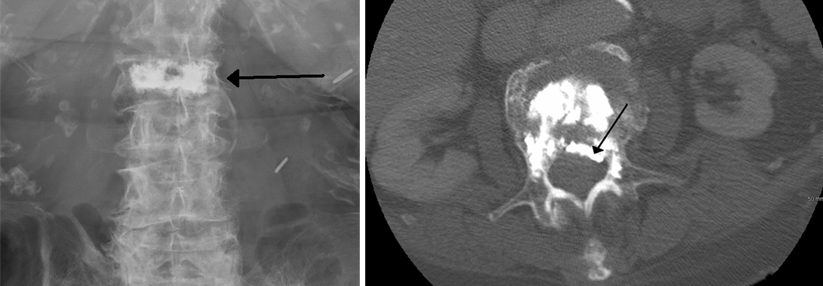
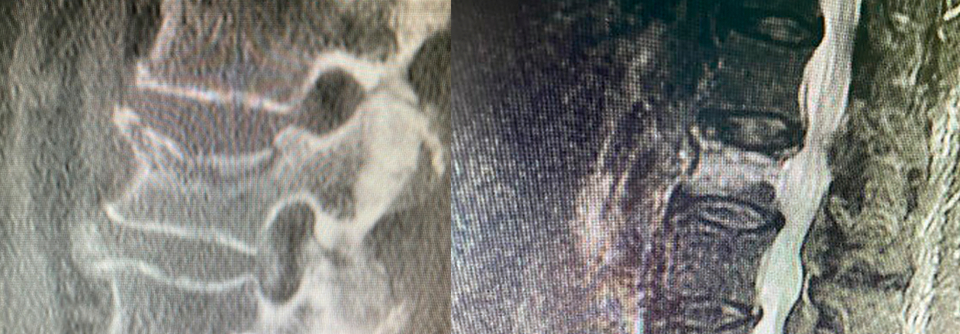
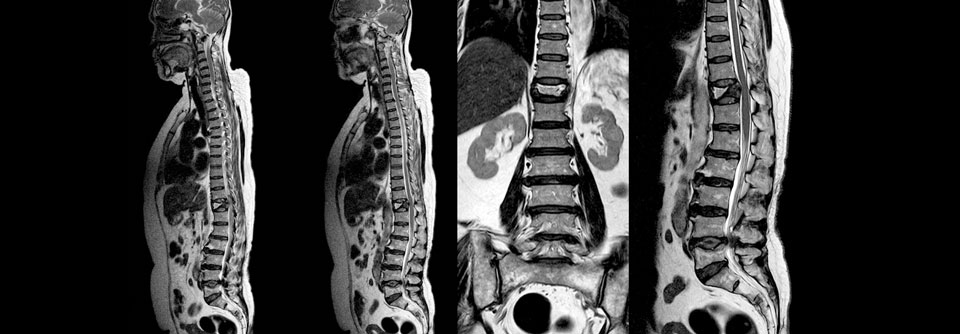 Im Kernspin lässt sich diese moderat pathologische Kompressionsfraktur des Wirbelkörpers auf Höhe T12 gut darstellen.
© Richman Photo – stock.adobe.com
Im Kernspin lässt sich diese moderat pathologische Kompressionsfraktur des Wirbelkörpers auf Höhe T12 gut darstellen.
© Richman Photo – stock.adobe.com
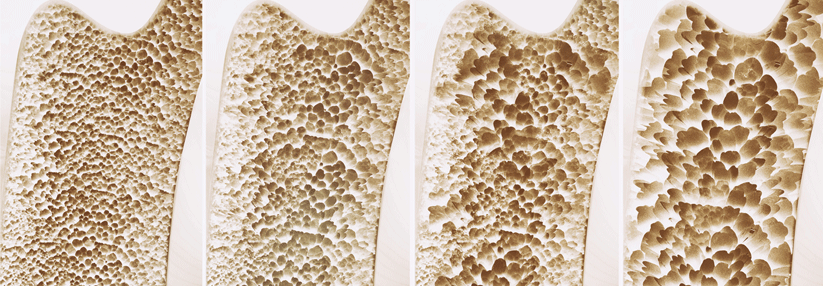
Mit jeder Lebensdekade verdoppelt sich statistisch betrachtet die Inzidenz der Wirbelfrakturen. Nicht immer zieht ein Bruch auch Symptome nach sich – die Zahl rein radiographischer Wirbelfrakturen ist um den Faktor 2,5 höher als die der symptomatischen Fälle. Und nur etwa 10 % der osteoporotisch bedingten Frakturen führen zur stationären Aufnahme. Bei diesen ist das Beschwerdebild durch akute oder chronische Kreuzschmerzen geprägt, berichtet Privatdozent Dr. Ralph Kothe von der Schön Klinik Hamburg Eilbeck.
Hinzu können funktionelle Einschränkungen durch die Schmerzen und die kyphotische Deformität kommen. Auch eine Claudicatio spinalis kann auftreten – vor allem bei zusätzlicher degenerativer Spinalkanalstenose. Neurologische Defizite sind möglich, aber eher selten.
Zuerst im Stehen röntgen, bei Frakturverdacht dann zur CT
Im Rahmen der Anamnese sollte man nach einem Trauma sowie nach Komorbiditäten und Osteoporose-Risikofaktoren fragen. Eine neurologische Untersuchung gibt z.B. Aufschluss über eine etwaige Myelopathie, die sich sehr diskret als leichte Gangataxie äußern kann. Auch ein Osteoporose-Basislabor ist obligat.
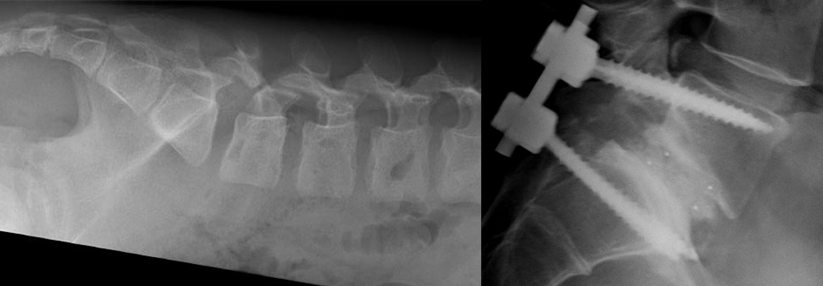
Bei der Bildgebung sollte zuerst eine Nativröntgenaufnahme im Stand erfolgen, da dadurch die Dynamik am besten beurteilt werden kann. Bei Verdacht auf Fraktur folgt eine MRT, anhand derer sich zwischen akuten, subakuten und alten Frakturen unterscheiden und das Ausmaß einer möglichen Nervenkompression beurteilen lässt. Eine geplante Operation macht zusätzlich eine CT erforderlich.
Die osteoporotischen Wirbelfrakturen (OF) werden folgendermaßen unterteilt:
- OF 1: keine Deformation (Wirbelkörperödem)
- OF2: Deformation mit geringer/ohne Hinterwandbeteiligung
- OF3: Deformation mit ausgeprägter Hinterwandbeteiligung
- OF4: Verlust der Rahmenstruktur, Wirbelkörperkollaps oder Kneifzangen-Fraktur
- OF5: Distraktions- und Rotationsverletzungen
In die Klassifikation osteoporotischer Frakturen, die auch entscheidend für die OP-Indikation sein kann, gehen weitere Faktoren ein (s. Tabelle).
| Klassifikationen osteoporotischer Frakturen (OF-Score) | ||
|---|---|---|
| Merkmal | Schweregrad | Punkte |
| Morphologie (OF-Typen 1–5) | 1–5 | 2, 4, 6, 8 bzw. 10 |
| Knochendichte | T-Score < -3 | 1 |
| Dynamik der Sinterung (nach mindestens einer Woche) | ja bzw. nein | 1 bzw. -1 |
| Schmerzen (unter Analgesie) | VAS ≥ 4 bzw. < 4 | 1 bzw. -1 |
| Neurologie (frakturbedingt) | ja | 2 |
| Mobilisation (unter Analgesie) | ja bzw. nein | 1 bzw. -1 |
| Gesundheitszustand | ASA-Status > 3, Demenz, BMI < 20 kg/m2, Unselbstständigkeit, aktive Gerinnungshemmung | je -1, höchstens -2 |
Eine konservative Therapie kommt bei stabilen Frakturen vom Typ OF 1 und OF 2 infrage, sofern eine Mobilisierung unter Analgesie möglich ist und im OF-Score nicht mehr als 6 Punkte erreicht werden. Dabei ist zu beachten, dass die Punktzahl im Score dynamisch ist und im weiteren Verlauf immer wieder angepasst werden muss.
Bei immobilisierenden Schmerzen operieren
Zum konservativen Behandlungskonzept gehören adäquate Analgesie, eine gezielte Physiotherapie und das Tragen einer Rückenorthese für 6–12 Wochen. Das früher häufig eingesetzte 3-Punkte-Korsett sei zwar wesentlich rigider und gebe mehr Stabilität, werde aber von den Patienten meist nicht über einen längeren Zeitraum toleriert.
Da instabile Frakturen ohnehin operiert werden müssten, reiche die leicht unterstützende Orthodese aus, so Dr. Kothe. Obligatorisch sei zudem eine medikamentöse Behandlung der Osteoporose. Bei Vorliegen entsprechender Komorbiditäten habe sich eine geriatrische Komplexbehandlung bewährt.
Wichtig ist es, nach ein, vier und sechs Wochen klinische und radiologische Verlaufskontrollen durchzuführen, um auf diese Weise die Dynamik der Fraktur zu erfassen.
Als OP-Indikationen gelten instabile Frakturen (OF 3–5), immobilisierende Schmerzen, ein OF-Score > 6 und neurologische Defizite. Bei der Entscheidung für die eine oder andere operative Technik ist auf eine möglichst geringe Zugangsmorbidität zu achten, die eine rasche Mobilisierung ermöglicht, betonte Dr. Kothe. Dazu braucht es eine besondere technische Ausrüstung wie OP-Mikroskop, intraoperative 3D-Bildgebung, Navigation und Neuromonitoring.
Quelle: Deutscher Rheumatologie Kongress 2021 – virtuell