Axiale Spondyloarthritis Ankylose ja, Sklerose nein
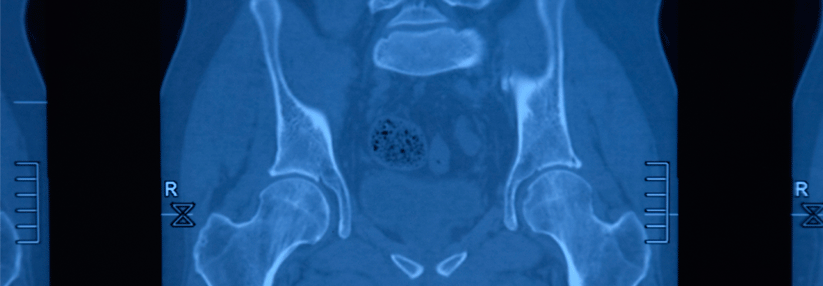
 Erosionen in den mittleren und dorsalen Gelenkregionen hatten die höchste diagnostische Aussagekraft für eine axiale Spondyoarthritis.
© iStock/Mintr
Erosionen in den mittleren und dorsalen Gelenkregionen hatten die höchste diagnostische Aussagekraft für eine axiale Spondyoarthritis.
© iStock/Mintr
Um Klarheit zu schaffen, analysierten Prof. Dr. Kay-Geert Hermann von der Klinik für Radiologie der Charité – Universitätsmedizin Berlin und Kollegen CT-Aufnahmen des Beckens von 546 Erwachsenen.
Erosionen bei axialer Spondyloarthritis in allen Gelenkbereichen
Kreuzschmerzen sowie eine gesicherte axiale Spondyloarthritis hatten 102 Teilnehmer, 80 litten unter Kreuzschmerzen, waren aber axSpA-frei. Unter Berücksichtigung von Alter und Geschlecht wurden sie 364 Kontrollen ohne Rückenschmerzen und Erkrankungen des Bewegungsapparates gegenübergestellt. Die Radiologen suchten auf den Aufnahmen nach Zeichen von Erosionen, Sklerose und Ankylose und verglichen jeweils Häufigkeit und räumliche Verteilung der Läsionen.
Eine Ankylose ließ sich bei 24,5 % der axSpA-Patienten, bei 1,3 % der Rückenschmerzpatienten ohne axSpA-Diagnose und bei keiner der Kontrollen feststellen. Erosionen traten bei einer axialen Spondyloarthritis in allen Gelenkbereichen auf. Bei den reinen Kreuzschmerzpatienten fanden sie sich seltener und wenn, dann in ventralen Regionen (v.a. Darmbein). Die Kontrollen blieben nahezu frei davon. Sklerosen waren in allen Gruppen zu sehen, allerdings bei den Kontrollen insgesamt selten und meist ventral. Dieser Bereich war auch bei axSpA-freien Kreuzschmerzpatienten primär betroffen. Die axSpA-Patienten zeigten Sklerosen dagegen in allen drei Abschnitten.
Sklerose war wenig aussagekräftig
Laut Aussage der Forscher hatten die partiellen oder kompletten Ankylosen und/oder Erosionen in mehr als einem Quadranten der mittleren und dorsalen Gelenkregionen die höchste diagnostische Aussagekraft für eine axiale Spondyoarthritis. Das Einbeziehen von ventralen Erosionen und Sklerose verringerte die Werte. Die Studienergebnisse unterstreichen die Bedeutung der Ankylose bei der Diagnose der axialen Spondyloarthritis , so die Autoren. Sklerotische Läsionen scheinen dagegen wenig nützlich, vor allem nicht, um Strukturschäden am Iliosakralgelenk zu definieren.
Quelle: Hermann KGA et al. RMD Open 2022; 8: e001939; DOI: 10.1136/rmdopen-2021-001939