Primär sklerosierende Cholangitis Begleiterkrankung erhöht Krebsrisiko bei CED
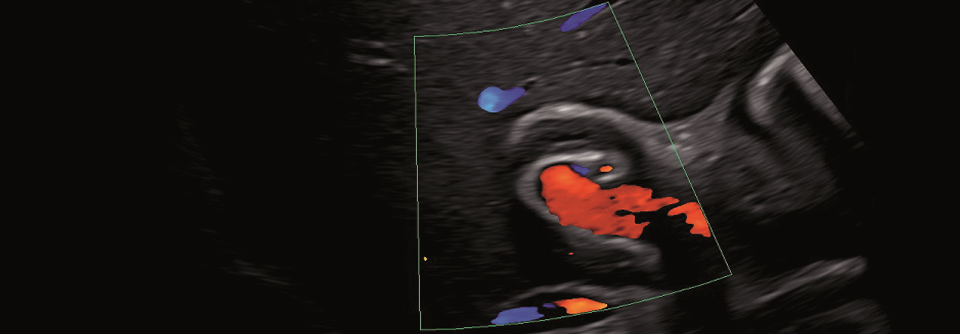 Wandverdickter Ductus hepatocholedochus bei primär sklerosierender Cholangitis.
© Ultraschallatlas Erlangen/ sonographie.org
Wandverdickter Ductus hepatocholedochus bei primär sklerosierender Cholangitis.
© Ultraschallatlas Erlangen/ sonographie.org
Patienten mit einer chronisch-entzündlichen Darmerkrankung (CED) entwickeln im Vergleich zu Gesunden überproportional häufig bösartige Tumoren der Leber und der Gallenwege, ggf. auch des Pankreas. Eine begleitende primär sklerosierende Cholangitis (PSC) erhöht ihr Malignomrisiko sogar um ein Vielfaches, wie eine aktuelle schwedisch-norwegische Bevölkerungsstudie zeigt.
3,2 % hatten eine primär sklerosierende Cholangitis
Ein Forscherteam um Jingru Yu vom Karolinska-Institut in Stockholm analysierte die Daten von nahezu 142.000 Personen mit einer CED-Diagnose zwischen 1987 und 2016. Während des im Median zehnjährigen Beobachtungszeitraums traten im Studienkollektiv 443 biliäre (z.B. Gallenblasenkarzinom, intra- und extrahepatisches Cholangiokarzinom), 161 hepatozelluläre sowie 282 Pankreaskarzinome auf. Im Vergleich zur Inzidenz in der Normalbevölkerung entsprach dies einer relativen Risikozunahme um den Faktor 5,2, 2,4 bzw. 1,3. Besonders anfällig für hepatopankreatobiliäre Tumoren waren Personen, die im Studienzeitraum zusätzlich eine PSC entwickelten – 3,2 % der CED-Patienten waren davon betroffen: Ihr relatives Risiko für Gallenwegskarzinome stieg um den Faktor 140, das für Leber- und Pankreaskarzinome um das 38,6- bzw. 9-Fache.
Nach 25 Jahren beträgt bei CED und begleitender PSC die kumulative Inzidenz im Hinblick auf Gallenwegsmalignome mehr als 15 %, im Hinblick auf Leber- und Pankreaskarzinome 3,7 % und 2,3 %, schreiben die Forschenden. Sie empfehlen regelmäßige Früherkennungsuntersuchungen für diese Hochrisikopatienten.
Quelle: Yu J et al. United European Gastroenterol J 2022; DOI: 10.1002/ueg2.12204