Blinder Passagier Bei Myiasisverdacht nach Auslandsaufenthalt fragen
 Bei Patientinnen und Patienten mit myiasisverdächtigen Hautveränderungen sollte man grundsätzlich nach einer gerade beendeten Auslandsreise fragen.
© Davide Angelini – stock.adobe.com
Bei Patientinnen und Patienten mit myiasisverdächtigen Hautveränderungen sollte man grundsätzlich nach einer gerade beendeten Auslandsreise fragen.
© Davide Angelini – stock.adobe.com
Wie wichtig es ist, bei Hautbefunden auch an Erkrankungen zu denken, deren Erreger in wärmeren Ländern heimisch sind, verdeutlicht ein Fallbeispiel: Ein 25-jähriger Mann hatte bereits während seines Urlaubs in der Karibik einen juckenden Hautknoten am rechten Gesäß bemerkt, der sich etwa sieben Tage nach einem Insektenstich entwickelt hatte. Wieder in Deutschland angekommen, stellte der Patient sich in der Helios St.-Johannes-Klinik Duisburg vor, wie eine Autorengruppe um Anna-Lee Gerdes berichtet.
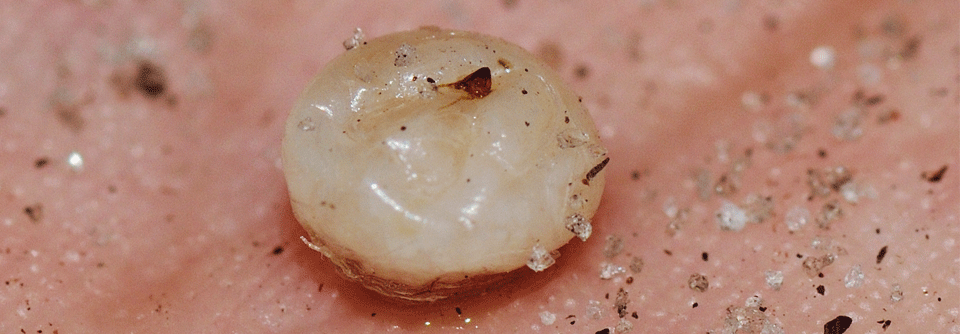
Der Knoten hatte sich seit dem ersten Auftreten zwei Wochen zuvor stetig vergrößert und war mäßig schmerzhaft. Der Mann berichtete, Bewegung darin zu spüren. Umgeben von einem Erythem zeigte sich eine etwa 1,5 cm breite, abzessähnliche Läsion ohne eitrige Sekretion mit einer zentralen Vertiefung, die kleine schwarze Punkte aufwies. Solche Läsionen können Folge einer Infektion bzw. eines Erregerbefalls sein. Differenzialdiagnostisch kommen eine Reaktion auf den Biss oder Stich von Arthropoden, eine Larva migrans, kutane Leishmaniose oder Tungiasis in Betracht. Im beschriebenen Fall ließ sich die komplette Larve der Dasselfliege (Dermatobia hominis) aus der Läsion extrahieren und eine furunkoloide Myiasis diagnostizieren.
Die Dermatomyiasis kann durch verschiedene Fliegen ausgelöst werden. In den Tropen und Subtropen ist die Erkrankung endemisch. Kommt es zum Befall, entwickeln sich einzelne oder mehrere Läsionen, die meist Furunkeln ähneln. Andere Varianten stellen sich als von den Parasiten befallene Hautwunden dar oder Läsionen, die sich mehrfach an jeweils anderer Stelle entwickeln (migratorische Myiasis).
Antibiotika nur bei Risiko für Sekundärinfektionen
Therapeutisch raten Gerdes und ihr Team dazu, die Wunde erst okklusiv abzudecken, um die Larve an die Oberfläche zu zwingen. Dann lässt sie sich manuell oder ggf. chirurgisch (je nach Spezies) entfernen. Besteht ein Risiko für eine Sekundärinfektion, kommen topische oder systemische Antibiotika in Betracht. Patientinnen und Patienten, die sich in gemäßigten Breiten mit myiasisverdächtigen Hautveränderungen vorstellen, sollte man grundsätzlich nach einer eventuell gerade beendeten Auslandsreise fragen.
Quelle: Gerdes AL, Müller VL, Kreuter A. „25-jähriger Patient mit entzündlichem Hautknoten in der rechten Glutealregion“, Dtsch Med Wochenschr 2024; 149: 1189-1190; doi: 10.1055/a-2359-7708 © Georg Thieme Verlag KG Stuttgart, New York