Gefäßverschlüsse Der lange Arm der Thrombosen
 Etwa 5–7% der Thrombosen entstehen in Schulter- und Armvenen.
© Iuliia - stock.adobe.com
Etwa 5–7% der Thrombosen entstehen in Schulter- und Armvenen.
© Iuliia - stock.adobe.com
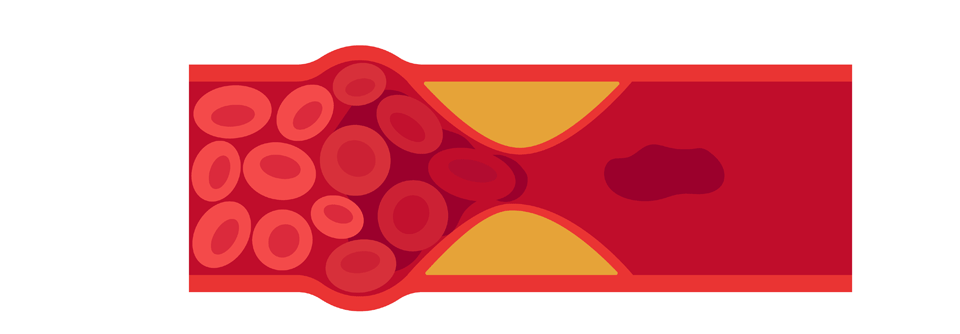
Etwa 5–7% der Thrombosen entstehen in Schulter- und Armvenen. Sie können sich in der Vena subclavia, axillaris, jugularis sowie dem venösen Confluens im Bereich der Vena cava superior bilden, erklärte Dr. Katja Mühlberg, Universitätsklinikum Leipzig. Man unterscheidet primäre von sekundären Störungen. Zu den primären gehört das venöse Thoracic-outlet-Syndrom, bei dem es zu einer Kompression der Vene im Bereich der anatomischen Engstelle unter dem Schlüsselbein kommt. Auch das Paget-von-Schroetter-Syndrom mit spontanem Verschluss von V. subclavia oder axillaris fällt in diese Kategorie. Wesentlich häufiger kommen sekundäre Thrombosen vor im Zusammenhang mit Tumoren, Frakturen, Operationen, Bestrahlungen, zentralen Venenkathetern oder Portsystemen. Auch eine hormonelle Überstimulierung, z. B. bei einer Kinderwunschtherapie, kann Auslöser sein.
Bei der Anamnese sollte man insbesondere nach wiederkehrender Überkopfarbeit und dem Heben schwerer Lasten fragen. Außerdem können Überbelastungen bei Sport und Freizeitaktivitäten sowie Tragegewohnheiten von Umhängetaschen oder Rucksäcken wegweisend sein. Die Symptome umfassen einseitige Armschwellung, gestaute Halsvenen im Sitzen und Stehen, bläuliches Hautkolorit und neue Venenzeichnungen (Kollateralkreisläufe) im Bereich von Brust oder Dekolleté. Mit dem sogenannten Constans-Score lässt sich eingrenzen, wie wahrscheinlich eine Schulter-Armvenenthrombose ist (s. Kasten).
Ein diagnostischer Algorithmus in der aktuellen Leitlinie der Deutschen Gesellschaft für Angiologie zu Thrombose/Lungenembolie bestimmt das weitere Prozedere. Zunächst gilt es, Niedrigrisiko- von Hochrisikopersonen zu unterscheiden. Ein hohes Risiko liegt vor bei:
Den Verdacht erhärten
Mit dem Constans-Score lässt sich die klinische Wahrscheinlichkeit für eine Schulter-Armvenenthrombose ermitteln. Für folgende Kriterien gibt es jeweils einen Punkt:
- zentraler Venenkatheter, Port, PICC-line-Katheter oder Herzschrittmacher-/Defibrillatorsonde
- lokaler Schmerz
- einseitige Armschwellung
Ist eine andere Differenzialdiagnose mindestens genauso wahrscheinlich wie ein Gefäßverschluss, wird ein Punkt abgezogen. Ab einer Summe von zwei Punkten liegt aus klinischer Sicht mit hoher Wahrscheinlichkeit ein Verschluss in der oberen Extremität vor.
- einem Alter über 75 Jahre
- hospitalisierten Patientinnen und Patienten
- aktiver Tumorerkrankung
- zentralvenösem Zugang
- intravenöser Sonde (Schrittmacher, etc.)
In diesen Fällen ist eine sofortige Gefäßsonografie indiziert. Besteht hingegen ein niedriges Risiko und ist zeitnah kein Kompressions- und farbkodierter Ultraschall verfügbar, kann man einen D-Dimer-Test vorschalten. Fällt dieser normal aus bei einem Constans-Score von maximal 1, gilt die Schulter-Armvenenthrombose als ausgeschlossen.
Bei erhöhten D-Dimeren oder einem Constans-Score von mindestens 2 sollte man mit einer Interims-Antikoagulation beginnen und schnellstmöglich eine Sonographie in die Wege leiten. Wichtig beim Ultraschall: Immer im Seitenvergleich untersuchen. Unterschiedliche Flussverhältnisse weisen auf eine Thrombose hin. Bei zentralen Abstromhindernissen oder nicht gut einsehbaren Bereichen kommt die CT- oder die MR-Phlebografie zum Einsatz.
Die Therapie erfolgt analog zur tiefen Beinvenenthrombose mit einer Antikoagulation über mindestens drei Monate. Formal handelt es sich allerdings um einen Off-label-use.
Bei tumorassoziierten Thrombosen, belassenem funktionstüchtigem zentralem Venenkatheter oder gesichertem Thoracic-outlet-Syndrom (sofern die Stenose nicht behoben wurde) kann eine längere Antikoagulation notwendig werden. Dr. Mühlberg erklärte darüber hinaus, dass eine Kompressionstherapie Symptome lindern kann, insbesondere bei starken Armschwellungen zu Beginn der Erkrankung. Zum langfristigen Nutzen fehlen allerdings aussagekräftige Daten.
Für katheterassoziierte Schulter-Armvenenthrombosen gibt es einen speziellen Behandlungsalgorithmus. Liegen Infektionszeichen vor, ist neben der Antikoagulation eine antibiotische Therapie indiziert. Außerdem sollte man den Katheter entfernen. Auch Schläuche ohne Infektionszeichen, die entbehrlich sind, sollten gezogen werden. Bei einem weiterhin benötigten nicht infizierten Katheter lautet die Empfehlung, die korrekte Lage und Durchgängigkeit zu prüfen und passende Maßnahmen einzuleiten (z. B. Thrombolyse).
Revaskularisierungen bleiben Einzelfällen vorbehalten. Sie kommen z. B. infrage bei hochsymptomatischer oberer Einflussstauung (Luftnot, Kopfdruck). Während katheterassoziierte Thrombosen mittels Ballonangioplastie behoben werden können, lassen sich Obstruktionen durch Malignome besser mit einem Stent behandeln. Komplikationen treten bei Schulter-Armvenenthrombosen insgesamt seltener auf als bei Verschlüssen der Beinvenen. Nichtsdestotrotz besteht ein bis zu 10%iges Risiko für Lungenembolien.
Quelle: Kongressbericht 17. Interdisziplinäres Update Gefäßmedizin