Osteoporose Einmal niesen und der Knochen bricht
 Die meisten osteoporotischen Frakturen treten bei Frauen und Männern ab 50 Jahren am Rückgrat auf, doch fehlt häufig die Diagnose einer Osteoporose.
© agenturfotografin – stock.adobe.com
Die meisten osteoporotischen Frakturen treten bei Frauen und Männern ab 50 Jahren am Rückgrat auf, doch fehlt häufig die Diagnose einer Osteoporose.
© agenturfotografin – stock.adobe.com
Osteoporotisch bedingte Knochenbrüche werden auch Fragilitätsfrakturen genannt. Sie treten bereits bei minimalem Trauma auf. Ein Sturz aus dem Stand reicht als maximale Krafteinwirkung vollkommen aus. Oft empfinden Betroffene keinerlei Schmerzen, schreibt ein Autorenteam um Dr. Aliya Khan von der McMaster University im kanadischen Hamilton. Wird ein derartiger Bruch entdeckt, fehlt häufig die zugrunde liegende Diagnose einer Osteoporose.
In den ersten beiden Jahren folgt oft eine zweite Fraktur
Viele Patientinnen und Patienten benötigen einen chirurgischen Eingriff, der potenziell mit Narkosekomplikationen, postoperativen Schmerzen, Blutungen, Infektionen und Thromboembolien einhergeht. Eine Fragilitätsfraktur zieht zudem oftmals weitere nach sich. Vor allem Menschen mit niedriger Knochendichte sind gefährdet. Am größten ist die Gefahr in den ersten ein bis zwei Jahren. In einer Studie mit mehr als 66.000 postmenopausalen Frauen stieg das Risiko unabhängig davon, ob der initiale Bruch traumatisch bedingt war oder nicht.
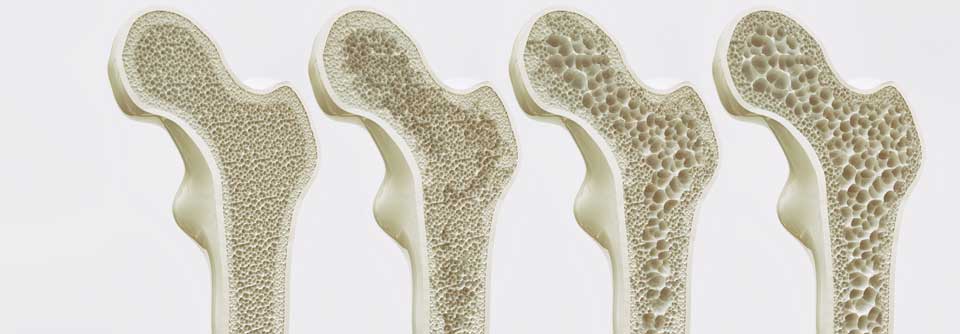
Die meisten osteoporotischen Frakturen treten bei Frauen und Männern ab 50 Jahren am Rückgrat auf. Diese vertebralen Frakturen (VF) lösen i. d. R. schwere Schmerzen und Invalidität aus und können das Sterberisiko erhöhen. Außerdem steigt im Folgejahr die Gefahr weiterer Brüche, unabhängig von der Knochendichte. Die Prävalenz von VF steigt mit dem Alter – bei Frauen von 3 % unter 60 Jahren bis auf 20 % ab 70 Jahren. Männer sind zu 7,5 % bis 20 % betroffen.
Auch hinter Hüftfrakturen steckt häufig eine Osteoporose, was die Heilung erschwert. In prospektiven Studien hatten 76 % der Teilnehmenden mit Heilungsstörungen oder Implantatversagen nach einer Hüft-OP eine moderate bis schwere Osteoporose. Bis zu 50 % konnten ihre Mobilität nicht zurückerlangen. 20 % bis 65 % der Menschen, die zuvor selbstständig zurecht kamen, brauchen nach dem Eingriff Hilfe im täglichen Leben.
Inzwischen gibt es Behandlungsansätze, die das Risiko von Fragilitätsfrakturen erheblich senken können. So verringert die Gabe von Bisphosphonaten über 12 bis 36 Monate und Denosumab über 36 Monate das VF-Risiko um 54 % bis 68 % verglichen mit Placebo. Über mehr als drei Jahre senken sie auch das Risiko einer Hüftfraktur um 36 % bzw. 39 %. Das Parathormon-Analogon Teriparatid ermöglicht eine Reduktion des VF-Risikos um 76 % nach 17 Monaten und Romosozumab um 82 % nach 12 Monaten. Doch viele Patientinnen und Patienten erhalten diese Therapieformen nicht.
Moderne DXA deckt auch Wirbelfrakturen auf
Die Beschreibung einer vermeintlichen VF ist zudem oft unzureichend. Im ärztlichen Bericht wird meist zwar eine verringerte Wirbelkörperhöhe erwähnt, von einem Bruch ist aber keine Rede. Dank mittlerweile höherer Auflösung kann das DXA-Bildgebungsverfahren nun in derselben Sitzung zum Nachweis von VF genutzt werden. Eine solche Untersuchung ist bei Personen indiziert, die bestimmte Voraussetzungen erfüllen, fasst das Autorenteam zusammen. Dazu zählen:
- sehr niedrige Knochendichte
- Rückenschmerzen
- eine um mindestens 4 cm verringerte Körpergröße innerhalb der Lebenszeit bzw. 2 cm unter ärztlicher Betreuung
- systemische Steroidtherapie
- fortgeschrittenes Alter
- lang anhaltender, schlecht kontrollierter Diabetes Typ 1 oder 2
Ist die VF erkannt, gilt es zusätzliche Knochenveränderungen auszuschließen. Spezielle MRT-Verfahren können zwischen osteoporotischen und pathologischen Frakturen differenzieren. Aktuelle CT bzw. frühere MRT helfen bei der Einschätzung der Akuität.
Quelle: Khan AA et al. Mayo Clin Proc 2024; 99: 1127-1141; doi: 10.1016/j.mayocp.2024.01.011