Arterialisierung Kurzschluss sichert Blutfluss
 Um eine Amputation zu verhindern, kommt u.U. eine Transkatheter-Intervention in Frage, wobei arterielles Blut in eine Vene umgeleitet wird.
© Christoph Burgstedt – stock.adobe.com
Um eine Amputation zu verhindern, kommt u.U. eine Transkatheter-Intervention in Frage, wobei arterielles Blut in eine Vene umgeleitet wird.
© Christoph Burgstedt – stock.adobe.com
Etwa jeder fünfte Patient mit kritischer Extremitätenischämie kommt nicht für eine chirurgische oder endovaskuläre Revaskularisierung infrage. Oft bleibt keine andere Option, als eine Amputation oberhalb des Knöchels durchzuführen, schreiben Dr. Mehdi Shishehbor vom University Hospitals Harrington Heart and Vascular Institute in Cleveland und Kollegen. Damit es nicht so weit kommen muss, wird die venöse Arterialisierung als alternative Revaskularisierungsmöglichkeit erprobt.
Zwei Katheter von zwei Seiten vorgeschoben
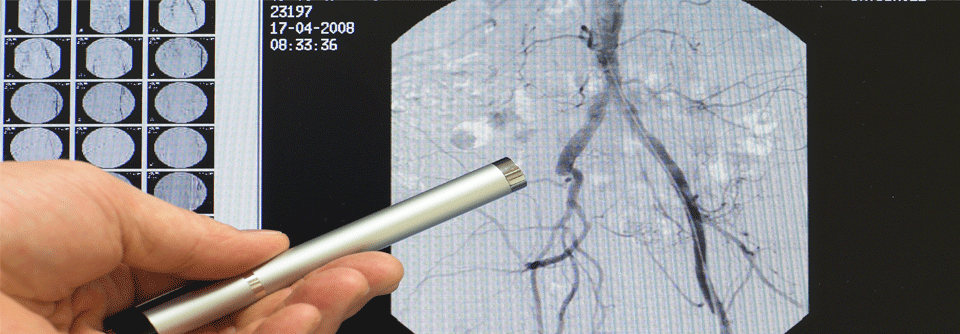
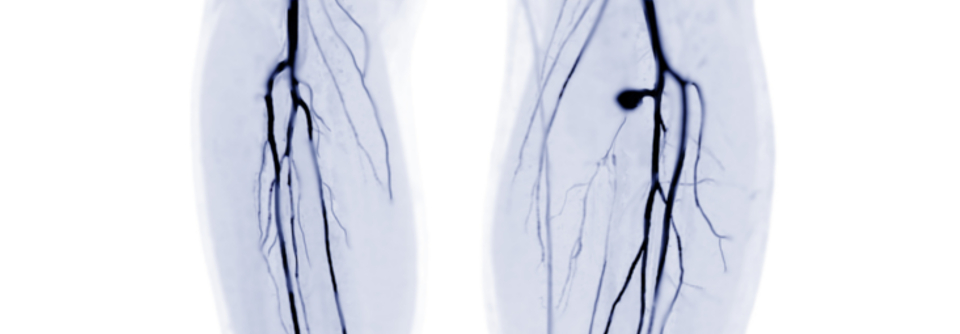
Dabei leitet man das arterielle Blut im Bein proximal der Okklusion auf eine tiefe Vene um, was die Durchblutung verbessern soll. Benötigt werden zwei Katheter, die man über Femoralarterie bzw. Plantarvene vorschiebt. Beim designierten Treffpunkt – id.R. am Unterschenkel – entsteht mittels eines beschichteten Stents eine Verbindung zwischen proximaler A. tibialis posterior und der begleitenden Vene.
Die Wirksamkeit dieser Strategie überprüften die Forscher in der prospektiven PROMISE-II-Studie. Teilnehmer waren 105 Menschen mit kritischer Extremitätenischämie und nicht-heilenden Ulzera, die sich nicht für eine Standard-Intervention eigneten. Das mittlere Alter lag bei 70 Jahren. Bei 104 konnte die Transkatheter-Arterialisierung erfolgreich durchgeführt werden.
Viele benötigten eine Reintervention
Primärer Endpunkt war das amputationsfreie Überleben nach sechs Monaten. Dieses Ziel erreichten 66 % der Patienten. Zudem heilten die Hautläsionen bei einem Großteil vollständig oder partiell ab. Unerwartete Nebenwirkungen traten nicht auf. Die Autoren sprechen daher von einem sicheren und wirksamen Verfahren.
Dr. Douglas Drachman vom Massachusetts General Hospital in Boston gibt in seinem Kommentar zu bedenken, dass noch unklar ist, welche Patienten am ehesten von der Arterialisierung profitieren. Das günstige Sechsmonatsergebnis werde dadurch getrübt, dass fast drei Viertel der Teilnehmer wiederholte endovaskuläre Interventionen benötigten.
Quelle:
1. Shishehbor M et al. N Engl J Med 2023; 388: 1171-1180, DOI: 10.1056/NEJMoa2212754
2. Drachman DE. N Engl J Med 2023; 388: 1171-1172, DOI: 10.1056/NEJMe2216380