Lynch-Syndrom: Betroffene sind anfällig für Darm-, Haut- und Gebärmutterkrebs
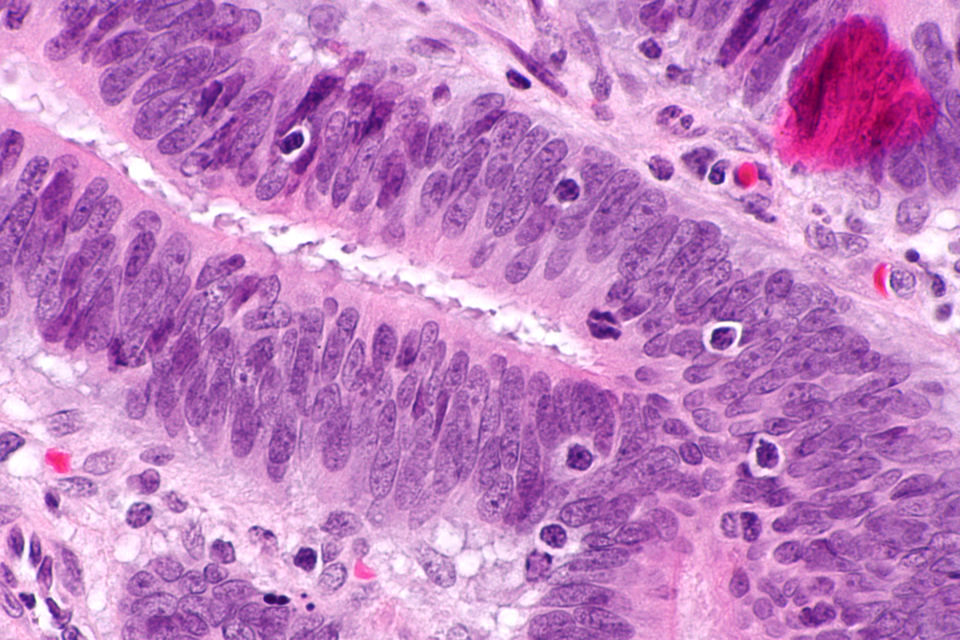
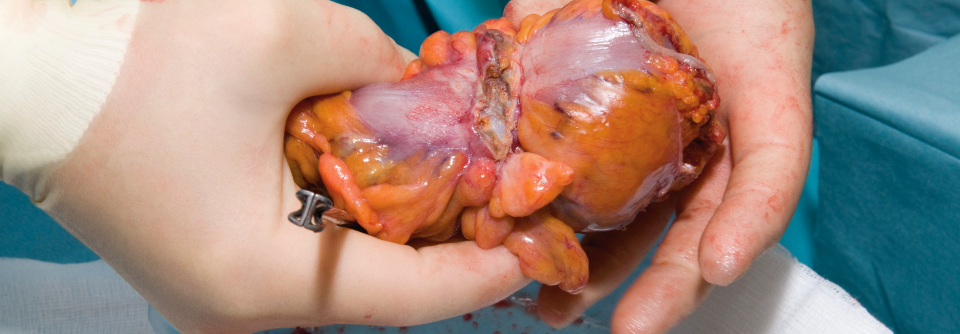
 Rund jeder zweite Betroffene erkrankt an einem Kolon- oder Rektumtumor.
© wikimedia/Nephron (CC BY-SA 3.0)
Rund jeder zweite Betroffene erkrankt an einem Kolon- oder Rektumtumor.
© wikimedia/Nephron (CC BY-SA 3.0)
Der sperrige Begriff „Hereditäres nicht-polypöses kolorektales Karzinom“ wurde zwar durch das einfachere „Lynch-Syndrom“ ersetzt, das autosomal dominant vererbte Tumordispositionssyndrom wird damit aber nicht weniger komplex. Denn nicht nur Kolon- und Rektumtumoren treten bei den Genträgern gehäuft auf – bei fast jedem zweiten bis zum 75. Lebensjahr –, sondern auch eine ganze Reihe weiterer bösartiger Veränderungen, z.B. in Endometrium, Dünndarm und Magen oder an der Haut, erklären Dr. Robert Hüneburg vom Nationalen Zentrum für erbliche Tumorerkrankungen des Universitätsklinikums Bonn und seine Kollegen.
Dem Syndrom liegen jeweils verschiedene Mutationen in DNA-Reperaturgenen zugrunde. Der Befund lässt sich molekularpathologisch im Tumorgewebe nachweisen. Derzeit entwickelt das Deutsche Konsortium „Familiärer Darmkrebs“ Strategien, um Hochrisikopatienten (Häufigkeit in Deutschland ca. 1:279) zu erkennen und Betroffene sowie deren Familien zu betreuen.
Welche Lynch-Patienten entwickeln häufig ein Kolonkarzinom?
- männliches Geschlecht
- Alter über 40
- kolorektales Karzinom in der Vorgeschichte
- pathologische Genveränderungen im MLH1- oder MSH2-Gen
- Adenom in der ersten dokumentierten Koloskopie
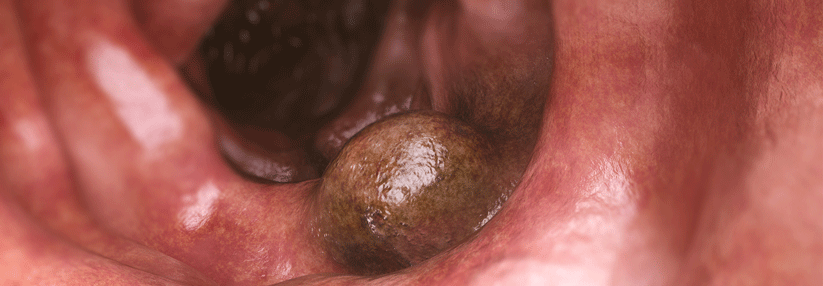
Endoskopie sollte bis ins terminale Ileum erfolgen
Ist der genetische Befund bekannt, sind regelmäßige Früherkennungsuntersuchungen ein Muss, und zwar über den Darm hinaus (Übersicht s. Tabelle). Bei der körperlichen Untersuchung sollte außerdem auf eventuelle, mit dem Syndrom assoziierte Hautveränderungen und Präkanzerosen geachtet werden. Da Genträger am häufigsten Kolonkarzinome entwickeln, sind regelmäßige Koloskopien unabdingbar, um bereits Adenomvorstufen zu entdecken und –wenn möglich – endoskopisch abzutragen. Die Endoskopie sollte bis ins terminale Ileum erfolgen, denn auch hier können Tumoren entstehen, schreiben die Autoren.| Regelmäßige Früherkennungsuntersuchungen beim Lynch-Syndrom | |||
|---|---|---|---|
| Organe | Empfohlene Untersuchung | Beginn | Intervalle |
| Kolon und Rektum | Koloskopie | 25. Lebensjahr bzw. fünf Jahre vor dem frühesten Erkrankungsalter in der Familie | alle zwölf bis 24 Monate |
| Magen und Dünndarm | Ösophagogastroduodenoskopie, möglichst mit Einblick bis ins Jejunum | 25. Lebensjahr | alle zwölf bis 36 Monate |
| Endometrium | transvaginaler Ultraschall und Endometriumbiopsie (optional) | 30. bis 35. Lebensjahr | jährlich? (Nutzen bislang nicht endgültig geklärt) |
| Ovarien, Mamma, Pankreas, ableitende Harnwege | keine sicheren Empfehlungen | ||
Eine generelle prophylaktische Kolektomie oder Proktokolektomie empfehlen die Experten nicht. Eine operative Entfernung kann allerdings in Ausnahmefällen (prophylaktisch) sowie bei positivem endoskopischem Befund mit dem Patienten besprochen werden. Im Falle eines diagnostizierten Kolonkarzinoms ist individuell auch eine subtotale Kolektomie denkbar, da bei ausschließlicher Segmentresektion die Gefahr für metachrone Karzinome besteht. Postoperativ findet die Nachsorge zunächst ähnlich wie beim sporadischen Karzinom statt, danach folgen Koloskopien in ein- bis zweijährlichen Abständen.
Auf H. pylori testen und gegebenenfalls behandeln
Patienten mit Lynch-Syndrom entwickeln in bis zu 13 % der Fälle (vorwiegend MLH1-Mutationen) ein Magenkarzinom, in der Regel vom interstitiellen Typ. Eine Routine-Endoskopie kann helfen, dieses früh zu erkennen, allerdings gibt es bisher keine genauen Empfehlungskriterien. Zusätzlich raten die Autoren, Lynch-Patienten prophylaktisch auf Helicobacter pylori zu testen und diesen gegebenenfalls zu behandeln.An ein spezialisiertes Zentrum überweisen
Eindeutige Empfehlungen zur Früherkennung von Dünndarm-, Pankreas-, Urothel-, Mamma- und Ovarialkarzinomen gibt es derzeit nicht. Dennoch sollte man das erhöhte Risiko für diese Erkrankungen bei Lynch-Syndrom im Hinterkopf behalten. Außerdem wird zurzeit diskutiert, ob gynäkologische Routine-Checks auf ein Endometriumkarzinom sinnvoll sind. Momentan rät das Konsortium, mit Genträgerinnen und ihren Verwandten ersten Grades ab dem 30. bis 35. Lebensjahr die Option einer transvaginalen Sonographie und einer Gewebeentnahme aus dem Endometrium zu besprechen. Eine prophylaktische Hysterektomie kann man erwägen, wenn die Betroffene keine Kinder (mehr) möchte.Präventive Maßnahmen
Quelle: Hüneburg R et al. Z Gastroenterol 2019; 57: 1309-1320; DOI: 10.1055/a-1008-9827