COPD Mukus therapeutisch ins Visier nehmen
 Ballt sich zäher Schleim in den Bronchien, steigt auch das Infektionsrisiko.
© Science Photo Library/Singh, Harvinder
Ballt sich zäher Schleim in den Bronchien, steigt auch das Infektionsrisiko.
© Science Photo Library/Singh, Harvinder
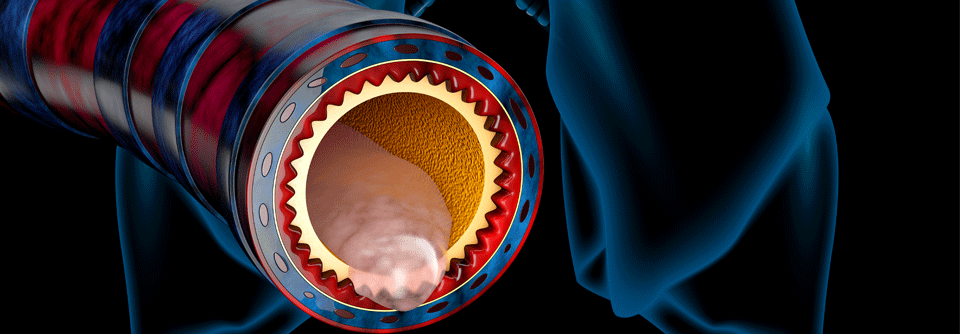
Exzessive Mukusproduktion, Hypersekretion und reduzierte Clearance führen bei Patienten mit COPD dazu, dass sich in den Bronchien Schleimpfropfen bilden. Kommt es dadurch zur Obstruktion, sinken Sauerstoffsättigung und körperliche Leistungsfähigkeit. Zudem steigt das Infektionsrisiko. Älteren Studiendaten zufolge sind Plugs bei fortgeschrittener COPD mit einem frühzeitigen Tod assoziiert, zumindest wenn sie in den kleinen Bronchien sitzen. Dr. Alejandro Diaz vom Brigham and Women’s Hospital in Boston und Kollegen wollten deshalb wissen, inwieweit dieser Zusammenhang sich auf mittelgroße und große Atemwege mit einem Durchmesser von 2–10 mm übertragen lässt.
Für ihre retrospektive Analyse nutzten sie Daten von 4.363 Patienten, die zwischen 2007 und 2011 an 21 US-amerikanischen Lungenzentren in die Genetic Epidemiology of COPDGene*-Kohorte aufgenommen worden waren. Die zu Beginn im Schnitt 63 Jahre alten Teilnehmer hatten mindestens zehn Packungsjahre auf dem Buckel und litten an COPD in unterschiedlichen Stadien. Von allen lagen CT-Bilder vor, die man bei Einschluss in die Kohorte gemacht hatte.
Gruppierung nach Anzahl der betroffenen Segmente
Dr. Diaz und Kollegen befundeten diese Aufnahmen und teilten sie in drei Kategorien ein. Ausschlaggebend war dabei, in wie vielen von insgesamt 18 Lungensegmenten Schleimpfropfen zu sehen waren: 2.585 (59 %) der Patienten zeigten keine Plugs im Bereich der mittleren und großen Atemwege. In 953 Fällen (21,8 %) waren ein bis zwei Segmente betroffen, in 825 (18,9 %) drei und mehr.
Innerhalb einer Nachbeobachtungszeit von median 9,5 Jahren starben 1.769 Teilnehmer. Die Mortalitätsraten unterschieden sich in den drei genannten Gruppen signifikant und korrelierten mit dem Ausmaß der Verschleimung (34 %, 46,7 %, 54,1 %). Diese Assoziation war unabhängig von Störfaktoren wie Alter, Geschlecht, Body-Mass-Index, Raucherstatus, Einsekundenkapazität und Wanddicke der Atemwege und blieb auch nach Korrektur für KHK und Asthma bestehen.
Die Studienergebnisse offenbaren für alle Krankheitsstadien einen klaren Zusammenhang zwischen dem Nachweis von Schleimpfropfen via CT-Scan und Gesamtmortalität. Deshalb stellt sich für Dr. Diaz und Kollegen die Frage nach routinemäßigen Thorax-Scans bei COPD-Patienten. Auf diese Weise könnte man auch jene mit bislang unbekannten, weil symptomlosen Plugs identifizieren. Aktuell sehen die Autoren allerdings keinen Handlungsbedarf, raten jedoch dazu, die Option im Hinterkopf zu behalten.
Aus ihrer Sicht liefern ihre Ergebnisse in einem weiteren Punkt wichtige Impulse für eine bessere Versorgung von COPD-Patienten. Einige Therapien, die auf eine übermäßige Mukusproduktion abzielen, sind für andere Erkrankungen bereits zugelassen oder in Entwicklung. Im nächsten Schritt werde man sie für COPD-Patienten evaluieren.
* Genetic Epidemiology of COPD
Quellen:
1. Diaz AA et al. JAMA 2023; 329: 1832-1839; DOI: 10.1001/jama.2023.2065
2. Pressemitteilung Brigham and Women’s Hospital Boston