Syringomyelie Myelon-Hohlraum mit Langzeiteffekt
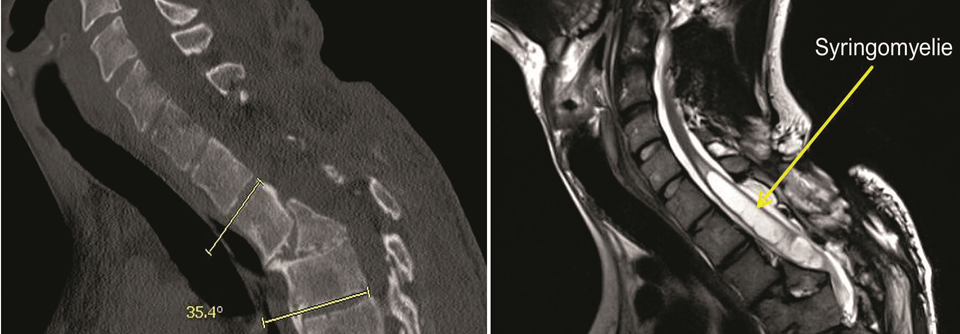 Dieser 24-Jährigen erlitt durch einen Verkehrsunfall eine vollständige thorakale Querschnittslähmung. Die Fraktur wurde initial operativ stabilisiert, ohne Kyphose und Spinalstenose zu versorgen. Der junge Mann entwickelte im Verlauf progrediente neurologische Störungen an den Händen. Im MRT rechts zeigte sich als Ursache eine Syringomyelie, die sich auf Frakturhöhe ausgebildet und nach kranial ausgedehnt hatte.
© Beta Verlag & Marketinggesellschaft mbH, Bonn
Dieser 24-Jährigen erlitt durch einen Verkehrsunfall eine vollständige thorakale Querschnittslähmung. Die Fraktur wurde initial operativ stabilisiert, ohne Kyphose und Spinalstenose zu versorgen. Der junge Mann entwickelte im Verlauf progrediente neurologische Störungen an den Händen. Im MRT rechts zeigte sich als Ursache eine Syringomyelie, die sich auf Frakturhöhe ausgebildet und nach kranial ausgedehnt hatte.
© Beta Verlag & Marketinggesellschaft mbH, Bonn
Wenn ein Querschnittgelähmter nach Monaten oder Jahren plötzlich neue neurologische Ausfälle entwickelt, kann eine Syringomyelie dahinterstecken. Ulmer Neurochirurgen untersuchten, welche Risikofaktoren dafür bestehen.
Eine Syringomyelie bildet sich nach Traumata, Tumoren oder Entzündungen. Es entsteht ein flüssigkeitsgefüllter Hohlraum im Rückenmark, vermutlich durch Pulsationsstörungen von Liquor und Medulla, z.B. aufgrund von vernarbten Meningen oder spinaler Stenosen. Im Verlauf droht eine Ausdehnung des Hohlraums in Länge und Breite mit irreversibler Schädigung des Myelons.
Eine posttraumatische Syringomyelie (PTS) kann Monate bis Jahre nach der Verletzung auftreten. Anzeichen dafür sind verzögert auftretende, aufsteigende neurologische Defizite, erklären PD Dr. Chris Schulz von der Klinik XII –Neurochirurgie am Bundeswehrkrankenhaus Ulm und Kollegen. Um Risikofaktoren für diese seltene Langzeitkomplikation zu identifizieren, führten sie eine retrospektive Analyse durch.
Zwei iatrogen beeinflussbare Parameter erkannt
Untersucht wurden Lokalisation und initiale Therapie der Verletzung, Ausprägung des neurologischen Defizits nach dem Score der ASIA*, Spinalkanalweite und Kyphosierung im Bereich der Verletzung. Basis der Auswertung waren 51 Fälle mit und 28 ohne PTS, die in eine ungematchte Kohortenanalyse eingingen. Daneben erstellten die Autoren aus diesem Kollektiv noch eine Fall-Kontroll-Studie mit jeweils 22 Patienten aus beiden Gruppen.
Hinsichtlich der iatrogen beeinflussbaren Parameter zeigten sich in der Kohortenanalyse signifikante Unterschiede in den Punkten posttraumatische Kyphosierung und Spinalkanalweite auf Frakturhöhe sowie Anteil initial chirurgisch versorgter Fälle. Sie erwiesen sich als maßgeblich für die Entwicklung einer posttraumatischen Syringomyelie. Zudem wiesen etwa doppelt so viele Patienten mit späterer PTS initial den schlechtesten Status im ASIA-Score (53,6 % versus 27,5 %) auf, schreiben Dr. Schulz und Kollegen.
In der Fall-Kontroll-Studie unterschieden sich Kyphosierung und Rate der primär Operierten ebenfalls signifikant. Das heißt, der Einfluss dieser beiden Parameter auf eine PTS bestätigte sich.
Bei Akuttrauma nicht nur die Wirbelsäule stabilisieren
Als Risikofaktoren für eine PTS kann man somit einen schlechten neurologischen Status zum Zeitpunkt des Traumas, kyphotische Deformierungen, einen engeren Spinalkanal und den OP-Verzicht annehmen. Die Studienautoren raten daher dringend dazu, Wirbelsäulenfrakturen nicht nur zu stabilisieren, sondern auch spinale Deformitäten und Stenosen zu korrigieren – auch dann, wenn ein kompletter Querschnitt vorliegt.
* American Spinal Cord Injury Association
Quelle: Schulz C et al. Wehrmedizinische Monatsschrift 2022; 66: 44-45 © Beta Verlag & Marketinggesellschaft mbH, Bonn