Myokardialer Strain gewinnt in der Herzbildgebung an Bedeutung
 Der Strain lässt sich per Herzecho messen. Er gibt an, wie stark sich der Herzmuskel verkürzt bzw. verdickt.
© familylifestyle – stock.adobe.com
Der Strain lässt sich per Herzecho messen. Er gibt an, wie stark sich der Herzmuskel verkürzt bzw. verdickt.
© familylifestyle – stock.adobe.com
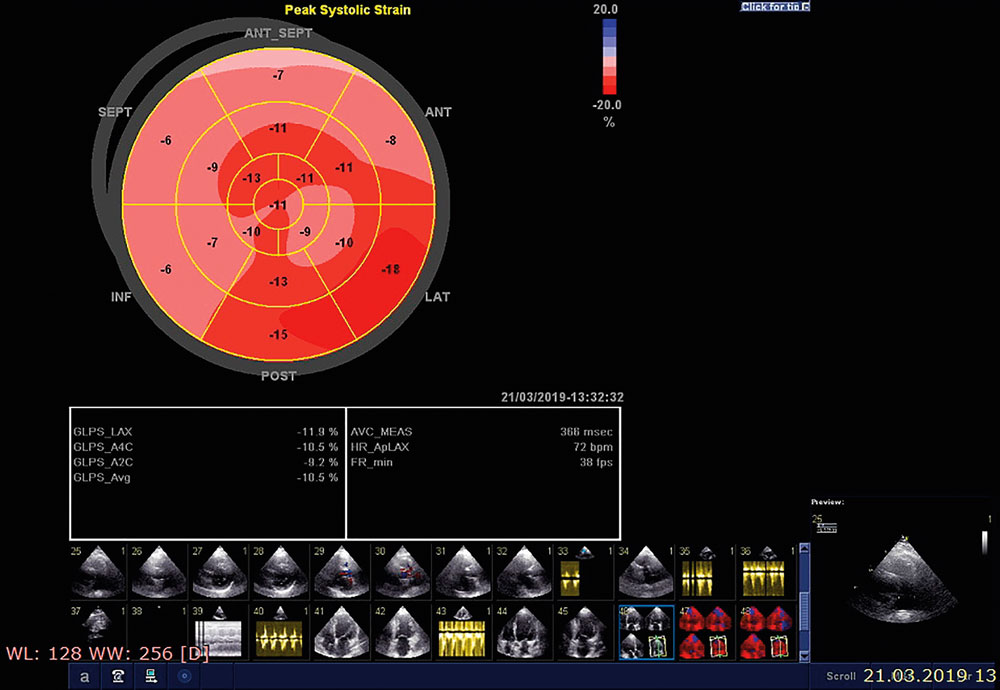
Vor drei Jahren beschrieb die Heart Failure Association der ESC (European Society of Cardiology) in einem Positionspapier einen Paradigmenwechsel. Damit meinte sie nicht das Potenzial neuer Herzinsuffizenz-Medikamente, sondern den Wandel in der kardialen Bildgebung. Ein Parameter, der immer wichtiger wird, ist der myokardiale Strain, definiert als das Ausmaß der Verkürzung bzw. Verdickung eines Muskelsegments zwischen Enddiastole und Endsystole. „Gerade bei einer Progression der linksventrikulären Dysfunktion bleibt die Ejektionsfraktion relativ lange stabil, während es schon frühzeitige Veränderungen gibt, die man quantifizieren kann“, erklärte Professor Dr. Sebastian Kelle vom Deutschen Herzzentrum Berlin. Dazu zählt die Abnahme der longitudinalen Deformation.
Das Problem mit der EF
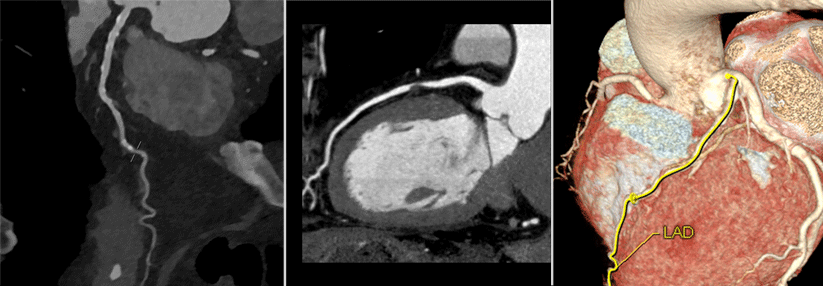
Messung im CT ist nichts für den klinischen Alltag
Auch MRT und CT bieten die Möglichkeit, den Strain zu ermitteln. Die Magnetresonanztomograhpie umgeht das Problem schlechter Schallbedingungen. Darüber hinaus können z.B. T1- und T2-Mapping additive Informationen liefern. Erste Daten zur CT-Strainanalyse stammen aus dem Jahr 2010 von Patienten mit KHK. Im täglichen Betrieb spielt die Untersuchung allerdings kaum eine Rolle. Eine CT durchzuführen, nur um die linksventrikuläre Funktion zu beurteilen, ist „nicht Sinn der Sache“, betonte Privatdozent Dr. Mohamed Marwan vom Universitätsklinikum Erlangen. Die zeitliche Auflösung und die Notwendigkeit der Bildrekonstruktion, um funktionelle Datensätze zu generieren, limitieren den Einsatz.Untersuchungstechniken müssen harmonisiert werden
Nichtsdestotrotz gewinnt die CT in der Kardiologie an Bedeutung. Etabliert hat sie sich u.a. in der Planung einer Transkatheter-Aortenklappenimplantation (TAVI). Die Strainanalyse bietet sich aus zwei Gründen an: Einerseits liegen bei TAVI-Patienten bereits funktionelle Datensätze aus der präoperativen Diagnostik vor, andererseits gestaltet sich die Bildakquise via Echo in dieser Population schwierig. Aus den verschiedenen Modalitäten ergibt sich für die breite klinische Anwendung des myokardialen Strains ein Problem: Zwar lassen sich die Ergebnisse gut reproduzieren, jedoch nur, wenn man bei einem Verfahren und einer Software bleibt. „Das ist einer der Schwachpunkte“, sagte Prof. Kelle. Allein die Normwerte für den linksventrikulären GLS im MRT und Echo reichen von ca. -12 % bis -22 %, weshalb man bei Verlaufskontrollen immer mit dem gleichen Gerät arbeiten sollte. Als einen der wichtigsten Schritte der nächsten Jahre bezeichnete Professor Dr. Andreas Schuster vom Herzzentrum Göttingen die Harmonisierung der Untersuchungstechniken, sodass Echo und MRT zum gleichen Resultat führen. Zudem müsse man den Strain künftig nicht nur nutzen, um Risiken zu beschreiben, sondern Therapien darauf abzustimmen. Dann wird sich zeigen, ob sich die Prognose der Patienten nachhaltig verbessert.Kongressbericht: 87. Jahrestagung der DGK (Deutsche Gesellschaft für Kardiologie); Online-Veranstaltung