Paraneoplastisches Syndrom kann auf die Psyche schlagen
 Ein Insulinom kann psychische Erregungszustände auslösen. Manch ein Tumorpatient ist deswegen schon in der Psychiatrie gelandet.
© wikipedia/MBq
Ein Insulinom kann psychische Erregungszustände auslösen. Manch ein Tumorpatient ist deswegen schon in der Psychiatrie gelandet.
© wikipedia/MBq
Bei 8–20 % aller Patienten mit Malignomen gibt es Berichte über paraneoplastische Syndrome. Sie werden durch das Tumorleiden induziert, beruhen aber nicht auf lokalen Komplikationen wie Kompression oder Arrosion. Besonders häufig finden sie sich im Gefolge von kleinzelligen Bronchialkarzinomen, gynäkologischen und hämatologischen Neoplasien, schreiben Professor Dr. Rainer Haas und Paul Sebastian Jäger von der Klinik für Hämatologie, Onkologie und Klinische Immunologie am Universitätsklinikum Düsseldorf.
Die Syndrome werden auf verschiedenen Wegen induziert, z.B. über parakrine Sezernierung verschiedener Faktoren durch die malignen Zellen oder humoral vermittelt über Botenstoffe im Blut. Die klassischen B-Symptome, die Tumoranämie oder das Chronic Fatigue Syndrome zählen z.B. zu den humoral vermittelten paraneoplastischen Syndromen.
Bluthochdruck vom Phäochromozytom
Darüber hinaus gibt es Formen, die durch die pathologisch gesteigerte Produktion eines Hormons entstehen. Dahinter können auch gutartige Tumoren stecken. So weisen ein zentraler M. Cushing (Überproduktion von ACTH) oder die Akromegalie (Überproduktion von Wachstumshormon) auf Adenome des Hypophysenvorderlappens hin. Eine Hyperprolaktinämie lässt auf ein Prolaktinom schließen. Das maligne Phäochromozytom mit der Überproduktion von Adrenalin und Noradrenalin in Nebennierenmark oder den Paraganglien führt zu Hypertonus, Herzrasen, erhöhter Schweißneigung, Händezittern oder einer milden diabetischen Stoffwechsellage.
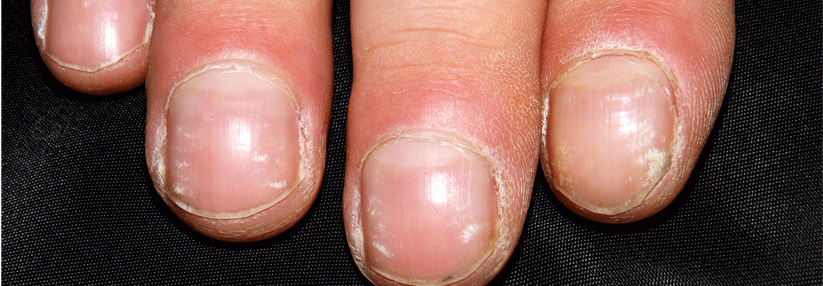
Eindrucksvoll ist auch das Bild beim Insulinom. Diese Entartung pankreatischer Betazellen geht mit fluktuierenden Hypoglykämien einher. Sie rufen u.a. psychische Erregungszustände hervor, was mitunter schon zu Einweisungen in die Psychiatrie geführt hat. Ein weiteres Symptom: das permanente Hungergefühl und eine dadurch induzierte Gewichtszunahme.
Mit neurophysiologischen Dysbalancen an Nerven und Muskelzellen lassen sich die Symptome einer Hyperkalzämie bei einem Nebenschilddrüsen-Adenom mit überschießender Parathormon-Freisetzung erklären. Die Patienten ermüden leicht, leiden unter Muskelschwäche, einer verlängerten AV-Überleitung mit Herzrhythmusstörungen und vermehrtem Durst.
Hormone werden außerdem manchmal ektop von Malignomen anderer Provenienz, aber gleicher Keimblattabstammung sezerniert. Am häufigsten geschieht das beim kleinzelligen Bronchialkarzinom, das dann vor allem ACTH absondert. Mamma- und Nierenkarzinome sowie multiple Myelomzellen können Parathormon oder ein Derivat davon synthetisieren und Symptome einer Hyperkalzämie induzieren.
Als weiteren großen Formenkreis nennen die Autoren autoimmun ausgelöste paraneoplastische Syndrome, die sich vor allem mit rheumatischen Erkrankungen bemerkbar machen. So haben Patienten mit soliden Tumoren von Kolon, Pankreas, Prostata, Lunge oder gynäkologischen Karzinomen häufiger assoziierte Arthropathien oder entwickeln eine systemische Sklerose. Sekundäre Amyloidosen kommen bei Myelomen, Lymphomen oder Nierenzellkarzinomen vor.
Eine ebenfalls immunologisch induzierte Dermatomyositis und/oder leichtgradige Polymyositis gilt als paraneoplastischer Begleiter verschiedener Tumorentitäten und betrifft vor allem Patienten über 50 Jahre. Im Vordergrund steht eine progressive proximale Muskelschwäche mit histologisch nachweisbaren Muskelentzündungen und Nekrosen, Schmetterlingserythem und periorbital betontem Ödem.
Antikörper gegen Karzinome greifen mitunter Nerven an
Therapeutisch sprechen sowohl die endokrinen als auch die rheumatologischen Syndrome gut auf die Behandlung des Primärtumors an. Zusätzlich kommen kausal oder symptomatisch wirksame Medikamente zum Einsatz, die an dem jeweiligen spezifischen Pathomechanismus des paraneoplastischen Syndroms angreifen.
Klinische Bedeutung haben darüber hinaus neurologische paraneoplastische Syndrome, hervorgerufen durch von Tumorzellen exprimierte „onko-neuronale“ Antigene. Die vom Organismus darauf hin gebildeten Antikörper reagieren dann im Sinne einer Kreuzreaktion gegen intrazelluläre und superfizielle Antigene des Nervensystems. Mögliche Anzeichen: Veränderungen der Kognition oder Persönlichkeit, Ataxie, Hirnnervenausfälle, Schwäche und Taubheit.
Nicht immer reicht die Krebstherapie aus
Solche Nervenbeteiligungen finden sich z.B. bei Lymphomen, Thymomen und kleinzelligem Lungenkarzinom sowie bei Karzinomen von Mamma und Prostata. Diagnostisch hilft eine spezifische Antikörperbestimmung weiter. Wichtig bei der Therapie dieser neurologischen Syndrome: Eine erfolgreiche Behandlung des Primarius führt hier nicht unmittelbar zu einer Verbesserung, sodass ggf. zusätzlich immunsuppressiv interveniert werden muss.
Quelle: Haas R, Jäger PS, internistische praxis 2019; 61: 243-256