Tularämie: Diagnose der Hasenpest
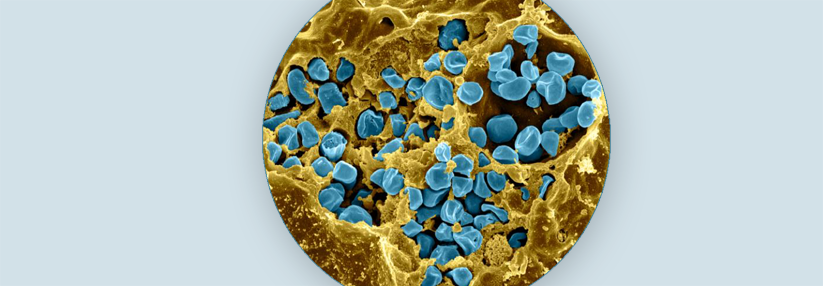
 Francisella tularensis wächst auf Schokoladenagar.
© CDC/Courtesy of Larry Stauffer, Oregon State Public Health Laboratory
Francisella tularensis wächst auf Schokoladenagar.
© CDC/Courtesy of Larry Stauffer, Oregon State Public Health Laboratory
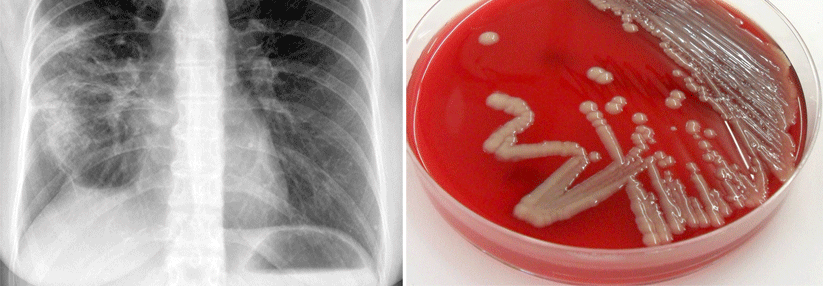
Beschwerden seit drei Tagen führten einen 79-jährigen Mann in die Notaufnahme. Er fieberte, war hämodynamisch jedoch stabil, berichten Schweizer Kollegen um Dr. Simonne Rusterholz vom GZO Spital Wetzikon.1 In der weiteren Untersuchung fielen eine Hypoxämie (O2-Sättigung 88 % unter Raumluft) sowie ein deutlich erhöhtes CRP mit 160 mg/l auf. Röntgenbild und CT erhärteten die Verdachtsdiagnose einer ambulant erworbenen Pneumonie.
Die Ärzte starteten eine empirische Antibiotikatherapie, zunächst mit Ceftriaxon und Clarithromycin. Weil sich der Zustand des Mannes zusehends besserte, stellten sie auf orales Cefuroxim um und entließen ihn am achten Tag. Am neunten Tag nach der initial entnommenen Blutkultur wuchsen Francisella tularensis. Für den Patienten hieß das: zurück ins Krankenhaus. Fünf Tage parenterales Gentamicin plus 14 Tagen orales Doxycyclin dämmten die Symptome dann ein.
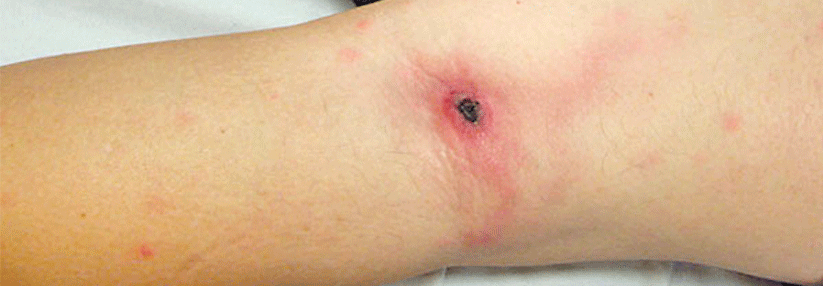
Eine Frage blieb jedoch: Wie hatte sich der alte Herr mit der Tularämie infiziert? Die Antwort fanden die Kollegen im Hasenstall, denn der Patient entpuppte sich als passionierter Kaninchenzüchter. Weil allerdings keines seiner Tiere kränkelte, vermuteten die Autoren, dass er sich beim Ausfegen der wohl mit Mäusekot kontaminierten Scheune angesteckt hatte.
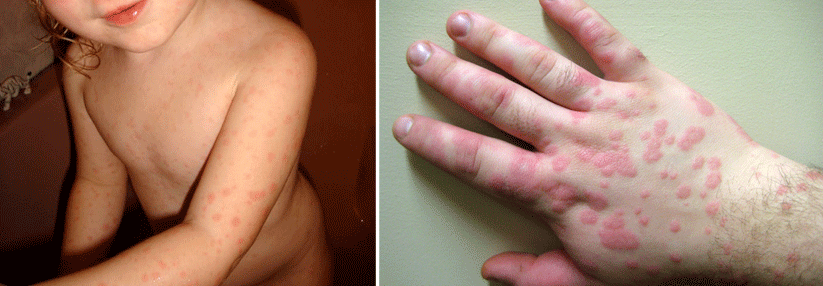
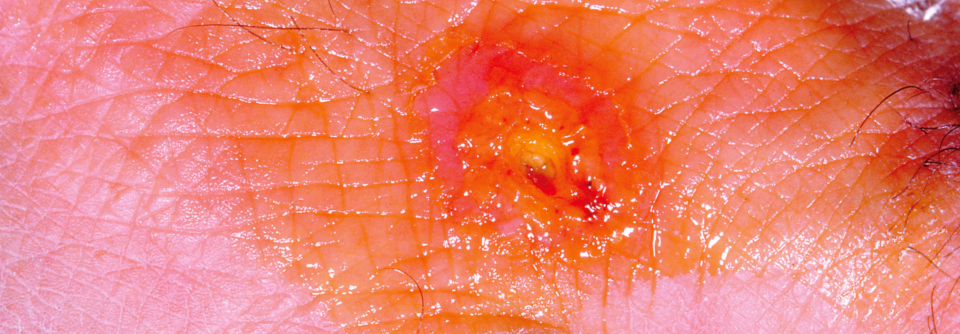
Einen zweiten Fall der auch als Hasenpest bezeichneten Erkrankung stellen Dr. Manfred Schneider und seine Kollegen vom Ärztezentrum Eigerpark in Schönbühl vor.2 Sie berichten von einem 40-jährigen viel reisenden Unternehmer, der mit > 39 °C Fieber, einem Ulkus am rechten Schienbein und rechtsseitig schmerzhaft geschwollenen inguinalen Lymphknoten die Notfallpraxis aufsuchte. Unter Co-Amoxicillin heilte das Geschwür zwar allmählich ab und der Patient entfieberte. Die Leistenlymphknoten exulzerierten jedoch und entleerten ein weißlich-seröses Sekret.
Auch Zecken übertragen
1. Rusterholz S et al. Swiss Med Forum 2018; 18: 636-640
2. Schneider M et al. Swiss Med Forum 2018; 18: 641-642