Aktivierte Arthrose Wenn die Steife plötzlich zunimmt
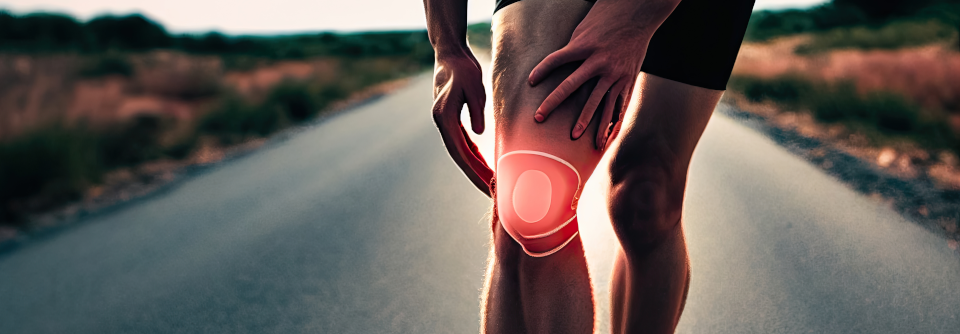 Patienten, die auf die Therapie (mit und ohne Pharmaka) nicht ansprechen, haben wahrscheinlich keinen Schub, sondern eine progrediente Arthrose.
© Oleksandr – stock.adobe.com
Patienten, die auf die Therapie (mit und ohne Pharmaka) nicht ansprechen, haben wahrscheinlich keinen Schub, sondern eine progrediente Arthrose.
© Oleksandr – stock.adobe.com
Die aktivierte Arthrose manifestiert sich meistens an den Knie- und Hüftgelenken. Typisch ist eine plötzliche Zunahme der Beschwerden, die über die üblichen Schwankungen weit hinausgeht und mindestens 24 Stunden fortbesteht. Die Schmerzen verschlimmern sich, die Morgensteifigkeit hält eventuell länger als 20 Minuten an. Tagesaktivitäten und Nachtschlaf sind empfindlich gestört. Bei der Untersuchung fällt eventuell eine Trias von Schwellung, Gelenkerguss und Überwärmung auf.
Studien ergaben, dass die aktivierte Gonarthrose zwischen drei und acht Tagen anhält. Grundsätzlich können alle Patienten mit der degenerativen Gelenkerkrankung akute Exazerbationen erleben, erinnert das Autorenteam um Dr. Emma Parry von der Keele University in Newcastle-under-Lyme. Aber nicht alle Patienten wissen, dass sich ihre degenerative Gelenkerkrankung schubförmig manifestieren kann. Daher raten die britischen Kollegen, das Thema präventiv anzusprechen. Zu den Risikofaktoren für die Kniearthrose zählen fortgeschrittenes Alter, hoher BMI, längere Krankheitsdauer und das Tragen hochhackiger Schuhe.
Malignome und Verletzungen gilt es auszuschließen
Die Diagnose der akuten Exazerbation gelingt meist schon anhand der geschilderten Beschwerden und der klinischen Befunde. Eine radiologische Diagnostik wird nicht routinemäßig empfohlen, kann aber bei atypischen Symptomen weiterhelfen. Als Differenzialdiagnosen nennen die Verfasser Gichtanfälle, akute Kalziumpyrophosphatarthritis sowie rheumatisch und septisch bedingte Gelenkentzündungen. Außerdem müssen Malignome, Verletzungen und eine avaskuläre Knochennekrose ausgeschlossen werden. Dazu eignen sich Laboruntersuchungen und Röntgenaufnahmen.
Viele Patienten möchten wissen, warum sich ihre Arthrose aktiviert hat. Diese Frage lässt sich oft schwer beantworten. Die stärkste Assoziation wurde bisher für körperliche Überlastung, Instabilität im Kniegelenk und mangelnde Muskelkraft gefunden. Eine Studie ermittelte als potenziell auslösende Tätigkeiten unter anderem langes Laufen oder Stehen, Hocken oder Knien in den 24 Stunden vor der Verschlimmerung. Auch psychische Faktoren wie Niedergeschlagenheit und Schlafstörungen können eine Rolle spielen. Die Autoren empfehlen, die genannten Ursachen nur als Beispiele zu nennen, um dem Patienten zu helfen, den persönlichen Auslöser herauszufinden. Bei der Suche hilft eventuell ein Symptomtagebuch.
Therapeutisch gilt es zunächst, die chronische Gelenkerkrankung in den Griff zu bekommen, zum Beispiel durch Physiotherapie und Gewichtsreduktion. Unklar ist derzeit noch, ob die Patienten während der Aktivierung ihre üblichen körperlichen Tätigkeiten beibehalten sollten. Nach Erfahrung der Autoren kann eine kurzfristige Schonung die Symptomkontrolle erleichtern. Auch der Gebrauch von Gehhilfen im Akutstadium erscheint sinnvoll.
Das wichtigste Therapieziel ist die rasche Schmerzlinderung. Dazu eignen sich z.B. topische und orale NSAR. Bei ausgeprägten Beschwerden helfen eventuell intraartikuläre Steroidinjektionen. Paracetamol und schwache Opioide sollten nur kurzfristig eingesetzt werden, etwa wenn andere Wirkstoffe kontraindiziert sind (NSAR-bedingte Blutungen etc.), nicht toleriert werden oder unzureichend wirken.
Patienten, die auf die Therapie (mit und ohne Pharmaka) nicht ansprechen, haben wahrscheinlich keinen Schub, sondern eine progrediente Arthrose. Deshalb sollte man mit ihnen besprechen, ob sie zum Facharzt überwiesen werden möchten. Indiziert ist dieser Schritt immer dann, wenn Verhaltensmodifikationen einschließlich Physiotherapie nicht zum Erfolg führen, nicht durchführbar sind oder die Lebensqualität schwer beeinträchtigt ist.
Quelle: Parry E et al. BMJ 2023; 383: e076455; DOI: 10.1136/bmj-2023-076455