Bauchspeicheldrüse Zufallsbefund Raumforderung
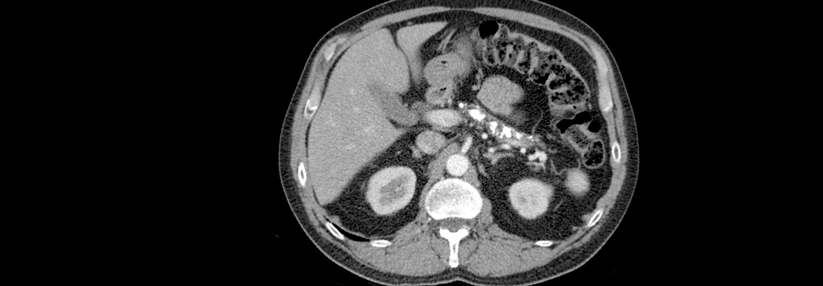
 Diese Pankreaszyste mit Bezug zum Gangsystem (Mixtyp-IPMN) wurde durch Zufall entdeckt.
© Ultraschallatlas Erlangen/www.sonographie.org
Diese Pankreaszyste mit Bezug zum Gangsystem (Mixtyp-IPMN) wurde durch Zufall entdeckt.
© Ultraschallatlas Erlangen/www.sonographie.org
Über 90 % aller zystischen Pankreasläsionen sind neoplastisch. Darunter fallen die intraduktale papillär-muzinöse (IPMN), die muzinös-zystische, die serös-zystische und die solide pseudopapilläre Neoplasie. Pseudozysten sowie die seltenen dysontogenetischen und lymphoepithelialen Zysten stellen die kleine nicht-neoplastische Untergruppe der zystischen Läsionen.
Etwa 70 % der zystischen Pankreastumoren werden zufällig entdeckt, berichtete Prof. Dr. Ali Aghdassi, Universitätsmedizin Greifswald. Die Detektionsrate hängt stark von der Art der eingesetzten bildgebenden Untersuchungsmethode ab. Die Prävalenz von zystischen Zufallsbefunden bewegt sich beim Ultraschall etwa bei 0,2 %, mit der CT erreicht man 0,5 bis 3 % und mit der MRT 2,5 bis < 50 %. In einer bevölkerungsbasierten MRT-Studie in Mecklenburg-Vorpommern fand sich bei jedem Zweiten eine zystische Läsion >2 mm. Die Verlaufsuntersuchung nach fünf Jahren in dieser Studie ergab, dass sich bei gut 30 % der Teilnehmer die Zahl und Größe nicht verändert hatte. Zugenommen hatten die Zahl und die Größe der Zysten bei einem Viertel der Teilnehmer.
Die IPMN weist ein hohes Entartungsrisiko auf
Der genaue Typ der Zyste kann anhand bildgebender Kriterien (mikro- oder makrozystisch, dilatierte Haupt- oder Nebengänge, solide Anteile, Multifokalität), klinischer Charakteristika sowie Geschlecht und Alter des Patienten nicht-invasiv geklärt werden. Vor allem die IPMN ist stark assoziiert mit der chronischen Pankreatitis und weist ein relativ hohes Entartungsrisiko auf. Sie muss vor allem von der Pseudozyste abgegrenzt werden.
Neben der MRT steht die Endosonographie zur Verfügung. Diese setzt man ergänzend ein bei suspekten MRT-Befunden (kontrastmittelaufnehmende Noduli, Gangerweiterung, kontrastmittelaufnehmende Zystenwand), wenn die Zyste in den letzten zwei Jahren um ≥ 5 mm gewachsen ist oder ≥ 30 mm groß ist, Tumormarkerspiegel (z.B. CA19-9) erhöht sind, ein Gang abrupt abgebrochen ist oder eine Lymphadenopathie besteht.
Die Endosonographie bietet die Möglichkeit, eine Punktion der Zystenflüssigkeit vorzunehmen. Sinnvoll ist dies bei unklaren oder diskrepanten Befunden und wenn sich daraus eine therapeutische Konsequenz ergibt.
Für die Analyse der Zystenflüssigkeit gibt es eine sehr einfache Methode, für die man nur zwei Finger braucht: Man nimmt etwas Flüssigkeit zwischen Daumen und Zeigefinger und zieht die Finger auseinander. Dehnt sich der Flüssigkeitsfaden über mehr als 3,5 mm aus („string sign“), spricht dies für einen muzinösen Zysteninhalt. Die Zytopathologie ergibt oft gar nichts, weil der Zysteninhalt meist azellulär ist. Erhöhen kann man die Ausbeute, wenn man über eine 19G-Nadel Minizangen einführt und gezielt aus suspekten Bereichen der Zystenwand Material entnimmt. Zur Sensitivität und Spezifität dieser Methode in der Detektion maligner Läsionen gibt es aber noch keine Daten.
Die Zystenflüssigkeit lässt sich auch biochemisch analysieren. Findet sich das Glykoprotein CEA, das aus entodermalem Epithel stammt, in einer Konzentration ≥ 20 ng/ml, spricht dies mit hoher Sensitivität und Spezifität für eine muzinöse Zyste. Das Vorhandensein von Lipase/Amylase spricht dafür, dass eine Verbindung mit dem Pankreasgang besteht.
Mehr als 80 % der soliden Läsionen sind maligne
Auch die DNA-Testung der Zystenflüssigkeit kann zur Differenzialdiagnostik von muzinösen und nicht-muzinösen Zysten beitragen. Mutationen im KRAS- und GNAS-Gen weisen auf eine IPMN oder muzinöse Zyste hin.
Die Kontrastmittel-Sonographie ist hilfreich, um zwischen vaskularisierten muralen Knötchen (Noduli) und Muzin-Ablagerungen zu unterscheiden. Noduli sind verdächtig für eine High-Grade-Dysplasie oder ein invasives Karzinom.
Solide Läsionen sind zu mehr als 80 % maligner neoplastischer Art. Im Vordergrund steht das duktale Adenokarzinom. Neuroendokrine Tumoren (NET) machen etwa 2–4 % aller Pankreastumoren aus. In 3–40 % der Fälle sind sie hormonaktiv, weisen Kalzifikationen oder zystische Anteile auf. Eher selten kommen nicht-neoplastische Läsionen vor, z.B. entzündliche Läsionen (inflammatorischer Pseudotumor) bei autoimmuner oder chronischer Pankreatitis. Prof. Aghdassi unterstrich, dass sich 3 % der Pseudotumoren als akute Pankreatitis manifestieren. An diese Ursache müsse deshalb bei der Abklärung einer akuten Pankreatitis immer gedacht werden.
Muzinöse Zysten sollten gemäß der Europäischen Leitlinie operiert werden, wenn sie > 40 mm sind, wenn kontrastmittelaufnehmende Knötchen, eine akute Pankreatitis oder ein Ikterus bestehen oder wenn ein Diabetes neu aufgetreten ist. Die IPMN sollte operiert werden bei malignitätsverdächtiger Zytologie, wenn sie solide Anteile aufweist, kontrastmittelaufnehmende Knötchen ≥ 5 mm oder eine Gangdilatation ≥ 10 mm vorhanden ist oder ein Ikterus besteht. Maligne solide Pankreasraumforderungen werden operiert, sofern der Patient operabel ist.
Quelle: 128. Kongress der Deutschen Gesellschaft für Innere Medizin