Axiale Spondyloarthritis braucht mehr als NSAR
 Schmerzen lindern, die Beweglichkeit erhalten und Strukturschäden bremsen: Das sind die Therapieziele bei der Behandlung einer axialen Spondyloarthritis.
© paukan - stock.adobe.com (Generiert mit KI)
Schmerzen lindern, die Beweglichkeit erhalten und Strukturschäden bremsen: Das sind die Therapieziele bei der Behandlung einer axialen Spondyloarthritis.
© paukan - stock.adobe.com (Generiert mit KI)
Schmerzen lindern, die Beweglichkeit erhalten und Strukturschäden bremsen: Das sind die Therapieziele bei der Behandlung einer axialen Spondyloarthritis. Mit der Erstlinientherapie gelingt das oft nicht. Drei Viertel der Betroffenen benötigen stärkere Geschütze.
Entzündliche chronische Rückenschmerzen, die vor einem Alter von 45 Jahren beginnen, verlängerte Morgensteifigkeit (≥ 30 Minuten) sowie die Besserung der Schmerzen bei Bewegung, aber nicht in Ruhe charakterisieren das klinische Bild der axialen Spondyloarthritis (axSpA). Die immunvermittelte entzündliche Erkrankung betrifft primär die Sakroiliakalgelenke und die Wirbelsäule. Bei etwa einem Fünftel der Menschen mit axSpA treten auch andere, nicht das Achsenskelett betreffende Manifestationen auf, unter anderem Arthritiden großer peripherer Gelenke, wie des Kniegelenks. Mit der axSpA assoziiert sind außerdem Enthesitis, Uveitis, Psoriasis und chronisch entzündliche Darmerkrankungen.
Die Diagnose einer axSpA wird häufig um Jahre verspätet gestellt. Nach einer systematischen Metaanalyse von 64 Beobachtungsstudien vergehen vom Beginn der Symptome bis zur Diagnose im Mittel fast sieben Jahre. Das heißt, die Krankheitsaktivität bleibt viel zu lange unkontrolliert und die strukturellen Schäden können entsprechend ungehindert fortschreiten und der Behinderungsgrad zunehmen.
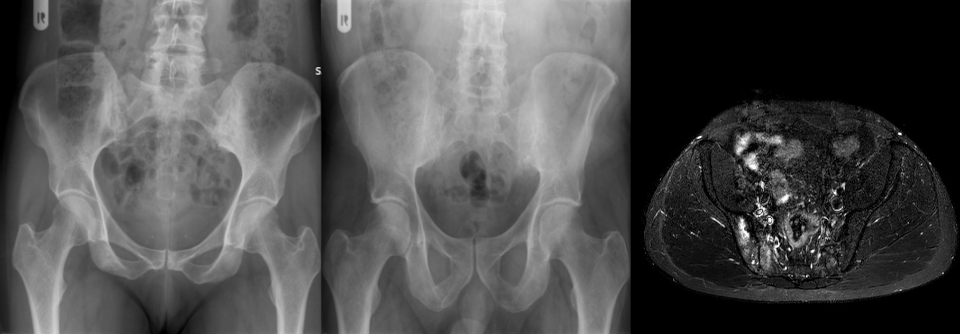
Zur Diagnose einer axSpA tragen die typische Schmerzanamnese, ein positiver HLAB27-Befund und erhöhte CRP-Werte bei. Für sich alleine sind HLAB27 und CRP allerdings nicht diagnostisch. In der amerikanischen Bevölkerung haben z. B. nur 6 % der Menschen mit einem positiven HLAB27-Befund eine axSpA. Den wichtigsten Baustein zur Diagnose liefert die Bildgebung mittels Röntgen oder MRT mit dem Nachweis einer Sakroiliitis. Dieser gelingt mit dem MRT meist in einem früheren Stadium. Deshalb sollte eine MRT-Untersuchung veranlasst werden, wenn sich die Diagnose anhand von klinischen Kriterien und Standard-Röntgen nicht stellen lässt.
Bei der körperlichen Untersuchung muss der Bewegungsumfang der Wirbelsäule erhoben und für die Verlaufskontrolle dokumentiert werden. Wichtig ist auch, an peripheren Gelenken, Enthesen und Fingern nach Entzündungszeichen wie Palpationsschmerz oder Schwellung zu suchen. Wenn es Zeichen für eine Uveitis wie Photophobie gibt, ist rasch eine Augenärzt:in hinzuzuziehen.
NSAR und Physiotherapie bilden die Erstlinienbehandlung der axSpA. Doch damit lassen sich die Symptome höchstens bei einem Viertel der Patientinnen und Patienten gut kontrollieren. Zudem ist immer noch unklar, ob NSAR die radiografische Progression aufhalten können. Konventionelle Antirheumatika oder orale Glukokortikoide werden aufgrund ihrer geringen Effekte auf die axialen Manifestationen bei axSpA nicht empfohlen. Lokale Glukokortikoidinjektionen in betroffene sakroiliakale oder periphere Gelenke können jedoch symptomatische Linderung bringen.
Wenn zwei verschiedene NSAR innerhalb von zwei Monaten keine ausreichende Besserung gebracht haben, kommen als Zweitlinientherapie Biologika in Betracht. Etwa drei Viertel der Patientinnen und Patienten mit axSpA brauchen Zweitlinienmedikamente, um Symptome ausreichend zu kontrollieren, strukturellen Schäden vorzubeugen und die Lebensqualität zu verbessern.
Unter einem TNF-alpha-Blocker erreichten in klinischen Studien 58–64 % der Patientinnen und Patienten einen ASAS20* (ein für das Therapieansprechen bei axSpA definiertes Kriterium). Mit Placebo war dies nur bei 19–38 % der Behandelten der Fall. Wenn die Erkrankung unter der Biologikatherapie für mindestens sechs Monate inaktiv geblieben ist, kann man die Dosis eventuell reduzieren. Ein komplettes Absetzen ist jedoch nicht sinnvoll.
Lässt der Effekt eines TNF-Blockers im Verlauf der Therapie nach, sollte ein Versuch mit einer zweiten Substanz dieser Klasse unternommen werden. Für Patientinnen und Patienten, die schon initial nicht auf TNF-Blocker ansprechen, sind Interleukin(IL)-17-Inhibitoren wie Secukinumab oder Ixekizumab sowie Januskinase(JAK)-Inhibitoren wie Tofacitinib oder Upadacitinib eine Option.
IL-17- und JAK-Inhibitoren erwiesen sich in klinischen Studien als in etwa gleichermaßen wirksam wie TNF-alpha-Blocker. Für alle drei Substanzgruppen wurde auch nachgewiesen, dass sie die radiografische Progression der Spondyloarthritis bremsen.
Quelle: Assessment of SpondyloArthritis International Society 20 Bittar M, Deobhar A. JAMA 2024; doi: 10.1001/jama.2024.20917
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).