Bei der Diagnose ist detektivisches Gespür gefragt
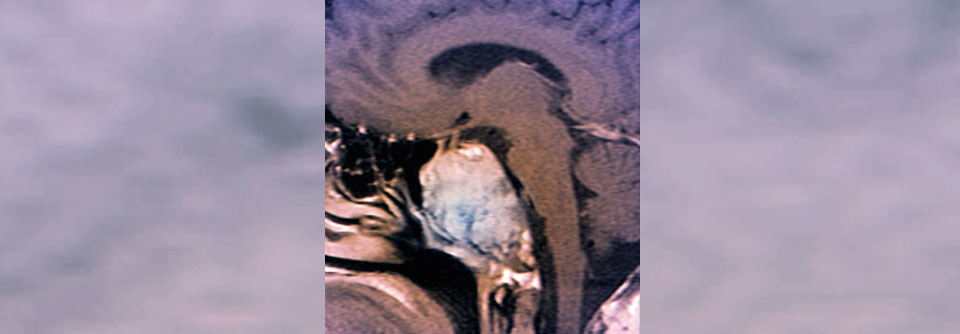 Bei diesem Patienten mit Erdheim-Chester-Disease findet sich eine Knochenbeteiligung an der Schädelbasis: Osteosklerosen und Knochenerosionen deutlich zu erkennen.
© Science Photo Library/Zephyr
Bei diesem Patienten mit Erdheim-Chester-Disease findet sich eine Knochenbeteiligung an der Schädelbasis: Osteosklerosen und Knochenerosionen deutlich zu erkennen.
© Science Photo Library/Zephyr
Histiozytosen zählen per se zu den seltenen Erkrankungen. Erschwerend kommt hinzu, dass es mehr als 100 Subtypen und ein breites Spektrum von Manifestationen gibt. Diese reichen von lokal bis disseminiert, von harmlos bis lebensbedrohlich. Unterschieden werden derzeit fünf Gruppen, erläuterte Professor Dr. Dirk Koschel, Fachkrankenhaus Coswig und Universitätsklinikum Dresden. Für Pneumologen relevant ist vor allem die Gruppe L, zu der die Langerhanszell-Histiozytosen (LCH) zählt, aber auch die Erdheim-Chester-Disease (ECD).
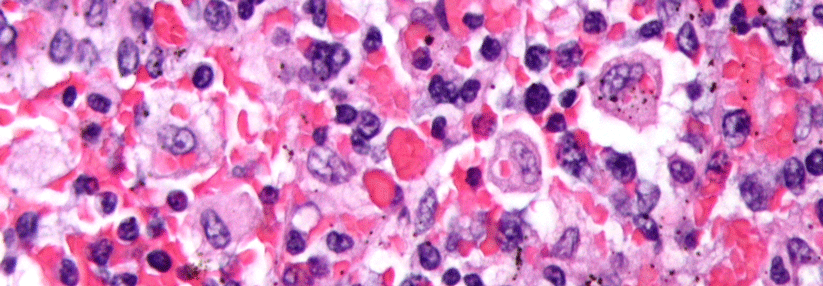
LCH wie ECD können klonale Mutationen aufweisen. Sie betreffen in acht von zehn Fällen den MAP-Kinase-Pathway, v. a. das Protoonkogen BRAF-V600E, das in den letzten Jahren im Zusammenhang mit dem malignen Melanom, aber auch einer Reihe anderen solider und hämatologischer Neoplasien von sich reden gemacht hat. Bei der ECD finden sich typischerweise CD68+/CD1- Histiozyten in diversen Organen.
Die Lunge kann bei vielen Histiozytosen beteiligt sein, was prognostische Relevanz besitzt. Bei der ECD finden sich – wie auch bei einer jungen Patientin von Prof. Koschel (siehe Kasten) – in der HRCT verbreiterte Septen zwischen den Lungenlappen, häufig auch Milchglasflecken und zentrilobuläre Verdichtungen.
Ein Fall von Erdheim-Chester
Typisch für Erdheim-Chester ist der Sinus-maxillaris-Befall
Außer der Lunge manifestiert sich die ECD an vielen anderen Organen, klinisch vor allem an Knochen und ZNS. Neben der HRCT sollte unbedingt eine PET-CT veranlasst werden, weil sich damit eine Beteiligung der langen Röhrenknochen oder des Gesichtsschädels nachweisen und das Ansprechen auf die Therapie dokumentieren lässt. Charakteristisch für die ECD ist der Befall der Sinus maxillaris mit osteosklerotischem Umbau der knöchernen Wand. Unverzichtbar ist ferner die Mutationsanalyse von BRAF und anderen MAP-Kinasen (NRAS/KRAS), weil das Ergebnis therapeutische Konsequenzen nach sich zieht. Große Studien, welche die Therapie leiten könnten, gibt es naturgemäß zu einer derart seltenen Entität nicht, wohl aber aktuelle, recht differenzierte Konsensusempfehlungen.1 Liegt eine BRAF-Mutation vor, stehen dagegen gerichtete Inhibitoren wie Vemurafenib oder Dabrafenib an erster Stelle. Für Patienten mit BRAF-Wildtyp mit kardialer/neurologischer Manifestation oder Endorganschäden wird als Erstlinientherapie ein MEK-Inhibitor empfohlen.Lungenfunktion unter Therapie gut erholt
Bei Prof. Koschels Patientin stimmte die Krankenkasse der Behandlung mit Cobimetinib zu, die jedoch aufgrund kardialer Nebenwirkungen auf Trametinib umgestellt werden musste. Seit drei Jahren ist die Patientin unter dieser Behandlung stabil mit gut erholter Lungenfunktion (TLC 71 %, FVC 61 %, DLCO 73 %, pO2 in Ruhe 9,8 kPa) und nahezu normalem CRP. Die kutanen Nebenwirkungen sind dank dermatologischer Mitbetreuung im Griff. Auch das Bild in der PET-CT zeigt ein sehr gutes Ansprechen des Knochenbefalls. Prinzipiell kommen neben solchen spezifischen Inhibitoren je nach Befallsmuster und Krankheitsverlauf auch andere Therapien infrage. Das Spektrum reicht von Nichtstun über MS-Therapeutika wie Interferon oder Cladribin bis hin zum Interleukin-1-Rezeptorblocker Anakinra. Standard sind heute aber BRAF- bzw. MEK-Inhibitoren. „Darunter erzielen wir die besten Erfolge“, so Prof. Koschel. Sein Fazit: Bei unklaren histiozytären Infiltraten – egal wo – sollte man immer auch Langerhanszell-Histiozytose und Erdheim-Chester-Disease im Hinterkopf haben und danach suchen. Das erspart den Patienten womöglich Jahre mit unspezifischen Symptomen und frustraner Organdiagnostik quer durch die Innere Medizin.Quelle: 127. Kongress der Deutschen Gesellschaft für Innere Medizin*
* Online-Veranstaltung
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).
