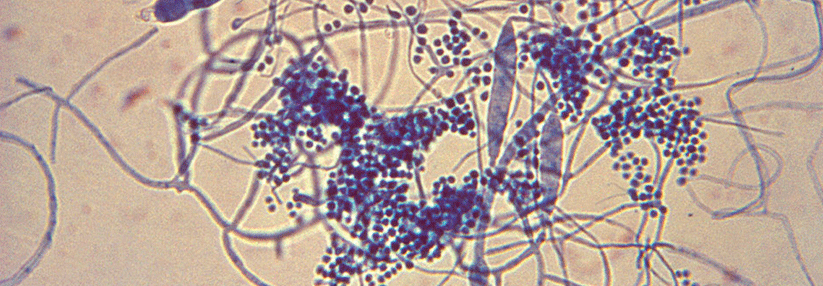
Bei Symptomen sollten Patientinnen immer behandelt werden
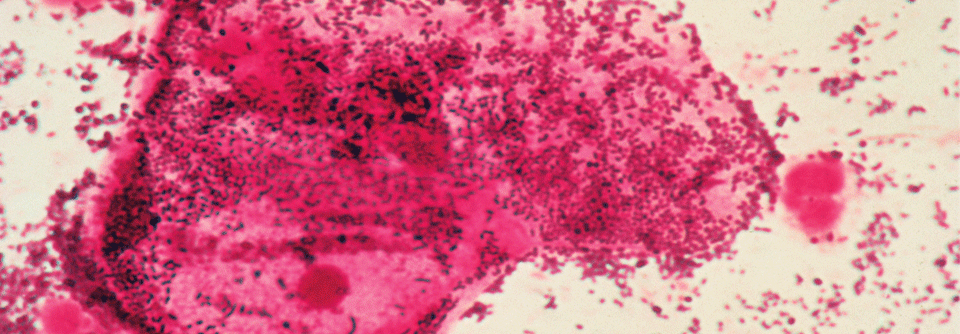 Bei dieser bakterieller Vaginose lassen sich im Zervixabstrich Epithelzellen (pink, Bildmitte) erkennen, die über und über mit Gardnerella vaginalis bedeckt sind.
© Science Photo Library/Boussougan, Dr. Y./CNRI
Bei dieser bakterieller Vaginose lassen sich im Zervixabstrich Epithelzellen (pink, Bildmitte) erkennen, die über und über mit Gardnerella vaginalis bedeckt sind.
© Science Photo Library/Boussougan, Dr. Y./CNRI
Kennzeichnend für die bakterielle Vaginose (BV) ist die stark erhöhte Bakterienzahl, vor allem von Gardnerella-Subspezies, aber auch vieler anderer anaerober oder fakultativ anaerober Keime. Protektive Laktobazillen werden verdrängt. Von einer chronisch-rezidivierenden Erkrankung spricht man, wenn mindestens drei Episoden im Jahr auftreten.
Gardnerella spp. haften hartnäckig am Vaginalepithel und bilden zudem einen polymikrobiellen Biofilm. Dieser fördert die Resistenz gegen Bakteriozide und ist ein wesentlicher Grund für das häufige Scheitern der Standardantibiotikatherapie. Zudem erhöht er das Risiko für sexuell übertragbare Infektionen, entzündliche Beckenerkrankungen und Schwangerschaftskomplikationen, wie die Autoren der neuen Leitlinie der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe und weiterer Fachgesellschaften ausführen.
Zu den prädisponierenden Wirtsfaktoren der bakteriellen Vaginose, die möglichst ausgeschaltet werden sollten, zählen Rauchen, übertriebene vaginale Hygiene, chronischer Stress und häufige Partnerwechsel. Auch im Zusammenhang mit einem erhöhten Körpergewicht tritt die BV vermehrt auf. Die Identifizierung des Biofilms beim Partner dient inzwischen als Beweis für eine sexuelle Übertragung der BV.
Grau-weißlicher Fluor mit fischigem Geruch
Das typische Symptom der Vaginose ist der verstärkte, meist homogene Fluor. Dieser ist dünnflüssig und von gräulicher, leicht milchiger Farbe. Zudem besteht ein fischiger Geruch, ausgelöst durch die bakterielle Aminbildung. Durch diese steigt auch der pH-Wert des Scheidensekrets (> 4,5).
Zusätzlich können Irritationen im Intimbereich wie Brennen, Juckreiz, Rötung sowie Dyspareunie und Dysurie auftreten, manche Frauen bleiben aber völlig symptomfrei. Bei einem Therapieversagen oder chronisch-rezidivierendem Verlauf kann auch die sexuelle Gesundheit gestört sein. Während der Schwangerschaft ist mit einer Zervixverkürzung und vorzeitigen Wehen bzw. vorzeitigem Blasensprung zu rechnen.
Die orientierende Diagnostik der bakteriellen Vaginose basiert auf Anamnese, Klinik und mikroskopischem Nachweis bakterientragender Schlüsselzellen (clue cells) im Nativpräparat. Laktobazillen und Leukozyten sind kaum detektierbar. Auch eine Beurteilung anhand der Amsel-Kriterien ist möglich. Danach besteht eine BV, wenn drei der vier folgenden Merkmale vorliegen:
- homogener, grau-weißlicher Fluor genitalis
- pH-Wert des Vaginalsekrets > 4,5
- Amingeruch des Fluors (v.a. nach Zugabe eines Tropfens 10%iger Kalilauge (KOH)
- Nachweis von mindestens 20 % Schlüsselzellen im Verhältnis zur Gesamtheit der pro Blickfeld erkennbaren Vaginalepithelzellen im Nativpräparat
Frauen mit vulvovaginalen Beschwerden und gesicherter bakterieller Vaginose sollen behandelt werden. Zur Akuttherapie eignet sich orales oder topisches Clindamycin und Metronidazol. Alternativ kommen topische Antiseptika in Betracht.
Metronidazol ist mit einer hohen Versagerquote behaftet, wird aber nach wie vor empfohlen. Die Dosis liegt bei 500 mg zweimal täglich über sieben Tage. Ersatzweise können 2 g ein- oder zweimal innerhalb von 48 Stunden gegeben werden.
Therapiedauer abhängig von der Applikation
Weniger häufig durch Resistenzen belastet ist Clindamycin. Die Dosis liegt bei zwei- bis dreimal täglich 300 mg für sieben Tage. Als topische Therapie können vaginales Metronidazol oder 2%ige Clindamycin-Creme einmal täglich für eine Woche verordnet werden, ebenso vaginale Clindamycin-Ovula für drei Tage.
Auch Antiseptika haben sich in randomisierten kontrollierten Studien als wirksam erwiesen. Dequaliniumchlorid wurde in einer Dosis von 10 mg einmal täglich sechs Tage geprüft. Octenisept-Vaginalspray und Povidon-Jod zeigten ebenfalls gute Resultate. Seltener eingesetzt werden Secnidazol (2 g oral als Ein-maltherapie) und Tinidazol (2 g oral für zwei Tage oder 1 g für fünf Tage). Zu beachten ist, dass Clindamycin die Qualität von Latex-Kondomen und Diaphragmen bis zu fünf Tage nach dem Ende der Therapie mindern kann.
Die chronisch-rezidivierende bakterielle Vaginose wird am besten mit lokalen Antiseptika oder einer suppressiven Erhaltungstherapie mit topischem Metronidazol behandelt. Danach sollten vaginale Probiotika angewendet werden, die das Rezidivrisiko reduzieren.
Schwangere mit symptomatischer bakterieller Vaginose sollen zur Linderung der Beschwerden und zur Reduktion von Graviditäts- und Wochenbettkomplikationen (z.B. Frühgeburt, vorzeitiger Blasensprung, Amnioninfektionssyndrom) behandelt werden. Empfohlen wird für diese Patientinnengruppe primär Clindamycin. Als Alternative eignen sich vaginale Antiseptika wie Dequalinium und Octenidin. Von Povidon-Jod wird abgeraten.
Grundsätzlich gilt, dass eine Behandlung der bakteriellen Vaginose nur nach ärztlich gesicherter Diagnose erfolgen soll. Derzeit geschieht dies oft noch in Selbstmedikation, wie die Leitlinienautoren monieren. Milchsäure und Probiotika scheinen sich günstig auf den Therapieerfolg und die Rezidivrate auszuwirken und können daher komplementär angewendet werden. Allein eingesetzt ermöglichen sie jedoch keine Heilung.
Wegen der Gefahr einer Reinfektion kann bei chronisch-rezidivierendem Verlauf der BV eine Partnerbehandlung sinnvoll sein, auch wenn die Evidenz für deren Nutzen noch begrenzt ist. Maßnahmen wie gesunder Lebensstil, Stressvermeidung und ggf. Gewichtsreduktion eignen sich ebenfalls zur Prophylaxe. Ob „vernünftige“ Vaginalhygiene und Waschlotionen dahin gehend effektiv sind, ist bisher unklar. Für Patientinnen mit bakterieller Vaginose und unmittelbar bevorstehendem Kinderwunsch empfiehlt die Leitlinie eine Therapie, auch wenn keine Symptome vorliegen.
Quelle: S2k-Leitlinie „Bakterielle Vaginose“, AWMF-Register-Nr. 015-028, www.awmf.org
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).