Bewegung als zentrales Element der Behandlung
 Ein Schrittzähler kann die Motivation erhöhen – und so helfen, die Zahl der Schritte zu erhöhen.
© grinvalds – gettyimages
Ein Schrittzähler kann die Motivation erhöhen – und so helfen, die Zahl der Schritte zu erhöhen.
© grinvalds – gettyimages
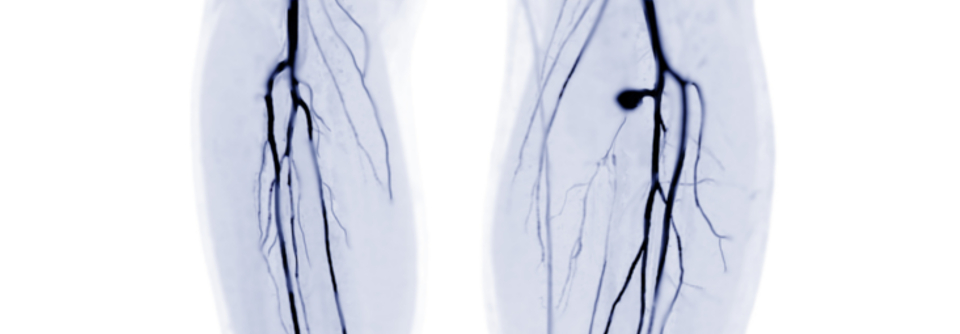
Die Insulinresistenz ist eng mit der Entstehung und Verschlechterung einer PAVK assoziiert. Dies gilt auch für Menschen mit einem metabolischen Syndrom, das meist erst optimal behandelt wird, wenn schon ein manifester Typ-2-Diabetes diagnostiziert wurde. Dadurch nimmt man aber in Kauf, dass sich bei vielen Betroffenen ungebremst eine Gefäßkrankheit entwickeln kann, sagte Dr. Stephan Kress vom Diabeteszentrum am Vinzentius-Krankenhaus Landau.
„Insulinresistenz ist eine Krankheit“, betonte der Oberarzt und bedauerte, dass es hierfür nicht längst ein eigenes Behandlungsprogramm gibt. Mit einer Insulinresistenz geht häufig auch eine nicht-alkoholische Fettleber (NAFLD) einher. Bei dieser wiederum ist die Prävalenz der PAVK deutlich erhöht. Andersherum haben Patient*innen mit einer NAFLD bei einer zusätzlichen PAVK auch ein deutlich erhöhtes Fibroserisiko – das gilt insbesondere bei einer ausgeprägten Insulinresistenz. Kommen NAFLD und PAVK zusammen, sind die Gesamtmortalität und die kardiovaskuläre Sterblichkeit deutlich erhöht.
Mit dem Blutzucker steigt auch das Risiko für eine PAVK
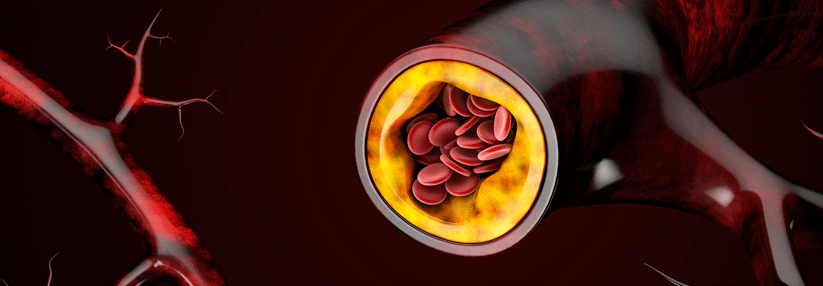
„In Bezug auf die PAVK ist es ein Fehler, bei Typ-2-Diabetes die Blutzuckereinstellung zu vernachlässigen“, betonte Dr. Kress. Denn höhere mittlere Blutzuckerspiegel sind mit einem erhöhten Risiko für eine PAVK assoziiert, wohingegen sich durch eine optimale Glukosestoffwechsellage mit einem HbA1c unter 7,0 % die Mortalität und die Amputationsrate deutlich reduzieren lassen. Vermieden werden sollten auch große Schwankungen des Blutzuckerspiegels, da dadurch die Entstehung von Plaque in den Gefäßen gefördert wird.
Menschen mit PAVK und Typ-2-Diabetes sind immer als Hochrisikogruppe zu betrachten. Gesamtmortalität und kardiovaskuläre Mortalität sind besonders hoch – genauso wie das Risiko für schwere makrovaskuläre Ereignisse und Myokardinfarkte. Umso wichtiger ist bei den Betroffenen die adäquate Therapie der PAVK. Doch auch die Bewegungstherapie hat bei Menschen mit Diabetes einen zentralen Stellenwert. Als Erstes empfiehlt man zumeist ein moderates Gehtraining („Laufen ohne Schnaufen“), wodurch sich die schmerzfreie Gehstrecke deutlich verlängern lässt. Für eine verbesserte kardiovaskuläre Fitness braucht es allerdings mehr Bewegung. Längere Strecken kann man gehen, indem man „über den Schmerz hinausläuft“, wie Dr. Kress es ausdrückte.
Bei der medikamentösen Therapie von Menschen mit Typ-2-Diabetes sollten möglichst SGLT2-Inhibitoren mit an Bord sein, mit denen sich das Risiko für Folgeerkrankungen reduzieren lässt. Die Befürchtung, dass sich durch diese Substanzen bei PAVK das Amputationsrisiko erhöht, hat sich nicht bestätigt. GLP1-Rezeptoragonisten sind ebenfalls als günstig zu bewerten, insbesondere bei Betroffenen mit Mehrgefäßerkrankungen.
Ein erhöhtes Risiko für ein Diabetisches Fußsyndrom (DFS) sollte möglichst schon im Vorfeld vor der Entwicklung eines Ulkus erkannt werden. „Stärkster Treiber des DFS ist die Polyneuropathie“, warnte der Referent. Kommen dann noch die Gefäßveränderungen hinzu, ist die Amputationsgefahr hoch. Als eine Möglichkeit, die Gefahr rechtzeitig zu erkennen, nannte Dr. Kress die Messung der Hauttemperatur am Fuß, da sich ein drohendes Ulkus meist schon eine Woche vor der Entstehung durch eine erhöhte Hauttemperatur bemerkbar macht. Entsprechende technische Lösungen zur kontinuierlichen Hauttemperaturmessung sind zurzeit in der Entwicklung. Funktionieren könnte zum Beispiel eine Art Spezialsocke mit Thermometerfunktion, die bei Temperaturanstieg Betroffene über das Smartphone warnt, den Fuß nicht zu stark zu belasten.
Multimodale Therapie – und alle Parameter im Zielbereich
In der Regel brauchen Menschen mit Diabetes plus PAVK und weiteren Begleiterkrankungen eine multimodale Therapie, bei der streng darauf geachtet werden muss, dass alle Parameter wie der HbA1c-Wert, das LDL-Cholesterin und der Blutdruck tatsächlich im Zielbereich sind, schloss der Diabetologe. Bei einem hohen ischämischen Risiko und geringer Blutungsgefahr kann zusätzlich eine Kombination aus niedrig dosiertem Rivaroxaban (75 mg) und ASS (75–325 mg) sinnvoll sein.
Diabetes Herbsttagung 2022
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).