Ein bisschen Schwund ist immer
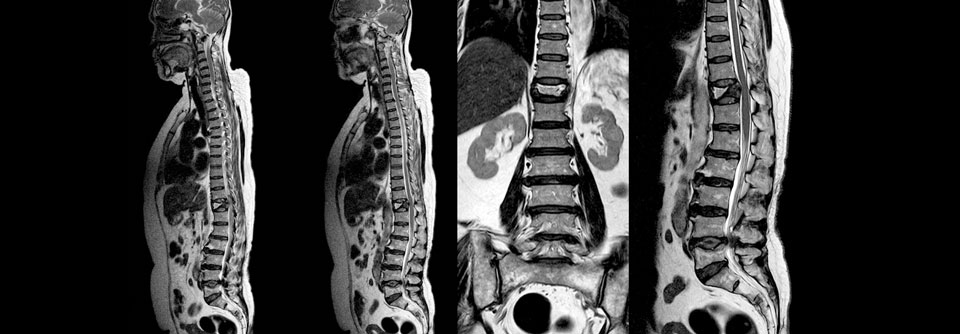
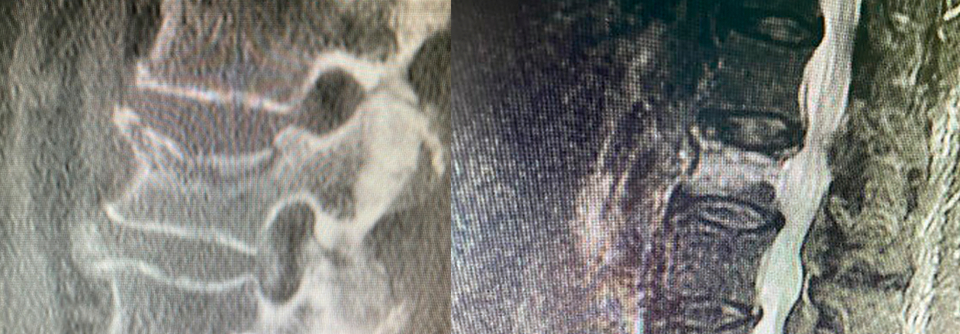 Die Bildgebung zählt zu den Bausteinen der Osteoporose-Diagnostik. Mitunter finden sich Wirbelkörperfrakturen.
© Doepfer AK, Timm C. Hamburger Ärzteblatt 2021; 75: 12-16 © Hamburger Ärzteverlag, Hamburg
Die Bildgebung zählt zu den Bausteinen der Osteoporose-Diagnostik. Mitunter finden sich Wirbelkörperfrakturen.
© Doepfer AK, Timm C. Hamburger Ärzteblatt 2021; 75: 12-16 © Hamburger Ärzteverlag, Hamburg
Schätzungsweise sechs Millionen Menschen haben hierzulande mit Osteoporose zu kämpfen. Für Frauen über 50 Jahre ist die Wahrscheinlichkeit, eine durch den Knochenschwund bedingte Fraktur zu erleiden, größer als das Schlaganfallrisiko. Rund 21 % der älteren Patienten sterben nach einer Schenkelhalsfraktur innerhalb eines Jahres. Mehr als 10 % erleiden nach einer ersten Wirbelkörper- oder Hüftfraktur binnen zwölf Monaten eine weitere, im Durchschnitt bereits nach weniger als fünf Monaten. Im europäischen Vergleich ist das Risiko, an Osteoporose zu erkranken und an einer Fraktur zu versterben, in Deutschland am höchsten, resümieren Dr. Anna-Katharina Doepfer und Dr. Carsten Timm, niedergelassene Orthopäden aus Hamburg.
Gesunder Knochen ist zu 70 % aus anorganischer Substanz (95 % Hydroxylapatit, 5 % Kalium, Magnesium, Kalzium) und zu 30 % aus organischer (98 % Osteoid, 2 % übrige Zellen) aufgebaut. Relevant für das Osteoporosegeschehen ist vor allem das Osteoid: Es wird von Osteoblasten synthetisiert, besteht in der Hauptsache aus Kollagenfasern und hat in „frischem“ Zustand eine geringe Knochendichte bei erhöhter Fragilität. Erst nach der Mineralisierung entwickelt es seine Festigkeit.
Einen stabilen Knochen kennzeichnet das fein ausbalancierte Verhältnis von knochenaufbauenden und -abbauenden Zellen. Östrogene hemmen in diesem Zusammenspiel die Aktivität der Osteoklasten. Mit sinkendem Östrogenspiegel gewinnt nach der Menopause der Knochenabbau daher die Überhand. Weil gleichzeitig aber auch – in geringem Umfang – die Osteoblasten angeregt werden, steigt insgesamt der Knochenumsatz. Allerdings kann der Mineralisierungsprozess nicht Schritt halten, der Anteil ungefestigter Knochensubstanz nimmt zu und die Knochendichte insgesamt sinkt.
Osteologisches Basislabor deckt Grunderkrankungen ab
Bereits in der Anamnese kann vieles auf eine potenzielle Osteoporose hinweisen. Dazu gehören häufige Frakturen, bestimmte Vorerkrankungen (z.B. rheumatoide Arthritis, Diabetes Typ 1 und 2, Zöliakie, Anorexie, Depression, Morbus Parkinson) und Medikamenteneinnahme (z.B. Kortison, Antiepileptika, Aromatasehemmer, Opioide, Protonenpumpenhemmer über einen längeren Zeitraum). Auch die Schenkelhalsfraktur eines Elternteils ist prädisponierend. Bei der körperlichen Untersuchung sollten neben einer Größenabnahme > 4 cm vor allem das Tannenbaumphänomen, ein Rundrücken sowie ein niedriger BMI an Osteoporose denken lassen. Grundsätzlich weisen veränderte Knochendichte sowie Knochenbrüche ohne ersichtlichen Grund auf eine Osteoporose hin.
Für eine umfassende Diagnose wird zunächst anhand der oben genannten Punkte das individuelle Risikoprofil erhoben. 95 % aller potenziell knochenschädigenden Primärerkrankungen deckt darüber hinaus ein osteologisches Basislabor ab. Dieses umfasst:
- Kalzium, Phosphat und evtl. Natrium im Serum
- Kreatinin-Clearance (GFR)
- alkalische Phosphatase
- Gamma-GT
- Blutbild
- BSG/CRP
- Serumeiweißelektrophorese (Immunfixation optional)
- TSH
- 25-Hydroxy-Vitamin D3
Darüber hinaus sollten immer – auch bei fehlender Schmerzsymptomatik – Röntgenaufnahmen von BWS und LWS in zwei Ebenen gemacht werden. Standard ist zudem die Knochendichtemessung mittels DXA.
Bei primärer Osteoporose kommt eine Behandlung mit Antiresorptiva oder Osteoanabolika infrage. Voraussetzung ist eine ausreichende Versorgung mit Vitamin D und Kalzium, ggf. durch Substitution.
Zu den Antiresorptiva gehören Raloxifen, Bisphosphonate und der monoklonale Antikörper Denosumab. Raloxifen bindet als selektiver Östrogenrezeptor-Modulator an jenen Rezeptor, über den Östrogen vor der Menopause die Aktivität der Osteoklasten bremst. Bisphosphonate (z.B. Risedronat, Alendronat, Ibandronat, Zoledronat) hemmen die Resorptionsleistung der Osteoklasten. Allerdings kann der Knochen nach einer Einnahme über drei (maximal sieben) Jahre hinaus zunehmend spröde werden.
Der Antikörper Denosumab inhibiert die Bindung von RANK*-Ligand an RANK auf der Oberfläche der Osteoklasten, wodurch der Knochenabbau gebremst wird. Das Osteoanabolikum Teriparatid ist ein Fragment des Parathormons und aktiviert die Osteoblasten und damit den Knochenaufbau – allerdings nur bei kurzfristiger Gabe. Auch der Antikörper Romosozumab steigert den Knochenaufbau durch Anregung der Osteoblasten, was zu vermehrter Produktion von Osteoid führt.
Bei Jüngeren bietet sich Raloxifen an
Als vorteilhaft sehen Experten eine Sequenztherapie an, bei der sich die Eigenschaften der einzelnen Präparate sinnvoll ergänzen: So bietet sich zum Beispiel bei vielen noch jüngeren Patientinnen (bis ca. 60–65 Jahre) eine Behandlung mit Raloxifen an, da bei ihnen aufgrund der meist noch vorhandenen Mobilität das bekannte Thromboserisiko nicht so stark ins Gewicht fällt. Ein weiteres Argument liefert dabei ein Nebeneffekt, nämlich die Senkung des Risikos für ein hormonabhängiges Mammakarzinom.
Bis zu einem Alter von 75 Jahren können (bei ausreichender Nierenfunktion) Bisphosphonate gegeben werden. Für noch betagtere Patienten oder bei Niereninsuffizienz empfiehlt sich die Behandlung mit Denosumab, das auch auf die Kortikalis wirkt, was gerade bei erhöhtem Hüftfrakturrisiko wichtig ist. Begleitend zur Pharmakotherapie sind leichtes Krafttraining, Koordinationsförderung zur Sturzprophylaxe, ein Gewicht im Normalbereich sowie ein Rauchstopp zu empfehlen.
* Receptor Activator of Nuclear Factor-kB
Quelle Text und Abb.: Doepfer AK, Timm C. Hamburger Ärzteblatt 2021; 75: 12-16 © Hamburger Ärzteverlag, Hamburg
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).
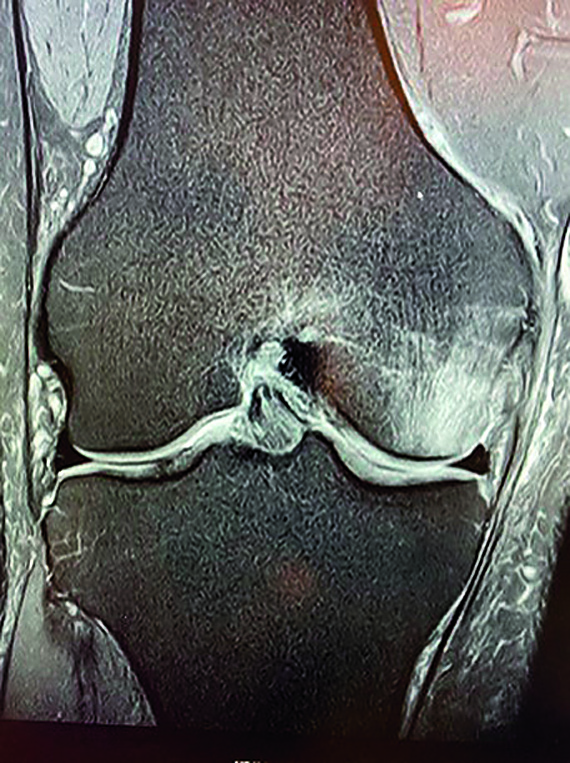 Die Abbildung zeigt ein Knochenmarködemsyndrom, dem eine ausgeprägte lokale transiente Osteoporose zugrunde liegt. Der Patient litt seit fünf Wochen unter belastungsabhängigen Knieschmerzen. Ein Jahr zuvor hatte er vorübergehend Sprunggelenkbeschwerden.
© Doepfer AK, Timm C. Hamburger Ärzteblatt 2021; 75: 12-16 © Hamburger Ärzteverlag, Hamburg
Die Abbildung zeigt ein Knochenmarködemsyndrom, dem eine ausgeprägte lokale transiente Osteoporose zugrunde liegt. Der Patient litt seit fünf Wochen unter belastungsabhängigen Knieschmerzen. Ein Jahr zuvor hatte er vorübergehend Sprunggelenkbeschwerden.
© Doepfer AK, Timm C. Hamburger Ärzteblatt 2021; 75: 12-16 © Hamburger Ärzteverlag, Hamburg