Ein Pro und Kontra zum Nutzen der Nävusexzision
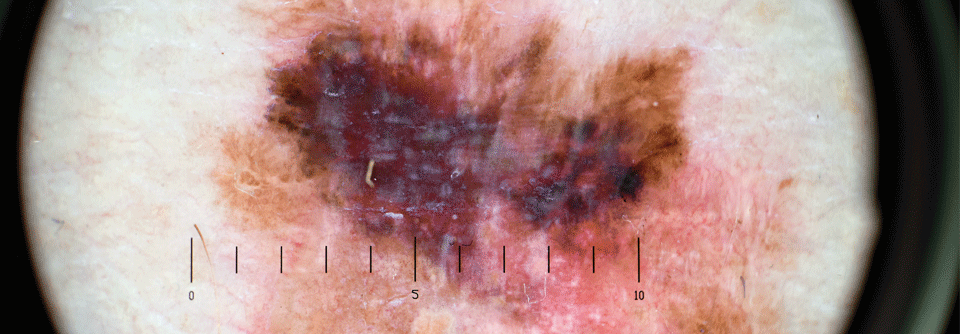
 Die meisten Resektionen finden bei jungen Menschen statt.
© dizain - stock.adobe.com
Die meisten Resektionen finden bei jungen Menschen statt.
© dizain - stock.adobe.com
PRO: Screenen, aber richtig
Mit der Devise „If in doubt, cut it out“ argumentierte Prof. Dr. Rudolf Herbst, Helios Klinikum Erfurt, für eine großzügige Exzision verdächtiger Nävi. Wie viele Muttermale man entfernen müsse, um einen Hautkrebsfall zu verhindern – die „number needed to excise“ (NNE) – variiere jedoch zwischen verschiedenen Fachrichtungen. Spezialisierte Dermatologinnen und Dermatologen schnitten tendenziell besser ab als Kolleginnen und Kollegen aus der Allgemeinmedizin, so Prof. Herbst. Einer Studie zufolge erwiesen sich 44,8 % der melanozytären Strukturen, die in der Hausarztpraxis entfernt werden, am Ende als unauffällig. Bei Nävi, die von Hautärztinnen und Hautärzten herausgeschnitten werden, liegt die Rate halb so hoch. Bezüglich inkompletter Resektionen zeige sich eine ähnliche Diskrepanz. Durch Training könnten jedoch die Erfolgsquoten auch in der Primärversorgung deutlich verbessert werden, ergänzte der Dermatologe.
Prof. Herbst zählte einige Richtlinien für das erfolgreiche Hautkrebsscreening auf. Dazu zählte, dass geschulte Spezialistinnen und Spezialisten die Exzisionsindikation stellen und diese im Zweifelsfall eine Zweitmeinung einholen. Seiner Erfahrung nach passiert letzteres allerdings überproportional im Fall von Läsionen, die sich nur aufwendig resezieren lassen, und fast nie bei Privatversicherten.
Bei der bestätigenden Diagnostik ist die Histopathologie nach wie vor der Goldstandard. Prof. Herbst erinnerte aber auch daran, dass bisher keine einheitlichen Kriterien für Dysplasie existieren. Im Falle einer inkompletten Entfernung und milder oder moderater Atypie erweise sich eine Nachresektion meist nicht als erforderlich.
Besonders appellierte der Referent daran, den histopathologischen Einsendeschein sorgfältig auszufüllen: „Dazu gehören verschiedene Angaben, zum Beispiel die Familienanamnese, die Lokalisation und die Information, ob die Person einen oder mehrere solcher Nävi aufweist.“ Man solle zudem qualifizierte Fachleute auswählen: „Schicken Sie Ihr Exzidat weder an den billigsten Anbieter noch an jemanden, der bei jedem Nävus eine Molekularpathologie einschließlich FISH macht.“ Essenziell sei nicht zuletzt die adäquate Beratung der Patientinnen und Patienten vor und nach einer Exzision.
Nicht verwechseln!
- atypischer Nävus: klinische Anzeichen von Atypie (z. B. ABCD-Regel)
- dysplastischer Nävus: Nävus mit histologischen Merkmalen einer Dysplasie
KONTRA: Schnelle Resektion nur bei konkretem Verdacht
Prof. Dr. Axel Hauschild vom Universitätsklinikum Schleswig-Holstein, Campus Kiel, war der Ansicht, dass grundsätzlich zu viele Nävi entfernt werden. Atypische Läsionen bergen aus seiner Sicht wenig Krebsgefahr: „Die Wahrscheinlichkeit einer malignen Transformation liegt bei 1:35.000.“ Bei dysplastischen Nävi handele es sich wiederum um Indikatoren für ein erhöhtes Melanomrisiko, aber nicht um Vorstufen der Malignome. Die meisten Melanome entstünden sogar außerhalb dieser Pigmentläsionen.
In einer Kohorte mit 115 Patientinnen und Patienten, bei denen dysplastische Nävi inkomplett entfernt wurden und der Geweberest verblieb, trat nach median 17,4 Jahren Follow-up bisher kein malignes Melanom auf. Auch kongenitale melanozytäre Läsionen mit einem Durchmesser bis zu 20 cm gehen allenfalls mit einem geringfügig erhöhten Risiko einher. Das Monitoring sei mit digitaler Auflichtmikroskopie und Ganzkörperfotografie möglich, empfahl der Experte.
Eine amerikanische Fachgesellschaft gibt als Ziel eine NNE von 10 an. Gemäß der Jahresstatistik einer Hautarztpraxis fanden sich unter 1.721 entfernten melanozytären Hautveränderungen jedoch nur 21 maligne Melanome (1,2 %). 1.000 Gewebsproben sahen die Pathologinnen und Pathologen nicht einmal als dysplastisch an. Damit beträgt die NNE 82, rechnete der Referent vor. Ihm zufolge finden die meisten Resektionen bei jungen Menschen, vor allem Frauen, statt, deren Krebsrisiko niedrig liegt. „Vermutlich, weil die Behandelnden hier eher Angst haben, ein Melanom zu übersehen – und auch die Patientinnen mehr Angst haben, eines zu bekommen“, erklärte der Dermatologe. Er verwies darauf, dass die NNE in der Altersgruppe zwischen 20 und 30 Jahren etwa bei 60 liege, bei Kindern noch wesentlich höher. Sein Fazit: „Hier läuft etwas falsch, wahrscheinlich aus dem Sicherheitsbedürfnis der Ärzteschaft heraus.“
Die angemessene Ausrüstung
Beide Referenten waren sich einig, dass bei der Untersuchung von Nävi obligat ein Dermatoskop zum Einsatz kommen sollte. Einer Metaanalyse zufolge steigert die Auflichtmikroskopie die Sensitivität der Melanomerkennung gegenüber dem bloßen Auge um 18 Prozentpunkte (87 % vs. 69 %) und die Spezifität immerhin von 88 % auf 91 %. Prof. Hauschild plädierte sogar für die videogestützte Dermatoskopie, die eine Dokumentation zeitlicher Verläufe ermöglicht.
Er selbst exzidiere nur bei klarem Melanomverdacht, aber nicht prophylaktisch, berichtete Prof. Hauschild. Im Zweifelsfall sei oftmals eine Wiedervorstellung nach drei Monaten möglich und effizient. „Das führt in den meisten Fällen dazu, dass der Nävus nicht herausgeschnitten werden muss.“ Der Kollege räumte aber ein, dass man insbesondere noduläre Melanome nicht übersehen dürfe, die rasch fortschreiten können.
Quelle: 34. Deutscher Hautkrebskongress
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).