Wenn Sjögren auf die Lunge schlägt Entscheidende Hinweise liefern Biomarker im Blut
 Welche Symptome wiesen auf pSS und LIP hin?
© MQ-Illustrations - stock.adobe.com
Welche Symptome wiesen auf pSS und LIP hin?
© MQ-Illustrations - stock.adobe.com
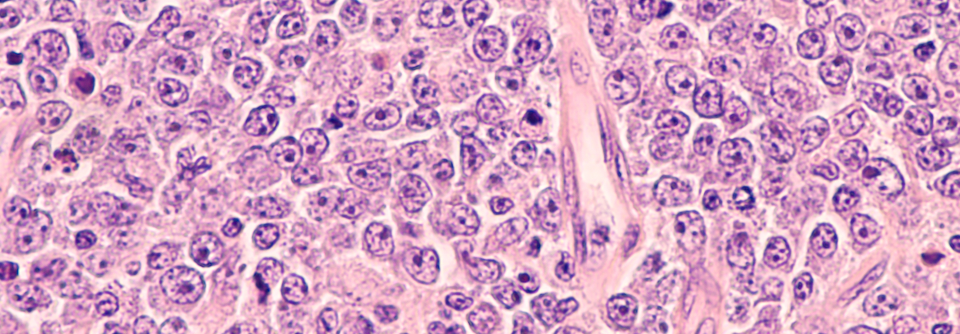
Eine 33-jährige Patientin litt seit acht Monaten unter trockenem Husten und fortschreitender Dyspnoe. Zwei Monate später waren Augen- und Mundtrockenheit, ein petechialer Ausschlag an beiden Füßen, Schmerzen im linken Kiefer und Gewichtsverlust hinzugekommen, berichtet ein Autorenteam um Sughra Alawi vom Bristol Interstitial Lung Disease Service, North Bristol NHS Trust. Familienanamnestisch berichtete die Frau von einem Raynaud-Syndrom und einem systemischen Lupus erythematodes in väterlicher Linie.
Im Labor fielen eine erhöhte Plasmaviskosität (2,43 mPa/s), erhöhtes Gesamtserumprotein (98 g/l) sowie erhöhtes IgG (59 g/l) und IgM (4,54 g/l) auf. Außerdem fanden sich die antinukleären…
Bitte geben Sie Ihren Benutzernamen und Ihr Passwort ein, um sich an der Website anzumelden.