Fischiger Geruch und Ausfluss sind nur zwei Aspekte der bakteriellen Vaginose
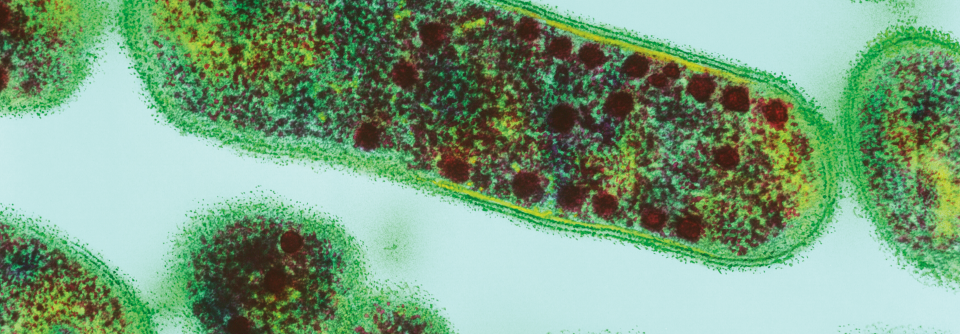 Gardnerella bietet durch sein großes Adhäsionsvermögen am Vaginalepithel die Basis für einen polybakteriellen Biofilm.
© Science Photo Library/Moredun Scientific
Gardnerella bietet durch sein großes Adhäsionsvermögen am Vaginalepithel die Basis für einen polybakteriellen Biofilm.
© Science Photo Library/Moredun Scientific
Stark vermehrte Keimzahlen – allen voran 13 verschiedene Gardnerella-Subspezies – und zu wenig schützende Milchsäurebakterien kennzeichnen das Syndrom der bakteriellen Vaginose. Dabei handelt es sich um die häufigste urogenitale Erkrankung von Frauen im sexuell aktiven Alter, schreiben Prof. Dr. Alex Farr von der Medizinischen Universität Wien und Kollegen. Eine Übertragbarkeit der Bakterien auf sexuellem Weg gilt als wahrscheinlich. Problematisch ist, dass es bei vielen Frauen zu chronisch rezidivierenden Verläufen kommt und Therapien oftmals versagen. Zu den Risikofaktoren, die eine bakterielle Vaginose begünstigen, zählen Rauchen, Übergewicht, übertriebene Vaginalhygiene, ein liegendes Kupfer-IUD (intrauterine device), häufiger Partner(innen)wechsel und Dauerstress.
Frauen mit vulvovaginalen Beschwerden und alkalischem pH-Wert in der Scheide sollten auf eine bakterielle Vaginose hin abgeklärt werden. Besondere Aufmerksamkeit verdienen auch junge Frauen mit Kinderwunsch und bakterieller Vaginose, da sie möglichst rasch behandelt werden sollten. In der Frauenarztpraxis ist die Mikroskopie des Nativpräparats üblich. Sie erlaubt eine erste Abgrenzung zu anderen vulvovaginalen Krankheitsbildern. Im Labor erfolgt die weitere diagnostische Abklärung am gramgefärbten Vaginalabstrich.
Schwangere auch ohne Symptome behandeln
Eine Therapie ist bei allen symptomatischen Frauen angezeigt, ebenso bei asymptomatischen Frauen, die schwanger sind oder schwanger werden möchten. Denn die bakterielle Vaginose geht mit Schwangerschaftskomplikationen einher bzw. erhöht das Risiko für PID (pelvic inflammatory disease) und sexuell übertragbare Erkrankungen. Nichtschwangere können mit Clindamycin (oral oder vaginal), Metronidazol (oral oder vaginal) oder mit vaginalen Antiseptika (z.B. Octenidin oder Dequaliniumchlorid) behandelt werden. Für chronisch rezidivierende Verläufe werden Antiseptika oder lokal appliziertes Metronidazol, gefolgt von Probiotika, empfohlen. Schwangere sollen mit Clindamycin oder Antiseptika behandelt werden.
Es gibt auch Hinweise, dass sich Milchsäure und Probiotika positiv im Sinne einer komplementären Therapie und Rezidivprophylaxe auswirken, schreiben die Autoren. Als vielversprechend gilt zudem Astodrimer, ein Polymer, das die Anheftung von Bakterien an die Vaginalhaut verhindern kann. Daten belegen eine signifikante Verringerung von Rezidiven. Astodrimer-Vaginalgel läuft nicht aus und erhielt daher von den Patientinnen gute Bewertungen. Ein neuer Behandlungsansatz nutzt Lysine, die gegen Gardnerella-Arten wirksam sind und von Bakteriophagen gewonnen wurden.
Quelle: Farr A et al. Gynäkologie 2024; 57: 340-346; DOI: 10.1007/s00129-024-05223-z
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).