Frakturrisiko senken, Mortalität reduzieren
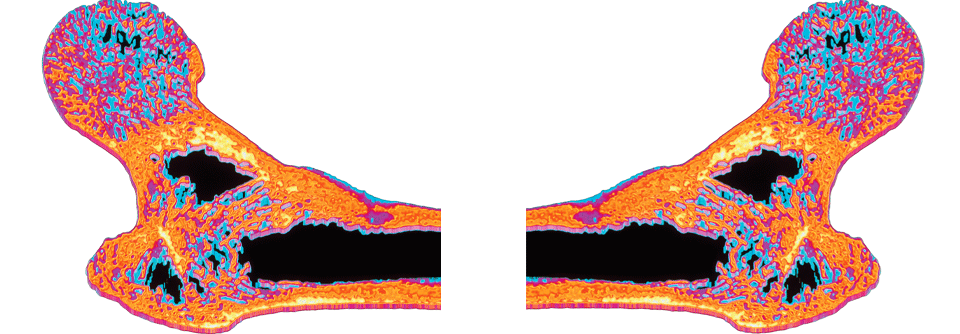
 Das Frakturrisiko lässt sich durch eine medikamentöse Osteoporosetherapie reduzieren, was sich zudem positiv auf die Mortalität auswirkt.
© RFBSIP – stock.adobe.com
Das Frakturrisiko lässt sich durch eine medikamentöse Osteoporosetherapie reduzieren, was sich zudem positiv auf die Mortalität auswirkt.
© RFBSIP – stock.adobe.com
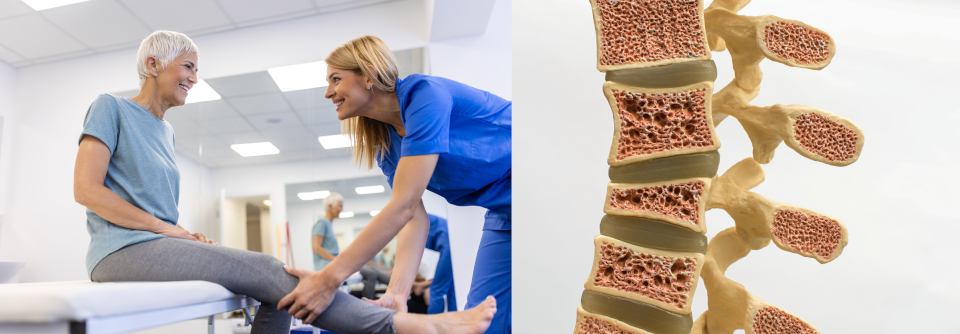
Rheumatologen haben eher selten die Gelegenheit, das Mortalitätsrisiko zu senken, sagte Dr. Philipp Klemm, Rheumatologe und Leiter der Studienambulanz am Campus Kerckhoff der Universität Gießen. Bei Patienten mit Osteoporose sei dies aber möglich. Denn nach einer ersten nicht-vertebralen osteoporoseassoziierten Fraktur stirbt etwa einer von drei Patienten innerhalb der folgenden fünf Jahre. Das Risiko lässt sich durch eine medikamentöse Prävention reduzieren, betonte Dr. Klemm. In der aktuellen Leitlinie wird empfohlen, die Wahl und Dauer der Osteoporosetherapie dem individuellen Frakturrisiko anzupassen:
- Bei einem Frakturrisiko von 3 bis < 5 % sollte eine spezifische medikamentöse Therapie in Betracht gezogen werden.
- Bei einem Frakturrisiko von 5 bis < 10 % soll eine solche Therapie empfohlen werden.
- Ab 10 % Frakturrisiko soll osteoanabol behandelt werden.
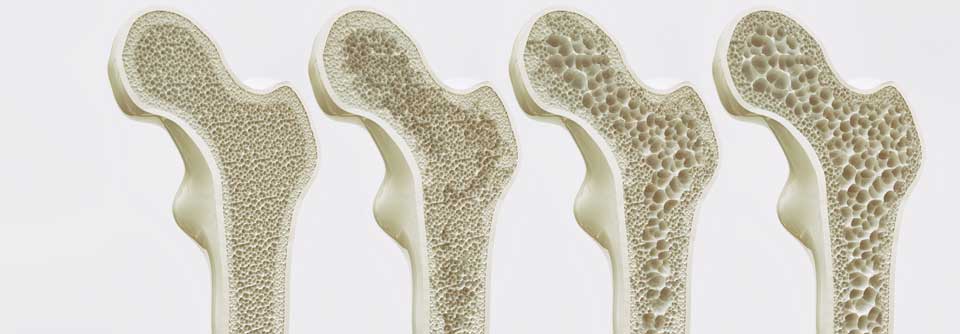
Die Risikoabschätzung berücksichtigt Knochendichte und Alter. Für über 90-Jährige ohne Knochendichtemessung wird in der Leitlinie generell ein sehr hohes Frakturrisiko angenommen. „Da könnten Sie alle so alten Pflegeheimbewohner behandeln“, stellte Dr. Klemm fest.
Bisphosphonate erreichen ihre volle Wirksamkeit später als osteoanabole Therapien. So erklärt sich unter anderem, warum Romosozumab in einer Studie die Rate der Wirbelkörperfrakturen bei Frauen mit manifester Osteoporose und vorangegangener Fraktur bereits nach zwölf Monaten um 37 % und somit deutlicher reduzierte als Alendronat. Der Unterschied blieb auch nach Umstellung der Patientinnen auf Alendronat bestehen: Nach 24 Monaten war das Risiko für neue vertebrale Frakturen in der ursprünglichen Romosozumabgruppe sogar um 48 % geringer als bei den Frauen, die von Beginn an Alendronat erhalten hatten. Nicht-vertebrale Frakturen traten mit der osteoanabolen Primärtherapie um 19 % seltener auf, Hüftfrakturen um 38 %.
Ähnliches zeigte der Vergleich einer zweijährigen Therapie mit Teriparatid bzw. Risedronsäure bei Frauen mit manifester Osteoporose und mindestens einer vorangegangenen Fraktur. Das Risiko für einen erneuten Wirbelkörperbruch lag nach 24 Monaten Teriparatid um 56 % geringer als mit Risedronat. Hinsichtlich nicht-vertebraler Frakturen waren es 34 %.
Ein gewisser positiver Effekt auf das Risiko für periphere, Wirbelkörper- oder Femurfrakturen ist für alle spezifischen Osteoporosetherapeutika belegt, darunter Alendronat, Risedronat, Zoledronat, Denosumab, Romosozumab und Teriparatid. Romosozumab ist derzeit nicht für Männer mit Osteoporose zugelassen, alle anderen genannten Medikamente schon, erläuterte Dr. Klemm. Bei glukokortikoidinduzierter Osteoporose mit hohem Frakturrisko und unter geplanter oder laufender Glukokortikoidtherapie (> 5 mg/d Prednisolon über mehr als drei Monate) empfiehlt die Leitlinie, Teriparatid gegenüber einem oralen Bisphosphonat zu bevorzugen.
Welche Therapie im individuellen Fall am ehesten infrage kommt, wird nicht nur durch das Frakturrisiko, den Zulassungsstatus und den Patientenwunsch bestimmt. Berücksichtigt werden müssen auch Kontraindikationen, Komorbiditäten und erforderliche Einnahmemodalitäten (siehe Tabelle).
Kontraindikationen der spezifischen Osteoporosetherapien (Auswahl) | |
|---|---|
Wirkstoff/Wirkstoffklasse | Wesentliche Kontraindikationen |
orale Bisphosphonate |
|
intravenöse Bisphosphonate |
|
Denosumab |
|
Romosozumab |
|
Teriparatid |
|
Wichtig zu wissen ist, dass nur Bisphosphonate auch über die Dauer der Therapie hinausgehend vor Frakturen schützen, ergänzte Dr. Klemm. Insbesondere Alendronat und Zoledronat gelten als lang wirksam. Bei allen anderen Medikamenten lässt die Wirkung rasch nach, sodass eine Anschlussbehandlung erforderlich ist. Nach Beendigung der Teriparatidgabe sollte sich direkt eine Therapie mit Bisphosphonaten anschließen, bei Romosozumab nach einem Monat, bei Denosumab nach sechs Monaten.
Quelle: 130. Kongress der Deutschen Gesellschaft für Innere Medizin
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).