Horton in den Hirnarterien
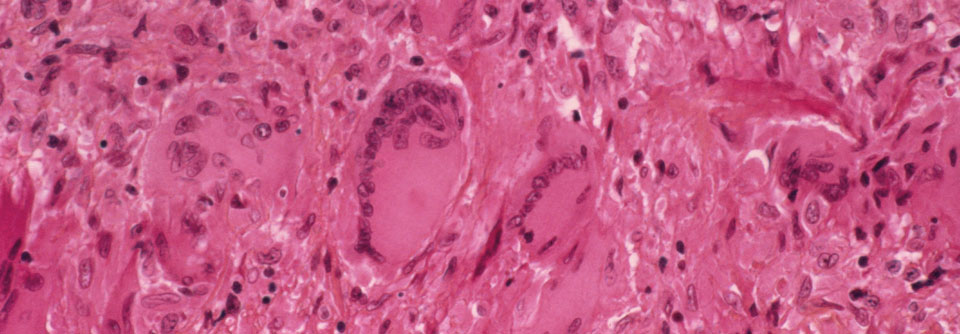 Entzündetes arterielles Gewebe mit Riesenzelle (Bildmitte) bei Morbus Horton.
© Science Photo Library/CNRI
Entzündetes arterielles Gewebe mit Riesenzelle (Bildmitte) bei Morbus Horton.
© Science Photo Library/CNRI
Egal welche Art von zentraler Vaskulitis – zu einem Schlaganfall können alle führen, sagte Dr. Carolin Beuker vom Universitätsklinikum Münster. Zwar gehen nur 1–5 % aller Schlaganfälle auf Entzündungen der Hirngefäße zurück. Je nach Typ kommt es aber bei bis zu 70 % der Vaskulitiden im Verlauf zu einem Schlaganfall.
Die häufigste primäre systemische Vaskulitis ist die Riesenzellarteriitis (RZA), von der vor allem Menschen über 50 Jahre und etwa zu drei Vierteln Frauen betroffen sind. Zu den typischen Symptomen gehören neu aufgetretene Kopfschmerzen, Sehstörungen, Claudicatio masticatoria und eine B-Symptomatik mit Abgeschlagenheit und Gewichtsverlust. In 3–7 % der Fälle kommt es aber auch zu zerebrovaskulären Komplikationen mit Schlaganfall, erklärte die Neurologin.
Seltener Kopfschmerzen bei intrakraniellem Befall
In einer multizentrischen retrospektiven Studie hat ein Team um Dr. Beuker die Besonderheiten der RZA mit intrakraniellem Befall herausgearbeitet. An fünf neurologischen Zentren in Deutschland und der Schweiz wurden insgesamt 48 RZA-Patienten mit und ohne intrakranieller Beteiligung verglichen. Die Teilnehmer in beiden Gruppen waren im Durchschnitt ca. 70 Jahre alt, 34 (71 %) waren Frauen. Von den Patienten mit zentraler Gefäßbeteiligung hatten 25 (81 %) bereits einen Schlaganfall erlitten.
Es zeigten sich zwei signifikante Unterschiede zwischen den Gruppen: Die Betroffenen mit intrakraniellen Entzündungen klagten weniger häufig über Kopfschmerzen (50 vs. 76,5 %) und hatten seltener eine erhöhte BSG, die sonst typisch für die RZA ist (69,2 % vs. 100 %). Zwei charakteristische Indizien für die Erkrankung können somit bei intrakranialer Beteiligung fehlen.
Befallen war vor allem die A. vertebralis, in 60 % der Fälle bilateral. Entzündlich bedingte Stenosen wiesen ein anderes Verteilungsmuster auf als solche, die infolge einer Atherosklerose entstehen. Das zeigte der Vergleich mit einer zweiten Kontrollgruppe von 25 Patienten, die an intrakranieller Atherosklerose litten. Bei RZA lagen die Stenosen meist vor dem Abgang der Arteria cerebelli inferior posterior (PICA) und waren eher langstreckig. Bei solch einem Befallsmuster sollte man immer eine RZA in die Differenzialdiagnostik einbeziehen, sagte die Neurologin. Bei Atherosklerose begannen die Stenosen häufiger hinter dem PICA-Abgang und waren eher kurzstreckig.
Von den 31 Patienten mit RZA hatten 11 einen fulminanten Verlauf des Schlaganfalls, in vier Fällen endete dieser innerhalb der ersten zehn Tage tödlich. Auch rezidivierende Hirninfarkte wurden bei den Betroffenen gehäuft beobachtet.
In der Liquordiagnostik ergaben sich keine signifikanten Unterschiede zwischen Patienten mit und ohne intrakraniellem Befall. Deutlichere Hinweise gab die Zytokinexpression in der Gefäßwand.
Interleukin-6 und -17 als mögliche Drug Targets
Bei intrakraniellem Befall mit rasch progredientem Verlauf zeigte sich eine starke Expression von Interleukin-6 und -17 in der Gefäßwand. Dies könnte auch ein therapeutischer Ansatzpunkt sein, da mit Tocilizumab und Secukinumab bereits Antikörper gegen diese proinflammatorischen Zytokine zur Verfügung stehen. Tocilizumab ist bereits zur glukokortikoidsparenden Therapie in Europa zugelassen; mit dem IL-17-Antikörper Secukinumab läuft zurzeit eine Phase-3-Studie bei RZA-Patienten.
Quelle: 40. Jahrestagung NeuroIntensivMedizin
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).