In der Prävention und Behandlung des Diabetischen Fußsyndroms gibt es einige neue Erkenntnisse
 In Deutschland sind vor allem Menschen mit Diabetes von Amputationen der unteren Extremitäten betroffen.
© Pormezz - stock.adobe.com
In Deutschland sind vor allem Menschen mit Diabetes von Amputationen der unteren Extremitäten betroffen.
© Pormezz - stock.adobe.com
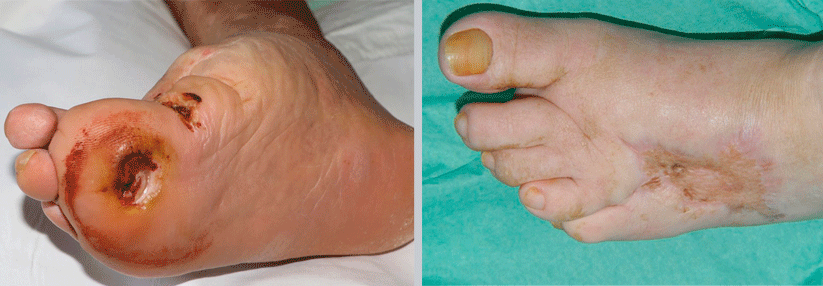
Das Diabetische Fußsyndrom (DFS) hat laut Bundesgesundheitsblatt von 20201 hierzulande eine Prävalenz von 6,1 %. Die bedeutsamsten Konsequenzen eines DFS sind Fußulzera und Amputation, erläuterte Professor Dr. Maximilian Spraul, Rheine. Wenn über Risikofaktoren für ein DFS diskutiert wird, müsse zwischen Merkmalen differenziert werden, die sich auf eine periphere arterielle Verschlusskrankheit beziehen, und Merkmalen, die mit der Entwicklung von Fußulzera und Amputationen in Zusammenhang gebracht werden können. Der direkte Bezug zu letzteren war bis dato nicht vorhanden, da Fußulzera spät auftreten und auch andere Faktoren an der Genese beteiligt sind, erklärte der Diabetologe. Nun zeigt eine Teilauswertung der DCCT/EDIC-Studie2, dass eine frühzeitige, intensive Blutzuckerkontrolle das langfristige Risiko für diabetische Fußgeschwüre senken und somit Amputationen verhindern kann.
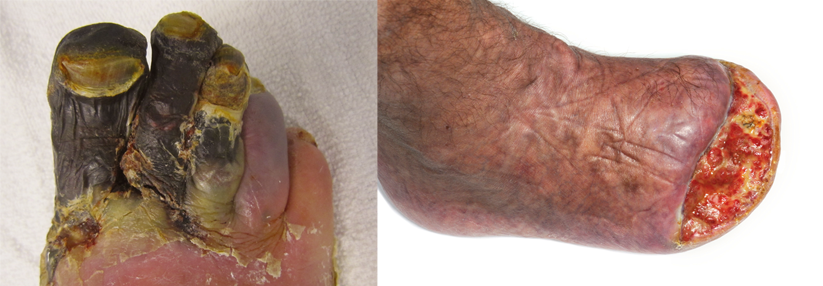
In Deutschland sind vor allem Menschen mit Diabetes von Amputationen der unteren Extremitäten betroffen. Durch eine große schwedische Kohortenstudie, in die alle Über-18-Jährigen mit Typ-1-Diabetes (ohne vorherige Amputation) aufgenommen waren (N=46.088), konnten Risikofaktoren für Amputationen über mehr als 12 Jahre erhoben werden3. Die Ausgangslage: mittlere Diabetesdauer 17,2 Jahre, mittlerer HbA1c 8,2 %, 45 % Frauenanteil, 14 % Raucher. Während des Follow-ups erfolgte bei 1.519 Personen (3,3 %) eine Amputation. Dabei handelte es sich bei 1,3 % der Fälle um Minoramputationen, bei weiteren 1,3 % um Majoramputationen und bei 0,7 % um beides. Als signifikante unabhängige Risikofaktoren wurden HbA1c, Alter, Rauchen, kardiovaskuläre Komorbiditäten wie arterielle Hypertonie und die Nierenfunktion ermittelt, außerdem waren Männer häufiger betroffen, berichtete Prof. Spraul. „Patienten mit einem HbA1c über 9,6 % hatten einen Hazard Ratio (HR) von 11,97, und Personen mit einem HbA1c von 8,2 % bis 9,6 % wiesen bereits ein fünffach höheres Risiko gegenüber denjenigen mit einem Wert unter 7,0 % auf. Diese Daten zeigen einen erheblichen Einfluss einer schlechten Diabeteseinstellung auf das Auftreten von Amputationen.“ Ebenso wichtig, auch das zeigte diese Auswertung, seien eine gute Blutdruckeinstellung und die Verhinderung von Nierenschäden.
Pandemie: Viele kamen später oder gar nicht in die Praxis
Die schwedischen Daten belegen einen signifikanten Rückgang der Amputationszahlen zwischen 1998 und 2019 – eine gute Nachricht. Dann kam jedoch die Covid-Pandemie mit den damit verbundenen Einschränkungen in der ambulanten und klinischen Versorgung. Für Deutschland geht aus Versichertendaten der AOK Rheinland/Hamburg hervor, welch weitreichende Folgen dies für die adäquate DFS-Behandlung hatte: Im Pandemiejahr 2020 lag der HR für Hospitalisierung bei an Diabetes erkrankten Personen aufgrund DFS bei 0,77 (im Vergleich zu den Jahren 2017 – 2019). Dagegen war das Risiko für Majoramputationen erhöht (HR 1,36). „Die Patienten kamen später oder gar nicht in die Praxis“, sagte Prof. Spraul, der eine Diabetesschwerpunktpraxis in Rheine leitet.
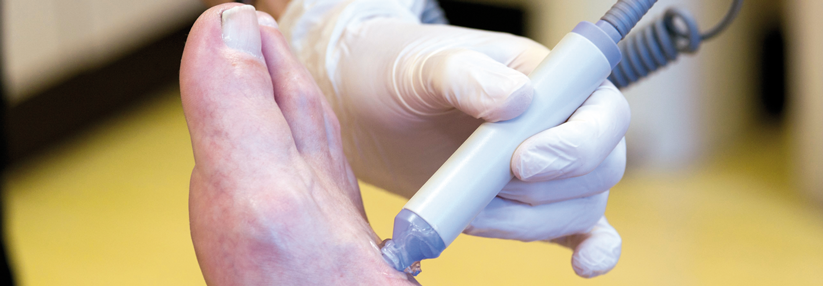
Nadel-Beugesehnen-Tenotomie bei DFS
- RCT-Studie: Effektiv und sicher zur Behandlung bzw. Vermeidung von Ulzera bei diabetisch bedingten Hammerzehen8
- Erhebliche, signifikante planetare Druckreduktion um mehr als 50 %9
- Deutliche Verbesserung der Zehenfehlstellung, keine Ulkus-Rezidive innerhalb von 11,4 Monaten9
- Signifikanter Vorteil der minimal-invasiven Methode sowohl bei offenem als auch bei drohendem Ulkus vs. nicht-chirurgischer Standardtherapie10
Druckentlastung entscheidend
Eine in Science veröffentlichte Studie5 brachte kürzlich neue Erkenntnisse dazu, warum sich „dicke Schwielen“ bei diabetischen Füßen entwickeln können und wie diesbezüglich Abhilfe geschaffen werden könnte. In der an transgenen Mäusen durchgeführten Studie bewirkten Engrailed-1-positive Fibroblasten eine Narbenbildung, induziert durch mechanische Belastung. Durch den Wirkstoff Verteprofin oder durch Vermeidung mechanischer Belastung kann eine narbenfreie Abheilung erfolgen, erklärte Prof. Spraul.
Hausschuhe werden deutlich länger getragen als Straßenschuhe
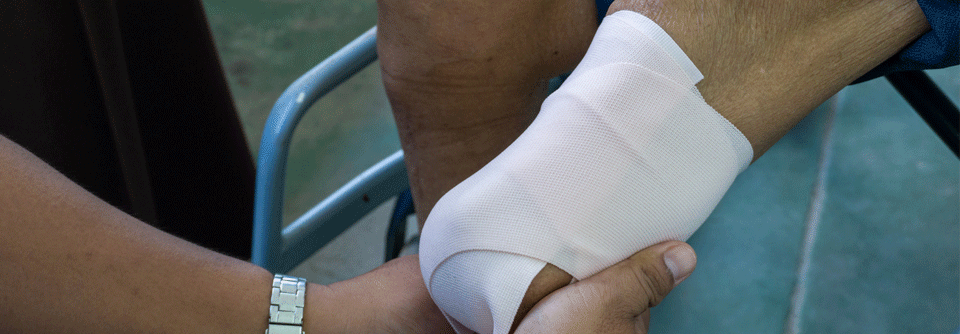
Mechanische Faktoren spielen insgesamt eine wichtige Rolle in der Ätiologie der meisten diabetischen Fußulzera. Therapeutisches Schuhwerk dient der Druckentlastung des Ulkus. „Wenn ein Ulkus aufgetreten ist, wird es auch bei adäquater Blutversorgung nicht heilen, solange die mechanische Belastung weiter anhält.“ In diesem Zusammenhang lassen sich die Ergebnisse einer prospektiven niederländischen Studie6 zur Adhärenz von Patient*innen mit hohem Risiko für planetare Fußulzera wie folgt zusammenfassen: Diabetiker*innen benötigen dringender orthopädische Maßschuhe für zu Hause als für draußen. Denn: Die durchschnittliche Tragezeit von Hausschuhen ist deutlich länger als die von Straßenschuhen.
Die Temperaturmessung eines betroffenen Fußes im Vergleich zur Gegenseite ist eine weitere gut funktionierende Methode zur Prävention von diabetischen Fußulzera, die in früheren RCT-Studien zu einer 70-%igen Prävention von Ulzera-Rezidiven bei Hochrisikopatienten führte, berichtete Prof. Spraul. In einer neuen prospektiven Studie7 sollte eine Temperaturerhöhung von mehr als 2,2 Grad die 304 teilnehmenden Hochrisikopatient*innen zu einer Einschränkung ihrer Aktivität motivieren. Personen, die dieser Anweisung nachkamen, wiesen nach 18 Monaten tatsächlich signifikant weniger Rezidive auf. Jedoch reduzierten nur 24 der 83 Betroffenen mit Temperaturhotspot ihre Bewegung. Abgesehen davon, dass die automatische Temperaturmessung noch immer nicht marktreif ist, wäre sie nach Einschätzung von Prof. Spraul daher auch nur für gut geschulte Hochrisikopatient*innen kosteneffizient.
Evidenzbasierte Methoden: Tenotomie und lokale hyperbare Sauerstofftherapie
Prof. Spraul sprach seine Freude darüber aus, dass die vom Vorsitzenden des Netzwerks Diabetischer Fuß Köln, Dr. med. Gerald Engels, bereits seit vielen Jahren propagierte und erfolgreich durchgeführte Tenotomie beim DFS durch kontrollierte Studien nun endlich auch als evidenzbasiert anerkannt wird (s. Kasten). „Insgesamt kann dieser einfache ambulante Eingriff die Abheilung und die Rezidivrate von Zehenulzerationen deutlich vermindern.“
In älteren Studien und Reviews konnte für die lokale Sauerstofftherapie bei diabetischen Fußgeschwüren kein Effizienznachweis erbracht werden, möglicherweise bedingt durch die unterschiedliche Art und Dauer der Applikation (wie durch fehlenden/nur niedrigen Überdruck). Aktuell rücken mehrere randomisierte Studien11, 12 sowie eine retrospektive Kohortenstudie13 die lokale hyperbare Sauerstofftherapie in ein neues Licht. „Entsprechend der Aussagen der Autoren vermute ich, dass die lokale hyperbare Sauerstofftherapie in den neuen Leitlinien der IWGDF für 2023 positiv besprochen werden wird“, kommentierte Prof. Spraul die evidente Datenlage. Ein entsprechendes Gerät gebe es derzeit auf dem deutschen Markt allerdings noch nicht.
Quellen: Diabetes Update 2023
1. Reitzle L et al. Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz 2020; 63(10): 1219-1230; DOI: 10.1007/s00103-020-03211-x
2. Boyko EJ et al. Diabetes Care 2022; 45(2): 357-364; DOI: 10.2337/dc21-1816
3. Hallström S et al. Diabetologia 2021; 64(12): 2751-2761; DOI: 10.1007/s00125-021-05550-z
4. Narres M et al. Eur J Epidemiol 2022; 37(6): 587-590; DOI: 10.1007/s10654-022-00865-6
5. Mascharak S et al. Science 2021; 372(6540): eaba2374; DOI: 10.1126/science.aba2374
6. Keukenkamp R et al. BMJ Open Diabetes Res Care 2022; 10(1): e002593; DOI: 10.1136/bmjdrc-2021-002593
7. Bus Sa et al. BMJ Open Diabetes Res Care 2021; 9(1): e002392; DOI: 10.1136/bmjdrc-2021-002392
8. Askø Andersen J et al. Diabetes Care 2022; 45(11): 2492-2500; DOI: 10.2337/dc22-0085
9. Mens MA et al. Diabet Med 2022; 39(4): e14761; DOI: 10.1111/dme.14761
10. Engels G. Gefässchirurgie 2022; 27: 388-400; DOI: 10.1007/s00772-022-00911-3
11. Frykberg RG et al. Diabetes Care 2020; 43(3): 616-624; DOI: 10.2337/dc19-0476
12. Serena TE et al. J Wound Care. 2021 May 1;30(Sup5): S7-S14.; DOI: 10.12968/jowc.2021.30.Sup5.S7
13. Yellin JI et al. Adv Wound Care (New Rochelle) 2022; 11(12): 657-665; DOI: 10.1089/wound.2021.0118
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).