Mit Physiotherapie, Pharmaka und Nadeln lässt sich eine OP oft vermeiden
 Für Betroffene eines Schlaganfalls existieren verschiedenste Behandlungsmöglichkeiten. Doch worin unterscheiden sie sich?
© manassanant – stock.adobe.com
Für Betroffene eines Schlaganfalls existieren verschiedenste Behandlungsmöglichkeiten. Doch worin unterscheiden sie sich?
© manassanant – stock.adobe.com
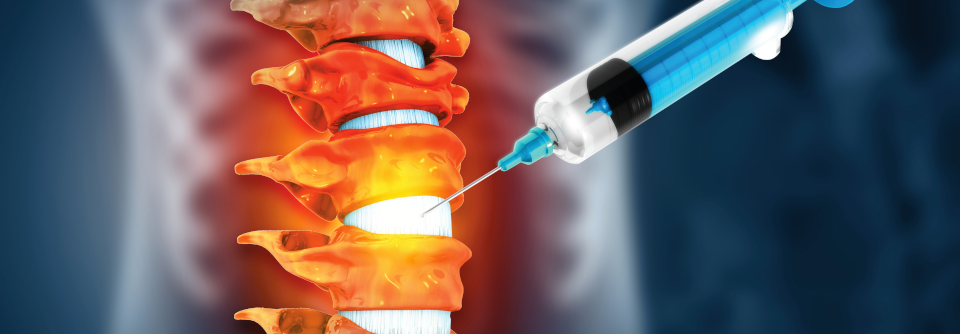
Nach einem lumbalen Bandscheibenvorfall geht es darum, Schmerzen zu lindern und die Funktion wiederherzustellen. Mittel der Wahl sind nach Möglichkeit zunächst konservative Optionen. Eine Arbeitsgruppe um PD Dr. Christian Sturm von der Klinik für Rehabilitations- und Sportmedizin an der Medizinischen Hochschule Hannover wollte genauer wissen, welcher Stellenwert den verschiedenen Verfahren zukommt. Für ihre Einschätzung stützten sich die Forschenden auf die aktuell gültige Leitlinie und eine systematische Literaturrecherche.
In der akuten und subakuten Phase sollen demnach physiotherapeutische Verfahren eingesetzt werden. Sie dienen der Schmerzreduktion und segmentalen Entlastung. Bei Chronifizierung ist die Empfehlung etwas abgeschwächt („sollte“), in diesen Fällen sind aktivierende Verfahren vorzuziehen, berichtet das Autorenteam.
Eine medikamentöse Behandlung ist der Leitlinie zufolge bei akuten, subakuten und chronifizierungsgefährdeten radikulären Symptomen indiziert. Die Pharmaka sollen die nicht-medikamentösen Maßnahmen unterstützen. Bei entzündlicher Genese können NSAR zum Einsatz kommen. Eine Wirkung oraler Kortikoide (z. B. Prednisolon 50 mg/d über 3–5 Tage) konnte bisher nicht belegt werden. Paracetamol ist aufgrund der potenziellen Lebertoxizität umstritten. Für Metamizol besteht eine Zulassung bei akuten und chronischen starken Schmerzen, sofern es Gegenanzeigen für andere Analgetika gibt.
Opioide dürfen bei akuter Algesie und Resistenz gegen weitere Wirkstoffe über maximal drei Wochen verordnet werden. Muskelrelaxanzien können in der Akutsituation kurzfristig ergänzend gegeben werden. Koanalgetika wie Amitriptylin kommen v. a. für anhaltende Algesien in Betracht, für SSRI wurde noch kein Nutzen belegt.
Gezielte Epiduralinjektionen sollten laut Leitlinie bei akuten radikulären Beschwerden erwogen werden. Sind die Symptome lediglich subakut, ist die Gabe optional. Bei chronischer Algesie können Injektionen das Gesamtkonzept unterstützen. Von einer ungezielten paravertebralen Anwendung wird abgeraten.
Mobilisationstechniken aus der manuellen Therapie sollen bei akuten, subakuten und potenziell chronifizierenden Nervenwurzelbeschwerden nicht im betroffenen Segment angewandt werden. Sie können aber in den benachbarten Arealen Begleitblockierungen auflösen. Bei einer dauerhaften Algesie sollte man sie nur ergänzend zur Bewegungstherapie anbieten.
Die Akupunktur eignet sich nicht zur Behandlung akuter radikulärer Symptome, doch möglicherweise gegen subakute Schmerzen. Bei drohender Chronifizierung sollte nur zusammen mit einer mobilisierenden Therapie genadelt werden. Andere Verfahren der traditionellen chinesischen Medizin kommen nur in Kombination mit konventionellen Verfahren in Betracht.
Viele Personen mit symptomatischem Diskusprolaps suchen ärztlichen Rat, weil sie wieder Sport treiben möchten. Das ist in der Akutphase erwartungsgemäß noch nicht möglich. Sobald diese abgeklungen ist, sollte man den Belastungsaufbau gemeinsam mit den Betroffenen planen, rät eine Arbeitsgruppe um Dr. Hauke Horstmann von der Orthopädischen Klinik der Medizinischen Hochschule Hannover. Dabei sind neben strukturellen Schäden, neurologischen Defiziten und der Algesie auch der Trainingszustand und die zuvor ausgeübte Disziplin zu berücksichtigen.
Wenn die Schmerzsymptomatik gut eingestellt ist, darf nach etwa ein bis drei Wochen vorsichtig mit dem Trainingsaufbau begonnen werden, stellt das Autorenteam fest und stützt sich dabei auf einen Expertenkonsensus. Dazu gehöre eine behutsame Mobilisierung der dorsalen Muskulatur und der Wirbelsäule. Rotations- und Axialbelastung sollten nur sehr langsam gesteigert werden. Nach etwa sechs Wochen können Betroffene mit Low-Impact-Sportarten wie Schwimmen, Laufen, Radfahren und Pilates beginnen. Für den Start von High-Impact-Disziplinen müssen sie sich rund zwölf Wochen gedulden. Die individuelle Planung kann einer Chronifizierung der Schmerzen vorbeugen und helfen, degenerative Veränderungen zu verhindern. Mehr als 80 % der Sportler können mit und ohne Operation ihre vorherige Aktivität wiederaufnehmen.
Quellen:
1.Sturm C et al. Orthopädie 2024; 53: 918-927; doi: 10.1007/s00132-024-04579-3
2.Horstmann H et al. Orthopädie 2024; 53: 928-934; doi: 10.1007/s00132-024-04580-w
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).