Pouchitis trifft jeden zweiten operierten CED-Patienten
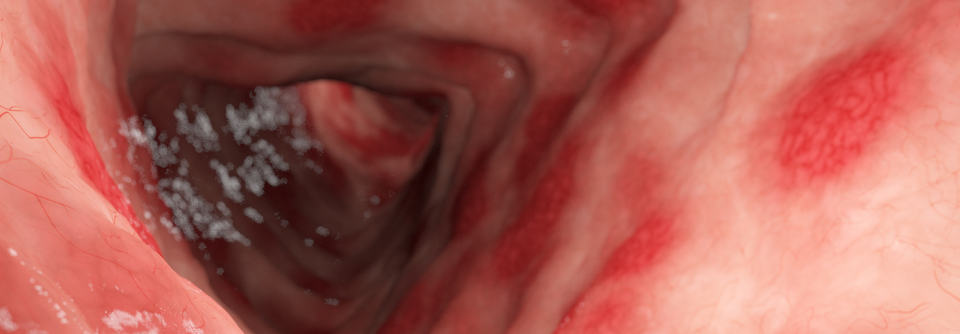
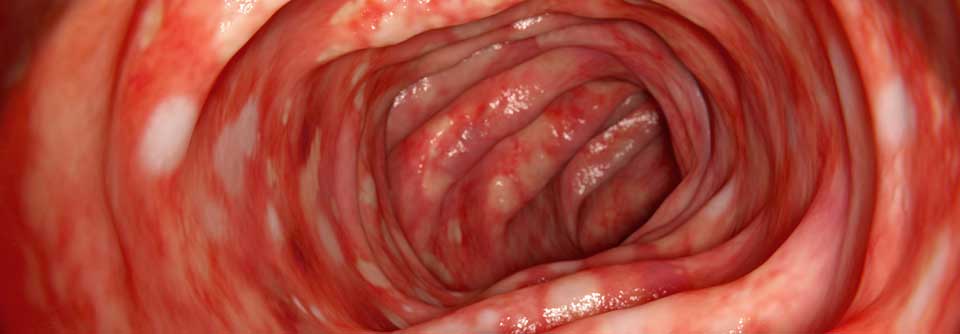
 Jede Pouchitis verlangt die Suche nach Triggerfaktoren mittels detaillierter endoskopischer Untersuchung.
© ag visuell – stock.adobe.com
Jede Pouchitis verlangt die Suche nach Triggerfaktoren mittels detaillierter endoskopischer Untersuchung.
© ag visuell – stock.adobe.com
Jeder zweite operierte CED-Patient wird im Verlauf von zehn Jahren mindestens eine Episode einer akuten Pouchitis erleben. In bis zu 15 % der Fälle entwickelt sich aus der akuten eine chronische Pouchitis. Die DGVS-Leitlinie definiert diese mit einer Krankheitsdauer von mehr als drei Monaten.
Jede Pouchitis verlangt die Suche nach Triggerfaktoren mittels detaillierter endoskopischer Untersuchung, erklärte Dr. Renate Schmelz vom Universitätsklinikum Carl Gustav Carus in Dresden: Dazu zählen anatomische Probleme des Pouch wie langer Cuff, überlanges Ohr, eine nicht vollständig durchtrennte laterolaterale Ileoileostomie oder eine chronische Ischämie. Weiterhin müssen Prozesse gesucht werden, die die lokale Entzündung unterhalten wie Anastomoseninsuffizienz, blind endende oder rektovaginale Fistel. Auch externe Trigger wie CMV-Infektion, Clostridien oder die Einnahme von NSAR dürfen nicht vergessen werden. Solche Faktoren muss man beheben, bevor man die Therapie angeht.
Risikofaktor PSC
Als gewichtiger Risikofaktor für das Auftreten einer Pouchitis hat sich die extraintestinale Manifestation einer primär sklerosierenden Cholangitis (PSC) erwiesen. Nach den Ergebnissen einer Metaanalyse tritt eine chronische Pouchitis bei Patienten mit Colitis ulcerosa und Pouch mehr als dreimal so häufig auf, wenn auch eine PSC vorliegt. Fast 50 % entwickeln eine chronische Pouchitis, während dies nur bei 15 % der Patienten ohne PSC der Fall ist. „Manche Chirurgen legen deshalb bei Patienten mit PSC gar keinen Pouch an“, so Schmelz.
In antibiotikarefraktären Fällen Budesonid probieren
Wenn Triggerfaktoren ausgeschlossen oder behoben sind, wird eine akute Pouchitis primär antibiotisch behandelt mit Ciprofloxacin oder Metronidazol. Bei Versagen einer Monotherapie können beide Substanzen miteinander kombiniert werden. Bei antibiotikarefraktärer Pouchitis kann man die Behandlung mit Budesonid versuchen.
Die Datenlage zur Therapie der chronischen Pouchitis ist insgesamt eher dünn. Mit Ciprofloxacin und Metronidazol lässt sich auch eine chronische Pouchitis bei etwa drei Viertel der Patienten in Remission bringen. Alternativ können Anti-TNF-a-Antikörper probiert werden. Daten gibt es vor allem für Infliximab, mit dem sich bei gut 50 % der Patienten eine Remission erreichen lässt.
Kürzlich zugelassen für die chronische Pouchitis wurde Vedolizumab i.v. Da in der Zulassungsstudie in den ersten vier Wochen zusätzlich Ciprofloxacin gegeben wurde, ist diese Komediktion auch in den Zulassungstext eingegangen. Schmelz plädierte aber dafür, bei Patienten, die sich bereits als antibiotikarefraktär erwiesen haben, darauf zu verzichten. Nachvollziehbare Gründe für diese Entscheidung müssen jedoch dokumentiert werden. Wenn eine chronische Pouchitis schon lange besteht und vernarbt ist, helfen keine Medikamente mehr. Dann muss man an eine operative Lösung denken und ein terminales Ileostoma oder einen Kock-Pouch anlegen.
Quelle: Viszeralmedizin 2022
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).