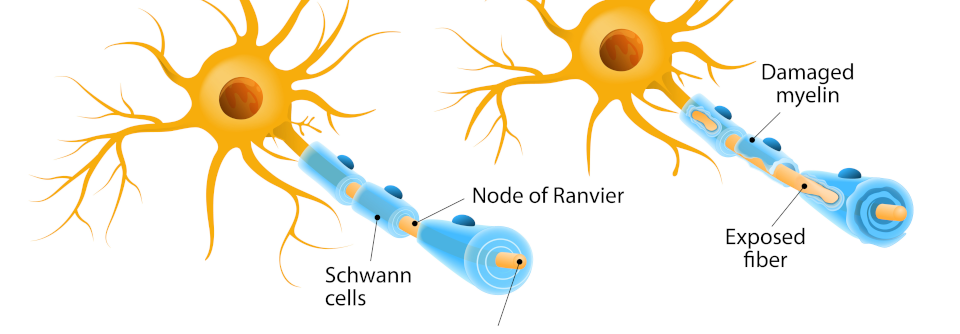
Paranodopathie Schlaglicht auf die Schnürringe
 Intravenöse Immunglobuline schlagen meist nicht an, wenn es sich um eine Paranodopathie handelt.
© Axel Kock – stock.adobe.com
Intravenöse Immunglobuline schlagen meist nicht an, wenn es sich um eine Paranodopathie handelt.
© Axel Kock – stock.adobe.com
Nicht alles, was demyelinisierend aussieht, ist es auch“, sagte PD Dr. Andreas Steinbrecher, Chefarzt der Klinik für Neurologie des Helios Klinikums Erfurt. Ein 69-jähriger Mann hatte sich im Januar 2022 aufgrund eines Sturzes in der Notaufnahme vorgestellt. Zuvor hatte er bereits sechs Wochen lang zunehmende Taubheitsgefühle in beiden Beinen (strumpfartig) und den Handinnenflächen sowie eine zunehmende Gangunsicherheit bemerkt. Neurologisch zeigten sich unter anderem Tetraparese (Fingerspreizer und Beine proximal und distal), Areflexie, Dyästhesien der Hände, Hypästhesie der Unterschenkel, nahezu eine Pallanästhesie, eine afferente Ataxie der Beine und eine Stand- und Gangataxie. Die…
Bitte geben Sie Ihren Benutzernamen und Ihr Passwort ein, um sich an der Website anzumelden.