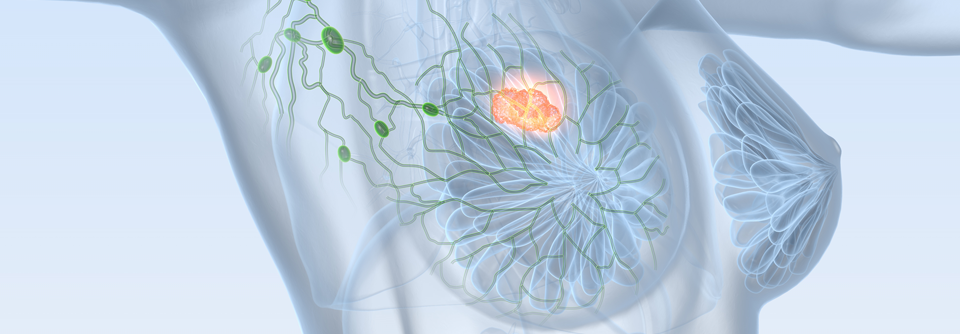
Krebstherapien Wie man mit typischen Toxizitäten umgeht
 Was zu beachten ist, um unerwünschte Nebenwirkungen von neuen Krebstherapien zu vermeiden.
© Artinun – stock.adobe.com
Was zu beachten ist, um unerwünschte Nebenwirkungen von neuen Krebstherapien zu vermeiden.
© Artinun – stock.adobe.com
Um unerwünschten Wirkungen neuer Krebstherapien wie CPI, ADC und CAR-T-Zellen zu begegnen, ist eine multidisziplinäre Zusammenarbeit essenziell. In diesem Punkt waren sich die drei Experten, die über das Management unterschiedlicher Toxizitäten berichteten, einig.
Immuntherapien
Hinsichtlich der Behandlung mit Immuntherapien gebe es einige Unsicherheiten, konstatierte Prof. Dr. Enrique Grande Pulido, MD Anderson Cancer Center Madrid.1 Diese reichen von der Frage nach der maximal tolerierbaren Dosis über die angemessene Zyklenzahl bis hin zur optimalen Behandlungsdauer. Auch sei unklar, welche Patient:innen ein besonders hohes Risiko für Toxizitäten haben.
Die gleichzeitige Gabe von…
Bitte geben Sie Ihren Benutzernamen und Ihr Passwort ein, um sich an der Website anzumelden.