Retinopathien Beim latenten Autoimmundiabetes wird oft nicht richtig behandelt
 Bei der Behandlung des LADA sollte die Autoimmunität aus ihrer Sicht immer berücksichtigt werden. Das setzt jedoch zunächst eine präzise Diagnose voraus.
© Halfpoint – stock.adobe.com
Bei der Behandlung des LADA sollte die Autoimmunität aus ihrer Sicht immer berücksichtigt werden. Das setzt jedoch zunächst eine präzise Diagnose voraus.
© Halfpoint – stock.adobe.com
Der latente Autoimmundiabetes beim Erwachsenen, kurz LADA*, ist durch Autoimmunität plus Charakteristika des Typ-2-Diabetes gekennzeichnet, wie beispielsweise eine Insulinresistenz. Die Erkrankung ist recht häufig: Gut jeder zehnte Patient mit Typ-2-Diabetes oder Adult-onset-Typ-1-Diabetes weist die entsprechenden Autoantikörper gegen Glutamatdecarboxylase (GADA) auf.
Die glykämische Kontrolle ist beim LADA schlechter als beim normalen Typ-2-Diabetes. Ob LADA-Patienten eine erhöhte Mortalität oder ein gesteigertes Risiko für kardiovaskuläre Komplikationen haben, haben jetzt Forscher um Yuxia Wei vom Karolinska-Institut in Stockholm anhand einer bevölkerungsbasierten Studie untersucht.
Eingeschlossen waren Patienten mit neu diagnostiziertem LADA (n=550), Typ-2-Diabetes (n=2.001), Adult-onset-Typ-1-Diabetes (n=1.573) und Menschen ohne Diabetes (n=2.355). Als Kriterien für eine LADA-Diagnose galten ein Alter von ≥ 35 Jahre, Vorliegen von GADA ≥ 10 IU/ml und C-Peptid > 0,3 nmol/l. Die LADA-Patienten wurden in eine Gruppe mit hoher Autoimmunität (GADA median > 250 IU/ml = LADA hoch) und eine mit niedriger Autoimmunität (GADA median ≤ 50 IU/ml = LADA niedrig) eingeteilt. Als primären Endpunkt definierten die Kollegen die Gesamtmortalität sowie die Inzidenzen kardiovaskulärer Erkrankungen, schwerer diabetischer Retinopathien und schwerer diabetischer Nephropathien. Das Follow-up belief sich auf bis zu zehn Jahre.
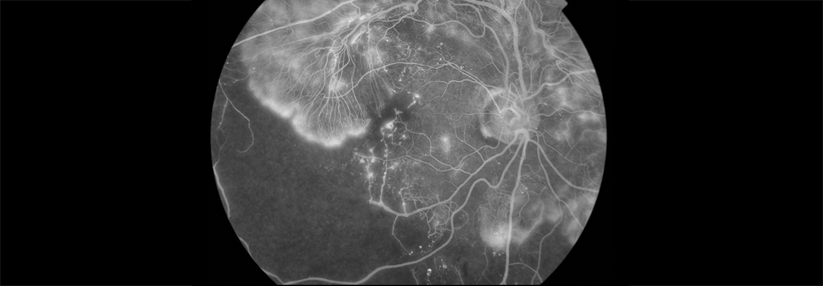
Die Mortalität war bei Patienten mit LADA, Typ-1- und Typ-2-Diabetes im Vergleich zur Kontrollgruppe erhöht (Hazard Ratio, HR, 1,44 bzw. 2,31 bzw. 1,31). Retinopathien traten in der LADA-Gruppe im Vergleich zu Typ-2-Diabetikern öfter (HR 2,25) auf, die Häufigkeit für Nephropathien war nicht erhöht. Bei Patienten mit „LADA hoch“ und Typ-2-Diabetes, aber ohne kardiovaskuläre Erkrankung in der Vorgeschichte, stellten die Forscher im Vergleich zu den beiden anderen Patientengruppen ein erhöhtes kardiovaskuläres Risiko fest (HR 1,67 bzw. 1,53).
Ohne präzise Diagnose keine adäquate Therapie
Zudem zeigten sich in der LADA-Gruppe zwar bessere Werte für Blutdruck und Blutfette, aber das HbA1c war höher als bei den Patienten mit Typ-2-Diabetes. Ein nennenswerter Anteil der LADA-Patienten erhielt keine adäquate antidiabetische Therapie, stellten die Forscher fest. Diese richtet sich nach dem C-Peptid-Wert. Bei der Behandlung des LADA sollte die Autoimmunität aus ihrer Sicht immer berücksichtigt werden. Das setzt jedoch zunächst eine präzise Diagnose voraus.
* latent autoimmune diabetes in adults
Quelle: Wei Y et al. Diabetes Care 2023; 46: 1857-1865; DOI: 10.2337/dc23-0739