Imperativer Stuhldrang Die nächste Toilette immer im Blick
 Imperativer Stuhlgang ist ein Schlüsselsymptom bei der Diagnose von Colitis ulcerosa, trotzdem wird darüber wenig gesprochen.
© New Africa – stock.adobe.com
Imperativer Stuhlgang ist ein Schlüsselsymptom bei der Diagnose von Colitis ulcerosa, trotzdem wird darüber wenig gesprochen.
© New Africa – stock.adobe.com
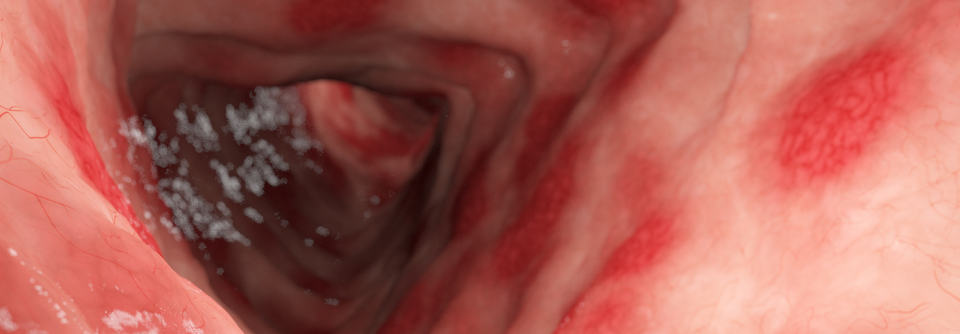
Etwa 80 % der Patienten mit Colitis ulcerosa (CU) kennen imperativen Stuhldrang oder bowel urgency nur zu gut – und zwar unabhängig davon, ob sie unter Therapie stehen oder nicht. 50 % leiden mindestens einmal am Tag darunter und nicht wenige tragen deshalb Windeln oder Einlagen.
Imperativer Stuhldrang korreliert mit der Krankheitsaktivität der Colitis ulcerosa und ist mit einem erhöhten Risiko für eine Kolektomie oder eine Hospitalisation assoziiert, schreiben Prof. Dr. Marla Dubinsky von der Icahn School of Medicine in New York und Kollegen.
Die Angst, es nicht rechtzeitig zu schaffen, schränkt ein
Die Lebensqualität ist bei Betroffenen deutlich reduziert – das Risiko für Angst, Depression und Fatigue erhöht. Die Betroffenen fühlen sich in ihrer körperlichen Aktivität eingeschränkt. Die Angst, es nicht rechtzeitig zur Toilette zu schaffen, kann zu sozialem Rückzug und Verzicht auf z.B. Reisen oder kulturelle Veranstaltungen führen. Patienten bewerten den imperativen Stuhldrang oft als unangenehmer als Bauchschmerzen, Blut im Stuhl oder hohe Stuhlfrequenz. Eine persistierende bowel urgency ist ein häufiger Grund für Unzufriedenheit mit der Therapie.
Trotzdem wurde das Symptom in Studien bisher zumeist nicht als klinischer Endpunkt verwendet und fehlte auch in den meisten Aktivitäts-Scores. Erst in jüngster Zeit wird der imperative Stuhldrang als Schlüsselsymptom bei der Diagnose der CU genannt. Von einer internationalen Konsensuskonferenz wurde die bowel urgency ebenso wie rektale Blutung und hohe Stuhlfrequenz als wichtiger patientenrelevanter Outcome-Parameter gewertet. Auch in der aktuellen Leitlinie des American College of Gastroenterology wird umfassend auf das Symptom eingegangen. So wird empfohlen, bei Hämatochezie und imperativem Stuhldrang immer an eine Colitis ulcerosa zu denken. Die bowel urgency wird neben Blut im Stuhl und Tenesmen als wichtiges Symptom eines entzündeten Rektums genannt. Außerdem wird die Kontrolle des Stuhldrangs mit zu den Therapiezielen gezählt.
Viele Patienten sprechen aus Scham mit ihrem Arzt nicht über bowel urgency, was dazu führen kann, dass viele Behandler die Bedeutung des Symptoms unterschätzen. Deswegen sollte dieses Problem bei allen CU-Patienten vom Arzt aktiv angesprochen und über die Zusammenhänge aufgeklärt werden, so die Autoren.
Der Schweregrad hängt von verschiedenen Faktoren ab
Die Ursachen bei Colitis ulcerosa sind multifaktoriell. Auf der einen Seite kann die akute oder chronische Entzündung der Darmschleimhaut einen imperativen Stuhldrang bedingen – auf der anderen Seite liegt aber eine gestörte Darmmobilität und Rektumsensibilität manchmal auch unabhängig von der Inflammation vor. Dies erklärt, warum das Symptom auch bei ansonsten inaktiver CU fortbestehen kann.
Die Schweregradbestimmung hängt von verschiedenen Faktoren ab. Ein wichtiger Parameter ist, wie lange der Stuhl vom ersten Dranggefühl bis zur unvermeidlichen Defäkation gehalten werden kann. Ein Zeitraum unter 15 Minuten gilt als pathologisch, viele Patienten haben aber auch weniger als 5 Minuten oder zum Teil sogar weniger als 30 Sekunden Spielraum. Die Frage, wie viel Zeit jemandem bleibt, um die Toilette aufzusuchen, gehört somit immer mit zur Anamnese. Ein weiteres wichtiges Symptom ist die Dranginkontinenz, d.h. der unfreiwillige Stuhlabgang auf dem Weg zur Toilette.
Wie lässt sich der imperative Stuhlgang am besten behandeln? Die meisten Therapeutika zu Behandlung der CU zielen auf die Inflammation ab. Unter solchen Therapien kann sich auch der imperative Stuhldrang deutlich bessern, wie z.B. für den Januskinase-Inhibitor Upadacitinib oder den IL-23-Antikörper Mirikizumab gezeigt wurde. Auch Mittel gegen Diarrhö wie Loperamid oder trizyklische Antidepressiva können Linderung bringen.
Allgemeinmaßnahmen tragen mitunter zur Besserung bei. Dazu gehört die Vermeidung auslösender Lebensmittel sowie eine Reduktion von Ballaststoffen und der Verzicht auf koffeinhaltige Getränke insbesondere nach den Mahlzeiten.
Biofeedback-Methoden zur Stärkung von Beckenboden und Analsphinkter haben sich ebenfalls bewährt – vor allem bei rektaler Hypersensitivität oder dyssynergistischer Defäkation. Die meisten Patienten werden wahrscheinlich von einem ganzheitlicher Behandlungsansatz profitieren. Dieser umfasst Aufklärung, emotionale und psychosoziale Unterstützung, Biofeedback und falls nötig auch eine Pharmakotherapie.
Quelle: Dubinsky M et al. Am J Gastroenterol 2023; DOI: 10.14309/ajg.0000000000002404