Phäochromozytom Hypertensive Krise aus heiterem Himmel
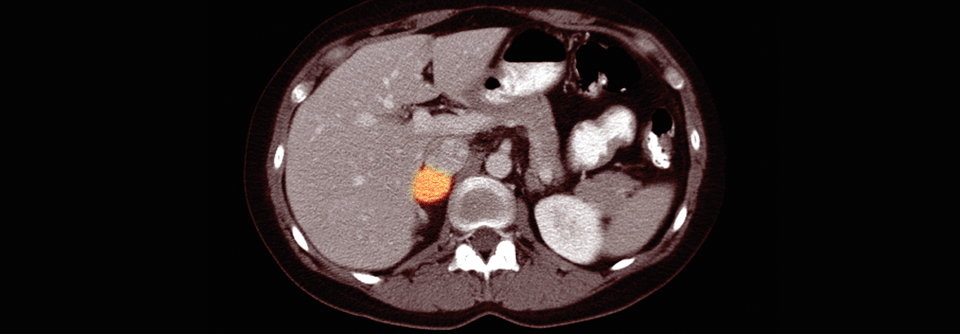 Die Suche nach einem Phäochromozytom (orange) ist u.a. dann sinnvoll, wenn Patienten unter einer stark schwankenden Hypertonie leiden.
© Science Photo Library/Science Source
Die Suche nach einem Phäochromozytom (orange) ist u.a. dann sinnvoll, wenn Patienten unter einer stark schwankenden Hypertonie leiden.
© Science Photo Library/Science Source
Prof. Dr. Martin Reincke, LMU Klinikum München, verdeutlichte am Fallbeispiel einer 38-jährigen Patientin, bei welchen Konstellationen man unbedingt an ein Phäochromozytom denken sollte und welch dramatischen Verlauf die Erkrankung nehmen kann. Die Frau klagte über Druck im Thorax, der immer häufiger auftrat. An Vorerkrankungen waren eine familiäre Neurofibromatose Typ 1 und eine anfallsweise Hypertonie bekannt, die nicht weiter abgeklärt worden war. Die Hausärztin stellte im Herzecho eine Akinesie der gesamten Apex fest und wies die Patientin mit Infarktverdacht ein, da das EKG ST-Hebungen in mehreren Ableitungen zeigte. In der Notaufnahme verschlechterte sich der Zustand der Patientin zunehmend. Sie musste schließlich mit Blutdruckwerten bis 250/150 mmHg, Tachykardie (115/min) und Ateminsuffizienz bei Lungenödem auf der Intensivstation intubiert und beatmet werden.
Im Abdomensono fand sich in der linken Nebennierenloge eine große Raumforderung mit zentralem echofreien Bereich – ein Phäochromozytom. Dessen operative Entfernung verlief erfolgreich und die linksventrikuläre Funktion normalisierte sich im Verlauf vollständig.
In 10–15 % der Fälle manifestiert sich ein Phäochromozytom mit einer derart akuten, lebensbedrohlichen Krise. In einer Fallserie haben Ärzte aus Würzburg und München zusammengetragen, welche lebensbedrohlichen Komplikationen bei Patienten aufgetreten sind, die in der Phäochromozytomkrise stationär behandelt wurden. Die Palette ist enorm bunt und reicht von Takotsubo-Kardiomyopathie und Lungenödem über Schlaganfall bis hin zum ischämischen Ileus oder Multiorganversagen. Das muss man in der Praxis wissen, denn es besteht eine gewisse Wahrscheinlichkeit, dass man früher oder später auf einen solchen Patienten trifft, betonte der Endokrinologe.
Die Blutdruckwerte sind bei Patienten mit Phäochromozytomkrise wesentlich höher als bei denen, die „nur“ ein Phäochromozytom ohne Krise haben. Das Heimtückische daran: Die Krise kommt aus heiterem Himmel, bei vielen fehlen klassische Warnsymptome wie die Trias aus Kopfschmerz, Schwitzen und Palpitationen, die sonst eine diagnostische Sensitivität von rund 90 % aufweist. Was Betroffene von denen mit hypertensiven Krisen anderer Ursache unterscheiden kann, ist die auffällige Blässe bei normalem Blutbild.
Bei asymptomatischen Patienten mit Hypertonie ist ein routinemäßiges Phäochromozytom-Screening nicht indiziert, so Prof. Reincke. Die Suche empfiehlt sich bei:
- behandlungsresistentem, stark schwankendem oder plötzlich aufgetretenem Hochdruck
- Patienten, die bei Operationen, Narkosen oder unter Betablockergabe mit einem paradoxen Blutdruckanstieg reagieren
- paroxysmalen Symptomen wie Tachykardie, Kopfschmerzen und Panikattacken
Sitzen oder Stehen erhöht die Rate falsch-positiver Befunde
Die früher übliche Urindiagnostik hat der Messung von Metanephrinen im Plasma Platz gemacht, die sich als hochsensitiv und spezifisch erwiesen hat. Vor der Blutabnahme sollte der nüchterne Patient 30 Minuten liegen. „Sitzen oder Stehen verdreifacht die Rate falsch-positiver Befunde“, warnte Prof. Reincke.
Inzwischen hat man diverse Mutationen identifiziert, bei denen gehäuft Phäochromozytome auftreten. Vor allem bei jüngeren Patienten sollte daher eine Genanalyse und bei entsprechendem Befund eine genetische Beratung erfolgen, weil Blutsverwandte ebenfalls ein erhöhtes Risiko tragen.
Quelle: 88. Jahrestagung der DGK

