Rektumkarzinom: Operieren oder abwarten?
 Operieren oder nicht operieren – Experten diskutierten widerstreitende Strategien bei klinischer Komplettremission des Rektumkarzinoms.
© iStock/XiXinXing
Operieren oder nicht operieren – Experten diskutierten widerstreitende Strategien bei klinischer Komplettremission des Rektumkarzinoms.
© iStock/XiXinXing
Das Problem bei der Behandlung des Rektumkarzinoms ist, dass sich eine komplette klinische Remission (cCR) nicht immer zweifelsfrei nachweisen lässt, schilderte Professor Dr. Eric Rullier, Magellan Surgical Center, Haut-Lévèque Hospital in Bordeaux, die Situation. Zudem ist die Datenlage limitiert – in nur wenigen Studien wird die tumorspezifische Mortalität untersucht. Insofern sei nicht belegt, dass der Verzicht auf einen operativen Eingriff bei Patienten mit cCR nach neoadjuvanter Therapie keine prognostischen Nachteile für die Patienten bedeute.
Für Behandlungsstrategie Tumorgröße abwägen
Zudem sind prognostische Vergleiche schwierig, führte der Referent weiter aus: Nach neoadjuvanter Behandlung rezidivierte Patienten erhalten in der Regel eine Salvage-Operation. Ein Nachteil dieses (verzögerten) Eingriffs ist, dass in der fortgeschritten Situation ein sphinktererhaltender Eingriff schwieriger und die Morbidität im Zweifelsfall höher ist als bei frühzeitiger Operation.
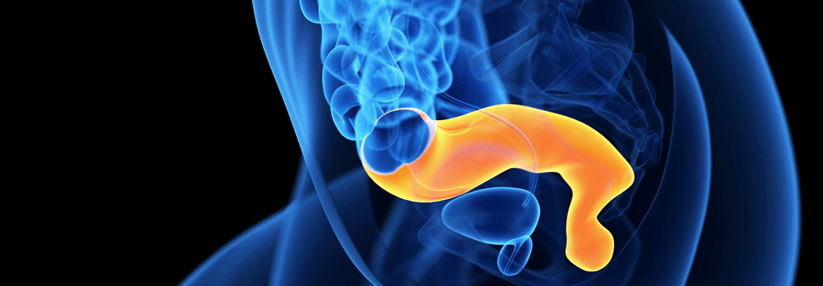
Speziell bei initial großen Tumoren (T3/4) sieht Prof. Rullier daher keine Evidenz für einen Verzicht auf den unmittelbar anschließenden operativen Eingriff bei cCR nach neoadjuvanter Therapie. Die totale mesorektale Exzision (TME) sei hier nach wie vor Standard. Eine abwartende Haltung im Sinne eines „watchfull waiting“ käme höchstens bei komorbiden Patienten in Betracht.
Auch bei kleinen Rektumkarzinomen (T2 und kleines T3) sei die TME Standard, erklärte der Experte. Kleine Tumoren ließen sich in der Regel gut operieren, und das mit einer großen Chance auf eine pathologisch bestätigte Komplettremission (pCR) bei fast 50%iger Chance auf Organerhalt. Selbst nach alleiniger Operation (ohne adjuvante Nachbehandlung) sei die lokale Rezidivrate niedrig. Eine Alternative zur TME sieht Prof. Rullier bei kleinen Rektumkarzinomen in der lokalen Exzision, die mit einem deutlich geringeren Morbiditätsrisiko einhergehe, ohne das lokale Rezidivrisiko zu erhöhen. Analysen zeigen bei ypT2cN0-Karzinomen für beide Verfahren – TME und lokale Exzision – eine ähnliche Fünf-Jahres-Überlebensrate.
Einen operativen Eingriff bei cCR nach neoadjuvanter Therapie hält Professor Dr. Rodrigo Perez, Institut Angelita & Joaquim Gama, Sao Paulo, nicht für zwingend notwendig. Die Operation gehe schließlich mit einer erhöhten Morbidität und Mortalität einher. Selbst bei erfahrenen Chirurgen seien funktionelle postoperative Einschränkungen, wie zum Beispiel Inkontinenz oder Impotenz, nicht auszuschließen. Hinzu komme, dass bei vorbestrahltem Gewebe vermehrt Wundheilungsstörungen auftreten.
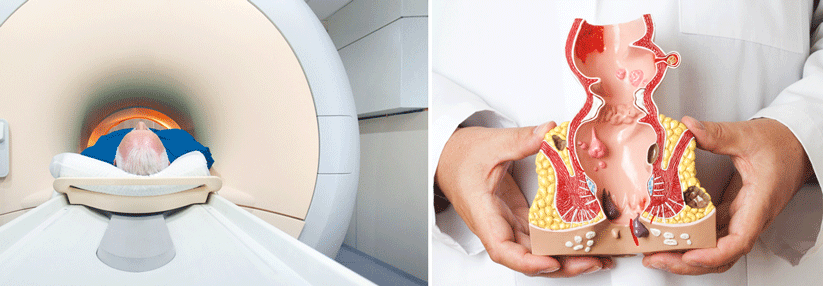
Untersuchungen könnten bislang nicht belegen, dass cCR-Patienten prognostisch von einem nachfolgenden operativen Eingriff stärker profitieren als von einer engmaschigen Kontrolle. Wird ein Rezidiv frühzeitig erkannt, lasse es sich gut behandeln, so Prof. Perez. Mittels bildgebender Verfahren, speziell der Magnetresonanztomographie, lasse sich eine cCR nach neoadjuvanter Therapie gut erkennen.
Risiken des Eingriffs verhindern oder verzögern
Zudem weisen 90 % der lokalen Rezidive von cCR-Patienten laut Experte eine endoluminale Komponente auf. Die meisten Patienten könnten daher bei Nachweis des lokalen Rezidivs die gleiche Operation erhalten, die sie auch bei sofortigem Eingriff erhalten hätten.
Die verzögerte Operation sei kein onkologischer Kompromiss, weil keine onkologischen Nachteile bestünden, betonte er. Im Gegenteil könne die potenzielle Morbidität eines operativen Eingriffs hinausgezögert oder den Patienten sogar erspart werden.
Zudem werde das Risiko für ein systemisches Rezidiv durch die frühzeitige Operation nicht reduziert, ergänzte der Referent. Die Drei-Jahres-Überlebensrate von nicht-operierten cCR-Patienten liege bei regelmäßiger Nachkontrolle über 90 %, so die Daten einer aktuellen Metaanalyse. Sie liege damit im indirekten Vergleich mindestens so hoch wie bei den sofort operierten Patienten.
Quellen:
Rullier E, Perez R. WCGC 2018; Session XV Debate
20. World Congress on Gastrointestinal Cancer (WCGC)