Endokarditis mit dem Messer kurieren Wann eine Klappen-OP erforderlich wird und welche Möglichkeiten es gibt
 Wann ist eine Klappen-OP erforderlich und welche Möglichkeiten es gibt?
© NanSan – stock.adobe.com
Wann ist eine Klappen-OP erforderlich und welche Möglichkeiten es gibt?
© NanSan – stock.adobe.com
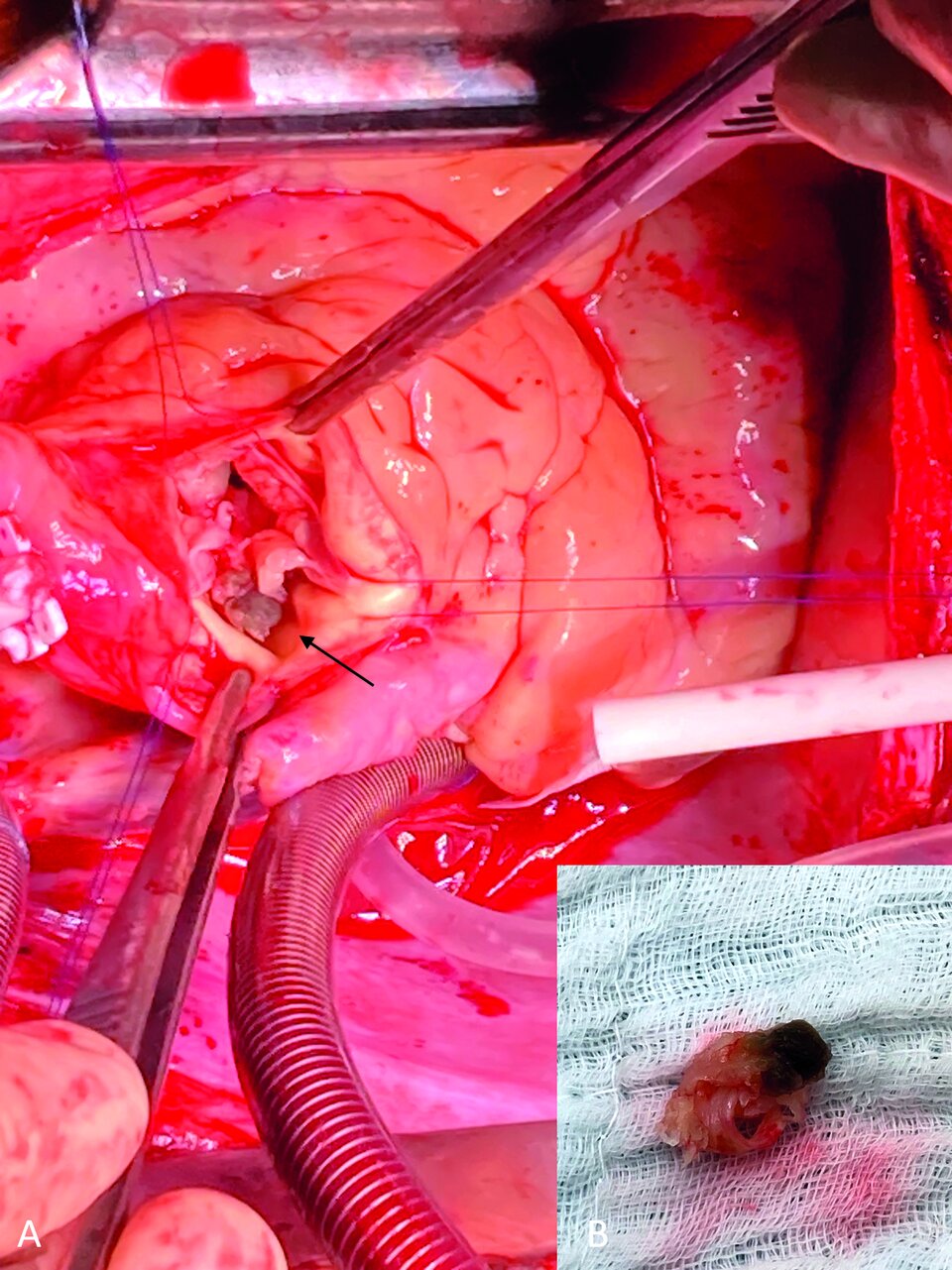
Die Mortalität der infektiösen Endokarditis ist mit 25 % beträchtlich. Dazu trägt u.a. das Auftreten einer meist rasch progredienten Herzinsuffizienz bei. Diese häufige Komplikation ist zurückzuführen auf endokarditisbedingte Schäden am Klappenapparat: Durch Vegetationsmassen können sich Perforationen oder Obstruktionen entwickeln, große Abszesse können Shuntvitien bedingen. Die chirurgische Sanierung stellt in diesem Fall die einzige Behandlung dar, die die Überlebenschancen verbessert, schreiben Dr. Melanie Arnreiter und Univ.-Prof. PD Dr. Daniel Zimpfer, Universitätsklinik für Herzchirurgie, Medizinischen Universität Wien.
Erst 2023 hat die European Society of Cardiology (ESC) ihre Leitlinie zum Management der infektiösen Endokarditis aktualisiert. Demnach gelten eine persistierende oder lokal fortschreitende Infektion sowie restistente oder besonders aggressive Erreger als weitere Indikationen für eine chirurgische Intervention. Von einer anhaltenden Entzündung spricht man, wenn Fieber, Sepsis oder positive Blutkulturen nach mehr als einer Woche adäquater antibiotischer Therapie bestehen. Für eine lokale Ausdehnung des Prozesses sprechen derweil:
- Vergrößerung von Vegetationen, Abszessformationen, Pseudoaneurysmen oder Fisteln
- neu auftretender AV-Block
Die Vegetationen bringen abhängig von ihrer Größe, Beweglichkeit und Lage im Herzen auch ein mehr oder weniger hohes Embolierisiko mit sich. In 50 % der Fälle verlaufen die Gefäßverschlüsse klinisch stumm und mit der Dauer der Antibiotikatherapie nimmt das Risiko grundsätzlich ab. Am größten ist die Gefahr bei flottierenden Wucherungen über 10 mm am Mitralsegel. Entsprechend führt die ESC die Prävention von Embolien als mögliche OP-Indikation auf.
Wird die Indikation für einen chirurgischen Eingriff gestellt, sollte dieser möglichst frühzeitig erfolgen, um bessere Ergebnisse zu erzielen, betont das Autorenteam. Abwarten sollte man dagegen, wenn ein hämorrhagischer Schlaganfall aufgetreten ist. Dann empfiehlt es sich, den OP-Termin erst nach wiederholter Kopfbildgebung in Abständen von ein bis zwei Wochen festzulegen.
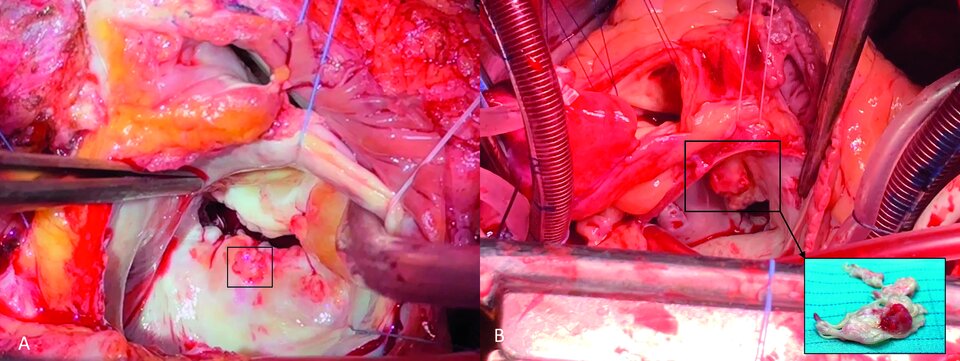
Die Operation zielt darauf ab, das infektiöse Material vollständig zu entfernen und Anatomie sowie Funktion des Klappenapparats wiederherzustellen. Welches Verfahren man dazu wählt, hängt von der Morphologie der Klappe sowie von Alter und Begleiterkrankungen der betroffenen Person ab. Infrage kommen Klappenrekonstruktion oder -ersatz.
Bei einer aktiven Aortenklappenendokarditis gilt der Ersatz als Standard. Die Auswahl der Prothese (mechanisch oder biologisch) richtet sich dabei nicht zwangsläufig nach der Altersgrenze, die die Leitlinien für degenerative Klappenerkrankung nennen. Charakteristika wie kürzlich aufgetretener Schlaganfall oder Blutungsrisiko und vor allem die Patientenpräferenz spielen eine wichtige zusätzliche Rolle, betonen Dr. Arnreiter und Prof. Zimpfer. Bei ausgedehnten Abszessen bis in die Aortenwurzel oder periannulärer Destruktion muss oft die gesamte Wurzel ersetzt werden.
Prothesenendokarditis als Problemfall
Die prothetische Klappenendokarditis geht mit einer höheren Mortalität und Morbidität einher als die native. Wie man die Entzündung am besten behandelt, ist umstritten. Die chirurgische Sanierung wird grundsätzlich bevorzugt, wenn die Endokarditis die Prothesenfunktion stark einschränkt oder eine Herzinsuffizienz auftritt. Zudem erfodern Entzündungen, die früh nach einem Klappenersatz auftreten, eine Reoperation. Ein konservatives Vorgehen kommt bei unkomplizierten, nicht durch Staphylokokken verursachten späten Endokarditiden in Betracht. Eine engmaschige Überwachung ist in diesem Fall aber obligat.
Alternativ zur mechanischen Klappenprothese bietet sich bei jüngeren Patientinnen und Patienten eine ROSS-Operation an. Darunter versteht man den Aortenklappenersatz mittels Pulmonalklappen-Autograft und Ersatz der Pulmonalklappe mittels Homograft. In Einzelfällen kann darüber hinaus eine Rekonstruktion der Aortenklappe mit Patchplastik aus Eigenperikard erfolgen. Vorausetzung ist eine Klappeninsuffizienz mit Taschenperforation ohne vorbestehende Degeneration. Mit der Rekonstruktion lässt sich einer Studie zufolge ein besseres 5-Jahres-Überleben erreichen als mit Klappenersatz.
Auch bei der Mitralklappenendokarditis hängt das chirurgische Vorgehen primär vom Ausmaß der Schädigung ab. Eine Rekonstruktion kommt nur in Betracht, wenn das infizierte Gewebe vollständig entfernt werden kann. Sie bietet den Vorteil eines kürzeren Krankenhausaufenthalts und einer kürzeren mechanischen Beatmung auf der Intensivstation.
Quelle Text und Abb.: Arnreiter M, Zimpfer D. internistische praxis 2024; 68: 171-180 © Mediengruppe Oberfranken – Fachverlage GmbH & Co. KG, Kulmbach