Berylliose kann sich in zahlreichen Organen manifestieren
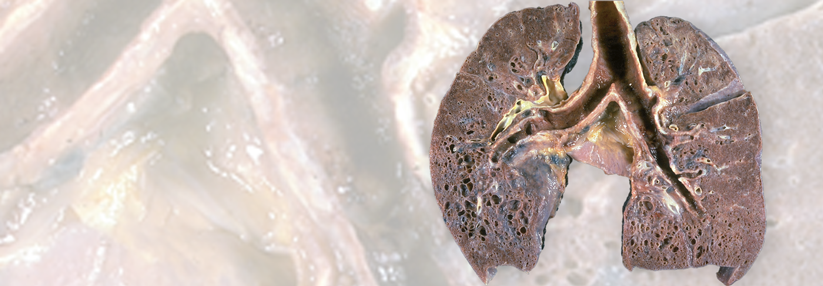
 Die Lunge eines 54-jährigen Arbeiters, der eine chronische Beryllliose entwickelt hat.
© wikimedia commons/ Yale Rosen
Die Lunge eines 54-jährigen Arbeiters, der eine chronische Beryllliose entwickelt hat.
© wikimedia commons/ Yale Rosen
Das klinische Bild einer Berylliose entspricht dem der Sarkoidose: Die Erkrankung kann sich durch organbezogene Beschwerden und Allgemeinsymptome wie Fieber, Gewichtsverlust, Nachtschweiß oder Fatigue äußern. Da in den meisten Fällen die Lunge befallen ist, klagen Patienten häufig über Husten und Luftnot. Diese Beschwerden spiegeln sich jedoch nicht zwangsweise in einer Veränderung der Lungenfunktion wider. In derartigen Fällen sind Fragebögen hilfreich, um das Befinden der Patienten besser zu quantifizieren, scheiben Dr. Daniel Soriano von der Pneumologie am Universitätklinikum Freiburg und Kollegen.
Neben der Lunge können auch andere Organe betroffen sein. Nicht selten kommt es beispielsweise zu Gelenkbeschwerden, Augenproblemen und Hautveränderungen. Darüber hinaus können Palpitationen, (Prä-)Synkopen und Herzrhythmusstörungen auf eine kardiale Beeinträchtigung hinweisen. Eine Leber-, Nieren- oder Milzbeteiligung verläuft oft klinisch unauffällig, weshalb eine labordiagnostische und sonografische Beurteilung notwendig ist.
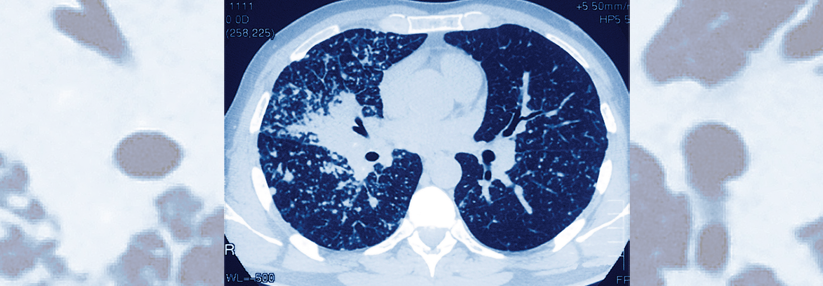
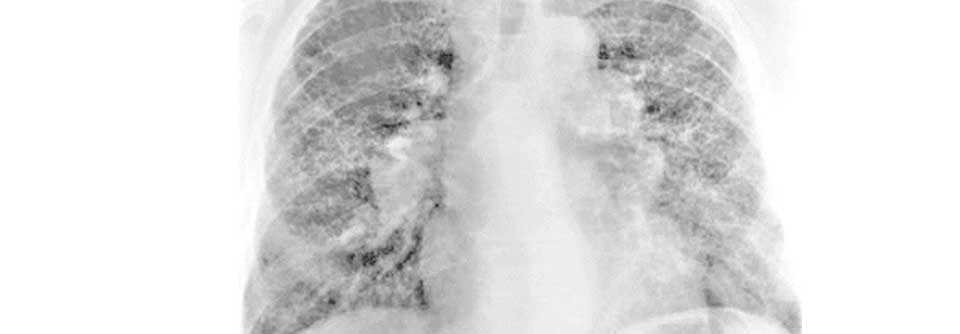
Mithilfe einer hochauflösenden CT lassen sich die Lymphknoten beurteilen und Veränderungen des Lungenparenchyms feststellen. Zusätzliche Informationen zum Entzündungsgeschehen liefert die 18F-FDG*-PET-CT. Sie gehört allerdings nicht zu den Regelleistungen der gesetzlichen Krankenkassen. Eine kardiale Beteiligung kann man ebenfalls mithilfe der 18F-FDG-PET-CT oder einer MRT feststellen. Zur Beurteilung von intraabdominellen Manifestationen bieten sich sonografische Verfahren an.
Histologischen Nachweis über Nadelaspiration anstreben
Zentral für die Diagnose einer Berylliose ist eine Bronchoskopie bzw. der Nachweis von Granulomen in Lunge oder Lymphknoten, die üblicherweise nicht-nekrotisierend sind. Bei der Inspektion der Atemwege fallen in einigen Fällen typische Schleimhautveränderungen auf. Wichtige Informationen liefert darüber hinaus die bronchoalveoläre Lavage (BAL). Für die Biopsie der Lymphknoten hat sich in erster Linie die unter endobronchialer Ultraschallkontrolle durchgeführte transbronchiale Nadelsaspiration bewährt. Zudem ermöglicht eine transbronchiale Lungenparenchymbiopsie eine histologische Sicherung, selbst wenn keine radiomorphologischen Veränderungen zu sehen sind.
Mögliche Differenzialdiagnosen der Berylliose sind Infektionen (v.a. Tuberkulose), rheumatologische Erkrankungen, Immundefekte, Malignome oder granulomatöse Entzündungen infolge von Medikamenteneinnahme (z.B. Checkpoint-Inhibitoren). Essenziell ist die Abgrenzung gegenüber einer Sarkoidose durch einen Beryllium-Lymphozytenproliferationstest (s. Kasten). Dieser bestätigt letzlich eine aufgrund der Berufsanamnese vermutete Sensibilisierung gegenüber Beryllium.
Spezialtest für den Nachweis
Eine vermutete Berylliumsensibilisierung lässt sich durch den Beryllium-Lymphozytenproliferationstest nachweisen. Dafür werden Zellen aus dem peripheren Blut oder der BAL kultiviert und mit Berylliumsalzen in unterschiedlichen Konzentrationen stimuliert. Übersteigt die Proliferation zwei Standardabweichungen der Negativkontrolle, kann von einer Berylliose ausgegangen werden. Die Erkrankung ist der Berufsgenossenschaft anzuzeigen (BK-Nr. 1110).
Zur Beurteilung von Organschäden und zur Verlaufskontrolle sind serologische Routineuntersuchungen angezeigt. Diese umfassen:
-
Differenzialblutbild
-
Leber- und Retentionsparameter
-
natriuretisches Peptid vom B-Typ
-
Kalzium
-
Eiweiß
Bei der klinischen Untersuchung stehen Haut- und Gelenkbeschwerden sowie neurologische Auffälligkeiten im Mittelpunkt. Regelmäßig sollten kardiologische und ophthalmologische Konsultationen erfolgen. Ein erster Kontrolltermin ist etwa drei Monate nach Diagnosestellung fällig. Bleibt die Erkrankung stabil, können die Intervalle in der Folge verlängert werden.
Bei Patienten mit nur schwach ausgeprägten Symptomen und ohne funktionelle Organeinschränkungen ist keine spezifische Therapie nötig. Allgemeinmaßnahmen wie Rehabilitation, Impfungen und – allem voran – das Vermeiden einer weiteren Berylliumexposition sowie regelmäßige Verlaufskontrollen reichen in der Regel aus.
Immunsuppressvia bei gefährdeter Organfunktion
Bei eingeschränkter oder gefährdeter Organfunktion sollte zusätzlich dazu eine immunsuppressive Therapie erfolgen. Sie beginnt meist mit Kortikosteroiden in einer Dosierung von 20–40 mg Prednisolonäquivalent, die über sechs Monate ausgeschlichen werden.
Falls die Reduktion nicht gelingt oder eine Dauermedikation angestrebt wird, kommen für die Zweilinientherapie Azathioprin oder bevorzugt Methotrexat infrage. Für die Drittlinientherapie sind TNF-neutralisierende Antikörper geeignet.
Bestehen nach Ausschluss einer direkten Organbeteiligung Symptome wie Husten, Dyspnoe oder Fatigue, die nicht auf Steroide ansprechen, kann eine symptomatische Therapie sinnvoll sein. Unter Umständen muss darüber hinaus eine organspezifische Behandlung (z.B. Herzschrittmacher bzw. ICD, Sauerstoff, antifibrotische Therapie) erfolgen.
* Fluordesoxyglucose
Quelle: Soriano D et al. Internist 2022; 63: 557-565; DOI: 10.1007/s00108-022-01323-x
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).