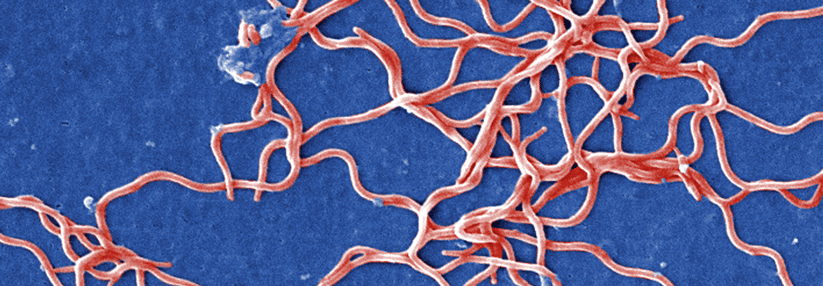
Akute Neuroborreliose Buntes Symptombild nach Zeckenstich
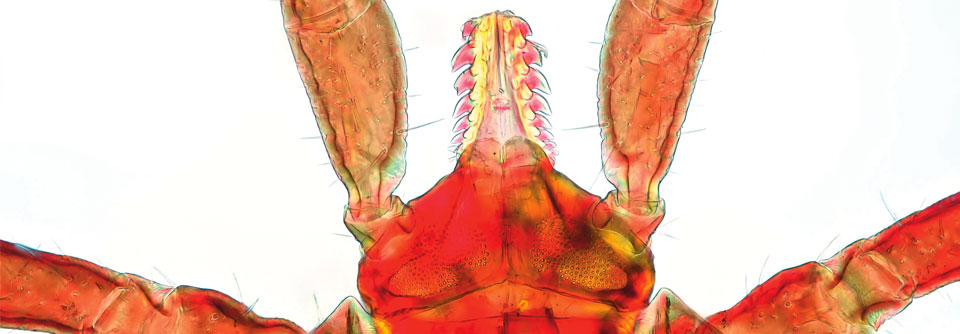 Stechwerkzeuge des Gemeinen Holzbocks (Ixodes ricinus).
© Science Photo Library/Gubernator, Jerzy
Stechwerkzeuge des Gemeinen Holzbocks (Ixodes ricinus).
© Science Photo Library/Gubernator, Jerzy
Ein 60-jähriger Garten- und Landschaftsbauer hatte schon seit Wochen zunehmende Dys- und Hypästhesien der Beine bis zum Bauchnabelniveau sowie Schmerzen entlang der Wirbelsäule vor allem im Liegen bemerkt. Neu hinzugekommen war jetzt eine motorische Schwäche in den Beinen mit Stolperstürzen; das Aufrichten aus der Hocke war nicht mehr möglich. Diese Beschwerden führten ihn ins Bundeswehrhospital Hamburg, wo er von Tamara Beyrich und Dr. Ulrich Vortkamp zur weiteren Abklärung auf die Abteilung Neurologie aufgenommen wurde. Noch am selben Tag nahmen die Schmerzen des Mannes deutlich zu, sodass die Kollegen Opiate einsetzen mussten.
Nach einer unauffälligen Schädel-CT führten sie eine…
Bitte geben Sie Ihren Benutzernamen und Ihr Passwort ein, um sich an der Website anzumelden.